Estudio de caso: laminectomía L4, L5 y S1 con neurólisis
Este paciente se presentó en nuestra clínica ambulatoria con signos y síntomas de estenosis lumbar y radiculopatía espondilótica , así como lipomatosis epidural. Fracasaron ampliamente con tratamientos no quirúrgicos, que no tuvieron éxito en aliviar sus síntomas. Las imágenes demostraron el problema mencionado anteriormente.
Se recomendó cirugía para descomprimir su columna lumbosacra. Se les explicaron los riesgos, beneficios, alternativas y posibles complicaciones de la cirugía. Todas las preguntas fueron respondidas hasta que no se plantearon más problemas y proporcionaron un consentimiento informado por escrito que se colocó en el cuadro.
El paciente fue llevado a la sala de operaciones. Su identidad fue verificada. Se indujo anestesia general y fueron intubados por el Servicio de Anestesia. Se colocaron derivaciones de monitorización respiratoria y cardíaca. Recibieron antibióticos intravenosos profilácticos preoperatorios.
Se colocaron boca abajo en un marco Wilson. Todos los puntos de presión fueron cuidadosamente acolchados. El área lumbar se preparó con cortapelos eléctrica, se limpió con clorhexidina y se esterilizó con la solución DuraPrep.
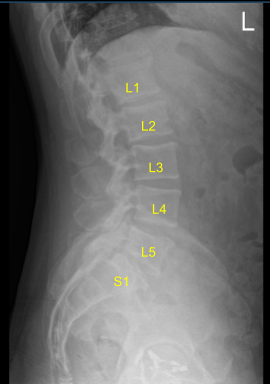
Se utilizó aguja espinal y fluoroscopia para localizar el nivel de L5-S1. Se demarcó una incisión en la línea media. La piel fue esterilizada con DuraPrep. Las cortinas estériles se colocaron de la manera habitual. Se infundió lidocaína al 1% con epinefrina.
La piel se abrió con bisturí de hoja #10. La hemostasia se obtuvo con bipolar. Se utilizaron elevadores Bovie monopolar y Cobb para llevar la incisión hacia abajo, incisando la fascia y realizando disección subperióstica exponiendo la L4, L5 y S1. Se colocaron retractores autoretenedores. Se colocó un ascensor Woodson debajo de la lámina L4. La unidad de brazo en C, que estaba cubierta estérilmente, fue llevada al campo y utilizada para confirmar el nivel.
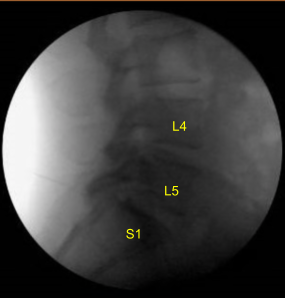
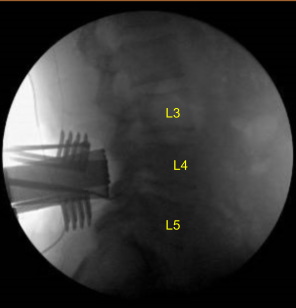
Las apófisis espinosas L4, L5 y S1 se resecaron con cortadores de costillas de Horsley y rongeurs de Leksell. El sangrado óseo se controló con cera ósea. Se utilizó taladro eléctrico de alta velocidad con riego estéril para realizar laminectomías L4, L5 y S1. Esto continuó con Kerrison rongeurs, protegiendo cuidadosamente la duramadre. No se identificó líquido cefalorraquídeo ni durotomía.
El ligamento flavum hipertrofiado se resecó en L4 y L5. Se identificó lipomatosis epidural significativa similar a la imagen preoperatoria en L5-S1. El receso lateral en L4, L5 y S1 se descomprimió con rongeurs Kerrison. La descompresión se confirmó con ganchos nerviosos y elevadores Woodson. Las raíces nerviosas bilaterales L4, L5 y S1 se neurolizaron completamente con la técnica de Metzenbaum-Penfield y se confirmaron con ganchos nerviosos.
La grasa epidural se resecó suavemente con bayonetas, elevador Woodson y coagulada con electrocauterio bipolar. La laminectomía se continuó en una dirección caudal incluyendo laminectomía S1 completa hasta que los nervios sacros se descomprimieron completamente en la línea media y se confirmaron con el elevador Woodson. Se confirmó la hemostasia.
La herida fue irrigada copiosamente. Un drenaje Hemovac de tamaño mediano se tunelizó de manera subfascial y se aseguró a la piel con sutura de nylon 3-0. La fascia se cerró de manera estanca con suturas 0 Vicryl interrumpidas. Se infundió anestesia local de acción prolongada Exparel en los tejidos blandos.
La capa subdérmica se cerró con suturas Vicryl 2-0 interrumpidas. La piel se reaproximó con la sutura subcuticular 4-0, luego se limpió, se secó estérilmente y se vistió con pegamento Dermabond. El recipiente de Hemovac se aplicó a la succión.
El paciente fue puesto en decúbito supino en el carro, extubado sin incidentes y transportado a la sala de recuperación en condición estable. Al final del caso, todos los recuentos de esponjas, agujas e instrumentos fueron correctos. El paciente toleró bien el procedimiento.
El paciente hizo un seguimiento dos semanas después de la cirugía y luego continuó con el seguimiento de manera periódica. En su última visita al consultorio, el paciente mostró signos de mejoría con radiculopatía espondilótica. También declararon que habían comenzado a realizar sus actividades habituales en casa.
Descargo de responsabilidad: el nombre, la edad, el sexo, las fechas y los eventos del paciente se han cambiado o modificado para proteger la privacidad del paciente.
I am fellowship trained in joint replacement surgery, metabolic bone disorders, sports medicine and trauma. I specialize in total hip and knee replacements, and I have personally written most of the content on this page.
You can see my full CV at my profile page.

