Estudio de caso: C6, C7, T1 laminectomía y
C6-T1 Fusión cervical y torácica posterior
El paciente se presentó en la clínica de neurocirugía con signos y síntomas de mielopatía espondilótica cervical, estenosis cervical y espondilolistesis cervical en C7-T1 con debilidad de las extremidades inferiores, pérdida de destreza y signos tempranos de mielopatía, así como cambios en la señal del cordón umbilical en la resonancia magnética.
Se recomendó cirugía para descomprimir y estabilizar la columna cervical y torácica. Se explicaron al paciente los riesgos, beneficios, alternativas y posibles complicaciones y se respondieron todas sus preguntas hasta que no se plantearon más problemas. Proporcionaron consentimiento escrito e informado y se colocaron en la tabla.
El paciente fue llevado a la sala de operaciones y se verificó su identidad. Se indujo anestesia general. Fueron intubados por el servicio de anestesia. Se colocaron derivaciones de monitorización respiratoria y cardíaca.
Se colocaron derivaciones de neuromonitorización para el potencial evocado motor, el potencial evocado somatosensorial y la EMG. Se obtuvieron señales basales que no mostraban respuestas potenciales evocadas motoras en las extremidades inferiores. Se sabía que el paciente ya estaba en silla de ruedas con caída bilateral del pie, por lo que se correlacionó.
Su cabeza fue colocada en la fijación del pasador de tres puntos de Mayfield. Se colocó catéter de Foley. Recibieron antibióticos intravenosos profilácticos preoperatorios 3 g de cefazolina IV. Se colocaron boca abajo en un marco de Jackson Relton-Hall.
La abrazadera Mayfield se fijó al adaptador Mayfield. Todos los puntos de presión fueron cuidadosamente acolchados. El área cervical y torácica posterior se preparó con un cortapelos eléctrico y se limpió con clorhexidina.
Se realizó una tomografía computarizada Airo. La piel se esterilizó con una solución DuraPrep. Las cortinas estériles se colocaron de la manera habitual. Una aguja espinal fue llevada al campo y localizada. Se infundió lidocaína al 1% con epinefrina.
La piel se abrió con un bisturí de 10 hojas. La hemostasia se obtuvo con electrocauterio bipolar. Se utilizó el elevador de Cobb y Bovie para llevar la incisión a través de los tejidos subcutáneos, dividió bruscamente la fascia y expuso los elementos posteriores de la columna cervical y torácica de C5 a T2.
Se colocaron retractores autoretenedores. La hemostasia se obtuvo con cera ósea, Bovie y cauterio bipolar. La matriz de neuronavegación se fijó a la apófisis espinosa, sujeta a la apófisis espinosa T1. El paciente estaba cubierto. Se obtuvo una tomografía computarizada, se transfirieron los datos a la computadora de neuronavegación y se verificó la precisión.
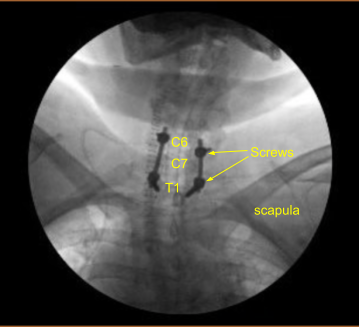
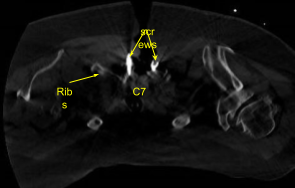
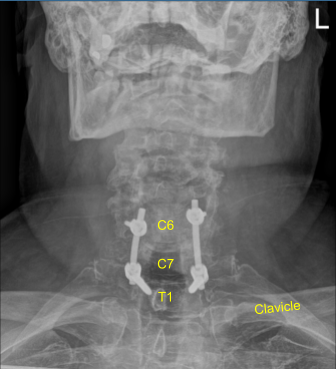
Se utilizó un marco estereotáctico guiado por imágenes con técnicas de neuronavegación para colocar la instrumentación. Colocamos tornillos pediculares T1 bilaterales y decorticados con taladro eléctrico de alta velocidad canulando con el buscador de pedículos navegado, palpando por brechas, midiendo las profundidades, bajo golpeteo por 11 mm y colocando tornillos pediculares de titanio de 30 mm x 5.0 mm bilateralmente sin dificultad.
Los potenciales evocados motores se verificaron periódicamente y fueron estables. A continuación, canulamos las masas laterales bilaterales C5 y C6 utilizando la técnica de navegación, decorticando con taladro eléctrico de alta velocidad, canulando con una guía de perforación de 12 mm y un taladro eléctrico de mano, palpando por brechas, llenando el agujero con Surgiflo.
A continuación, realizamos laminectomía C6, C7 y T1 mediante perforación de canales bilaterales bajo riego estéril continuo y resecando la lámina C6, C7 en bloque con Leksell rongeur. Luego resecamos el hueso residual y el ligamento flavum hipertrófico con varios rongeurs de Kerrison protegiendo cuidadosamente la duramadre.
La duramadre fue inspeccionada y estaba intacta sin ningún signo de fuga de LCR o durotomía. Se verificaron los potenciales evocados motores y mostraron una mejoría con respuestas aparentes en las extremidades inferiores que no estaban presentes antes de la descompresión.
A continuación, colocamos tornillos de masa lateral bilateral en C6. Al inspeccionar la deformidad de la columna vertebral, se tomó la decisión de no colocar los tornillos de masa lateral C5 debido a la deformidad cifótica y la dificultad con la colocación de la varilla.
Entonces, luego decoramos las juntas en C6-C7 y C7-T1 y los procesos transversales bilaterales T1 con taladro eléctrico de alta velocidad para la artrodesis. El autoinjerto resecado fue morselizado. Las varillas de titanio precortadas y precontorneadas se colocaron a través de los tulipanes de C6 a T1 y se aseguraron con tapas de bloqueo y luego se apretaron con un dispositivo de torsión y antitorsión.
El autoinjerto morselizado y el aloinjerto de matriz ósea desmineralizada se empaquetaron en canaletas laterales de C6 a T1 bilateralmente. La herida fue irrigada copiosamente hasta que se despejó. Se confirmó la hemostasia.
Se aplicó vancomicina en polvo. Un drenaje Hemovac de tamaño mediano se tunelizó de manera subfascial y se aseguró a la piel con una sutura de nylon 3-0. La fascia se cerró de manera estanca con 0 suturas Vicryl y se colocó una capa adicional de 0 suturas Vicryl debido al habitus del paciente.
Se infundió anestesia local de larga duración Exparel en los tejidos blandos. La capa subdérmica se cerró con suturas 2-0 Vicryl interrumpidas y la piel se reaproximó con grapas quirúrgicas, se limpió y secó estérilmente, y se vistió con apósito bacteriostático Mepilex. El recipiente de Hemovac se aplicó a la succión. La abrazadera Mayfield fue liberada con el adaptador.
El paciente se puso supino en el carrito. Se retiró la pinza Mayfield. El paciente fue extubado sin incidentes y transportado a la sala de recuperación en condición estable. Al final del caso, todos los recuentos de esponjas, agujas e instrumentos fueron correctos. El paciente toleró bien el procedimiento.
El paciente inicialmente hizo un seguimiento en 16 días después de la cirugía y luego continuó el seguimiento en nuestra oficina 4, 6, 8, 12, 24 semanas. En su última visita al consultorio, el paciente declaró que pudo realizar sus actividades habituales. También afirmaron que la fisioterapia iba bien y que los signos de mielopatía se resolvieron.
Descargo de responsabilidad: el nombre, la edad, el sexo, las fechas y los eventos del paciente se han cambiado o modificado para proteger la privacidad del paciente.

Dr. Nakul Karkare
I am fellowship trained in joint replacement surgery, metabolic bone disorders, sports medicine and trauma. I specialize in total hip and knee replacements, and I have personally written most of the content on this page.
You can see my full CV at my profile page.
