Estudio de caso: Fusión intersomática lumbar transforaminal
(TLIF) de L4-S1 derecho en una mujer de 55 años
Una mujer de 55 años se presentó en nuestra oficina con quejas de empeoramiento del
dolor lumbar con radiación en la nalga derecha y el muslo posterior
. Ella notó por primera vez el dolor hace un año cuando estuvo involucrada en un accidente automovilístico. El dolor posteriormente empeoró limitando sus actividades diarias.
El dolor se describe como un dolor agudo que baja por su pierna derecha. El dolor es especialmente peor en actividades como agacharse, sentarse, levantarse de una silla, caminar y subir escaleras. La intensidad del dolor se describe como severa (9/10). El dolor interfiere con su sueño.
El dolor se asocia con entumecimiento y hormigueo en la extremidad inferior derecha. Ella niega cualquier debilidad en las extremidades inferiores o cualquier anormalidad de la vejiga intestinal. El paciente se encuentra actualmente desempleado por discapacidad. Su historial quirúrgico pasado es significativo para la cirugía de la columna inferior hace 10 años y un reemplazo total de cadera se realizó hace 4 años.
Su historial médico es significativo para la hipertensión, la hiperlipidemia y el hipotiroidismo. Actualmente está tomando metoprolol, pravastatina y tiroxina. Anteriormente había probado la terapia física junto con la terapia de frío y calor. Recibió epidural y
inyecciones selectivas de la raíz nerviosa
hace un año.
El paciente es un ex fumador y consume alcohol moderado ocasionalmente. Ella niega cualquier alergia médica conocida. En el examen físico, el paciente está tranquilo, consciente, cooperativo y bien orientado al tiempo, el lugar y la persona. El examen de la columna vertebral inferior revela sensibilidad sobre la musculatura paraespinal derecha.
El rango de la columna lumbar fue limitado secundario al dolor. No hay sensibilidad al palpar los procesos espinosos. La prueba de elevación de la pierna recta es positiva a 60 grados en el lado derecho. No hay signos de eritema, hinchazón, equimosis o drenaje de los tractos sinusales.
El examen de las caderas bilaterales no reveló signos de sensibilidad sobre los trocánteres con un rango completo de movimiento de ambas caderas. El examen sensorial de potencia de las extremidades inferiores bilaterales no fue notable con fuerza 5/5 y volumen y tono normales, excepto EHL derecha 4/5. Los dermatomas sensoriales estaban intactos bilateralmente excepto el espacio web dorsal del pie derecho. Los reflejos tendinosos profundos eran simétricos bilateralmente. El examen sensorial de potencia de las extremidades superiores bilaterales no fue notable.
Se revisó radiografía de columna lumbar con el paciente. La radiografía reveló cambios degenerativos
en L5-S1 y anterolistesis de 5 mm en L4-5.
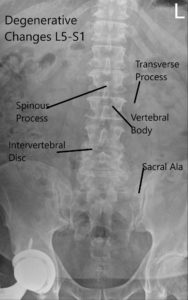
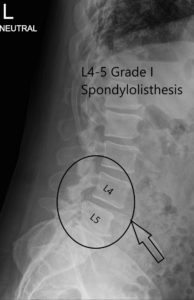
Radiografía preoperatoria LS columna vertebral en AP y vistas laterales.
Se realizó una resonancia magnética de la columna lumbar para evaluar la ubicación de compresión de la raíz nerviosa L5. Tomografía computarizada de la columna lumbar para revisar la anatomía ósea y permitir la planificación quirúrgica. El paciente se había sometido previamente a un LS-S1
microdiscectomía
hace aproximadamente 15 años.
La resonancia magnética reveló un ligero enderezamiento de la columna lumbar. Enfermedad degenerativa discogénica lumbar inferior con estenosis del canal central que resulta en pinzamiento del nervio descendente L5 y S1 raíces, respectivamente en los niveles L4-L5 y L5-S1. La raíz nerviosa L4 derecha que sale también se ve afectada en L4-L5 y la raíz nerviosa L5 derecha saliente se ve afectada en L5-S1.
Artrosis facetaria lumbar inferior más presente en L4-L5 donde hay artrosis izquierda severa mayor que derecha y un derrame moderado de la articulación facetaria izquierda.
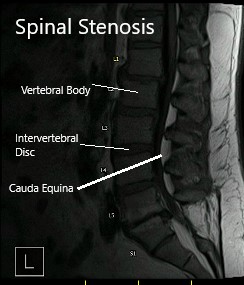
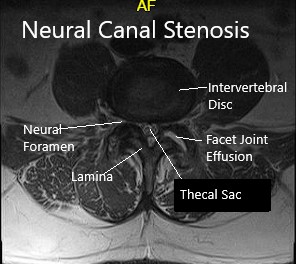
Resonancia magnética que muestra secciones sagitales y axiales.
El paciente había agotado todas las opciones de manejo conservador y se le aconsejó cirugía de fusión intersomática lumbar transforaminal mínimamente
. Los riesgos, beneficios y alternativas se discutieron a fondo con ella y su hija. Ella aceptó seguir adelante con la cirugía.
El paciente fue llevado al quirófano y sedado bajo intubación general del tubo endotraqueal. Luego se colocó en una posición prona con un acolchado adecuado debajo de todas las prominencias óseas.
Su región de la columna lumbar inferior se preparó y cubrió de una manera estéril habitual y luego procedimos a usar imágenes fluoroscópicas para identificar el área para el enfoque de Wiltse para la fusión intersomática lateral transforaminal mínimamente invasiva.
Una vez que estamos satisfechos con el posicionamiento, elegimos un punto de aproximadamente 3 cm lateral a la línea media y aproximadamente 4 cm de longitud. Una vez que se realizó la incisión inicial en la piel, utilizamos electrocauterio para diseccionar a lo largo de los planos e identificar la fascia lumbar. Luego incidimos a lo largo de la fascia y colocamos una sutura de estancia dentro de la fascia.
Luego usamos la disección roma para dividir las fibras musculares y palpamos el borde del proceso transversal. Una vez que estamos satisfechos con el posicionamiento en la imagen fluoroscópica, procedimos a usar una aguja Jamshidi en las puntas laterales de las articulaciones facetarias, excepto en la región L4 donde se colocó a lo largo de la esquina del proceso transversal y la faceta para evitar dañar la articulación facetaria L3-L4.
Todas las agujas se colocaron bajo imágenes fluoroscópicas y una vez que estuvimos satisfechos con el posicionamiento, evaluamos su monitoreo nervioso y descubrimos que no había cambios dentro de ninguna de las posiciones de la aguja. Luego procedimos a colocar un alambre guía en el cuerpo vertebral y luego retiramos la aguja Jamshidi.
Luego aseguramos los cables guía en el borde de la cama del paciente y dirigimos nuestra atención hacia la realización de los procedimientos de descompresión y fusión intercorporal. Luego usamos un microscopio para comenzar nuestra descompresión en la región L4-L5.
Primero identificamos la lámina L4 y realizamos un procedimiento de hemilaminectomía. Pudimos identificar la duramadre, así como el nervio L4 saliente y luego identificamos el espacio del disco intervertebral. Había un complejo osteofito muy grande a lo largo de la región L4-L5, así como el área L5-S1.
Luego continuamos nuestra disección usando la rebaba Midas para realizar también una hemilaminectomía de la región L5-S1 comenzando con la lámina L5 y saliendo a través de los agujeros L5-S1. Pudimos visualizar el nervio L5 y descomprimir completamente el nervio de cualquier tejido suprayacente. Luego identificamos el espacio del disco intervertebral.
El espacio del disco era significativamente estrecho con una notable cantidad de cicatrices alrededor de la duramadre del disco. Una vez que se completó la descompresión y quedamos completamente satisfechos con la exposición, dirigimos nuestra atención hacia las fusiones intercorporales.
Se utilizó una cuchilla de tamaño #15 para hacer una incisión de apertura a lo largo del anillo posterolateral y luego se procedió a realizar un procedimiento de microdiscectomía. Utilizamos curetas de un sistema Medtronic y una vez que estamos satisfechos con la discectomía, dirigimos nuestra atención hacia la colocación de un implante intersomático del tamaño adecuado.
Con base en imágenes fluoroscópicas, sentimos que un implante de tamaño # 12 sería satisfactorio y, por lo tanto, procedimos a obtener una jaula de PEEK de media luna que mide 30 x 12 mm y lo llenó con matriz ósea desmineralizada, así como BMP. Luego procedimos a colocar la jaula en posición. El borde del cuerpo vertebral inferior L4 se eliminó utilizando un osteotomo para permitir la entrada del implante.
Una vez que estamos satisfechos con el posicionamiento del implante, evaluamos su posición tanto en el plano AP como en el lateral y procedimos a colocar el injerto óseo posteriormente detrás de los implantes dentro del cuerpo intervertebral. Luego lavamos el área con solución salina normal y reevaluamos la raíz nerviosa y la duramadre.
No hubo signos de compresión y estamos realmente satisfechos con el posicionamiento y la alineación de los implantes de fusión intersomática y el injerto óseo. Luego dirigimos nuestra atención hacia la región L5-S1. Del mismo modo, utilizamos una cuchilla de tamaño #15 para crear una anulotomía y luego se procedió a colocar varias curetas para realizar una microdiscectomía y preparar el espacio intervertebral para un implante.
Usamos los tornillos del lado izquierdo para distraer el espacio abierto, pero notamos que había una apertura mínima. Similar a la región L4-L5, utilizamos un osteotomo a lo largo del borde del cuerpo vertebral inferior L5 para obtener un punto de entrada. Luego procedimos a colocar una jaula de PEEK de media luna de tamaño 30 x 9 mm en posición también utilizando BMP y matriz ósea desmineralizada en el implante.
Luego evaluamos la raíz nerviosa saliente L5, así como la raíz nerviosa S1 atravesadora y la duramadre, y encontramos que estaba completamente descomprimida. Quedamos completamente satisfechos con el posicionamiento y la alineación de los implantes y dirigimos nuestra atención hacia la fijación de la varilla y los tornillos.
Primero comenzamos con el lado izquierdo y colocamos una varilla de tamaño # 60 mm de longitud en su posición. Luego lo aseguramos y nos aseguramos de que hubiera una cantidad adecuada de lordosis lumbar. Luego también aseguramos la varilla lateral derecha con una longitud similar en su posición.
Luego obtuvimos imágenes fluoroscópicas finales y quedamos completamente satisfechos con nuestra fijación y alineación. Luego lavamos las heridas con solución salina normal y vancomicina inculcada en la herida. Procedimos a cerrar las capas con unas suturas Vicryl tamaño #2 para la capa de fascia seguidas de una sutura Vicryl tamaño #2-0 para la piel subcutánea y una sutura Monocryl #4-0 para la capa subcuticular.
Se colocaron tiras estériles y apósitos secos sobre la herida y el paciente regresó de manera segura a la sala de recuperación. No hubo complicaciones intraoperatorias reportadas por el anestesista. Las enfermeras reportaron un recuento correcto de instrumentos.
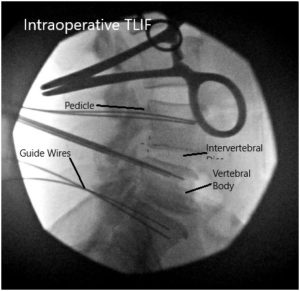
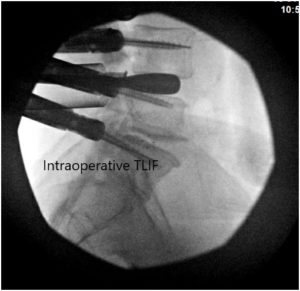
Imágenes fluoroscópicas intraoperatorias.
Al paciente se le permitirá soportar peso según lo tolere en el postoperatorio. Le pediremos que se abstenga de antiinflamatorios no esteroideos. El paciente solo requirió profilaxis de TEV mientras estaba en el hospital. Paitent fue dado de alta después de 4 días de hospitalización. Fue seguido como paciente ambulatorio a una recuperación sin incidentes. Pudo realizar actividades de la vida diaria poco después de la cirugía y volvió a la línea de base en aproximadamente 10 semanas.
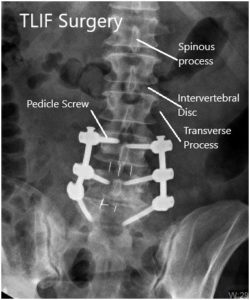
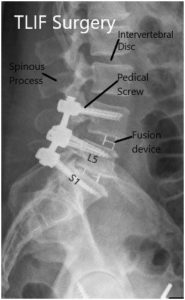
Radiografía postoperatoria en AP y vistas laterales.
Descargo de responsabilidad: el nombre, la edad, el sexo, las fechas y los eventos del paciente se han cambiado o modificado para proteger la privacidad del paciente.

Dr. Suhirad Khokhar
My name is Dr. Suhirad Khokhar, and am an orthopaedic surgeon. I completed my MBBS (Bachelor of Medicine & Bachelor of Surgery) at Govt. Medical College, Patiala, India.
I specialize in musculoskeletal disorders and their management, and have personally approved of and written this content.
My profile page has all of my educational information, work experience, and all the pages on this site that I've contributed to.
