Estudio de caso: Reemplazo de disco cervical en una mujer de 60 años con estenosis de la columna cervical en C5-C6 y C6-C7 con radiculopatía y mielopatía
Una paciente de 60 años se presentó en nuestra oficina quejándose de la disminución progresiva de la fuerza de agarre en ambas manos (derecha > izquierda). El paciente se quejó de aumento del entumecimiento y hormigueo de ambas extremidades superiores. Es un maestro de escuela jubilado que experimentó una disminución en la fuerza de ambas extremidades superiores en los últimos dos años.
El paciente se queja de dolor de cuello y dolor irradiado en ambos brazos (derecha > izquierda) descrito como disparar hacia abajo de los brazos. El dolor se acompaña de una sensación de sensación eléctrica y entumecimiento en las manos. La paciente describe la torpeza de ambas manos como un síntoma más reciente que conduce a una limitación severa de sus actividades cotidianas.
En los últimos dos años, había intentado varias gestiones conservadoras, pero sin ningún alivio significativo. Había probado fisioterapia, inyecciones epidurales, inyecciones de raíz nerviosa y medicamentos. Ella afirma que el dolor es implacable y perturba su sueño.
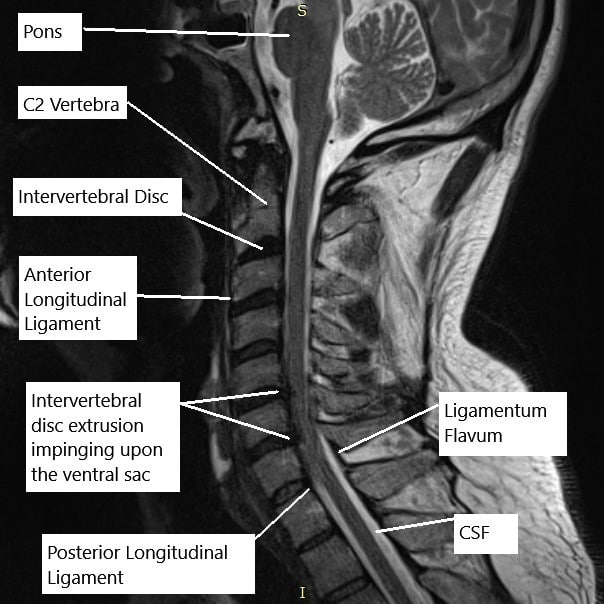
Resonancia magnética de la columna cervical en la sección sagital.
El examen físico corroboró los hallazgos de resonancia magnética de la columna cervical que sugirieron que en C5-C6, hay un complejo osteofito de disco posterior. Hay estenosis severa del canal espinal y hay hipertrofia bilateral de la articulación uncovertebral. Hay estenosis moderada a grave del foramen neural derecho y izquierdo grave.
En C6-C7, hay una hernia / extrusión de disco paracentral izquierdo que crea una impresión en el aspecto ventral del saco tecal y la médula espinal. Hay estenosis grave asociada al canal espinal e hipertrofia bilateral de la articulación uncovertebral. Hay estenosis espinal neural izquierda grave.
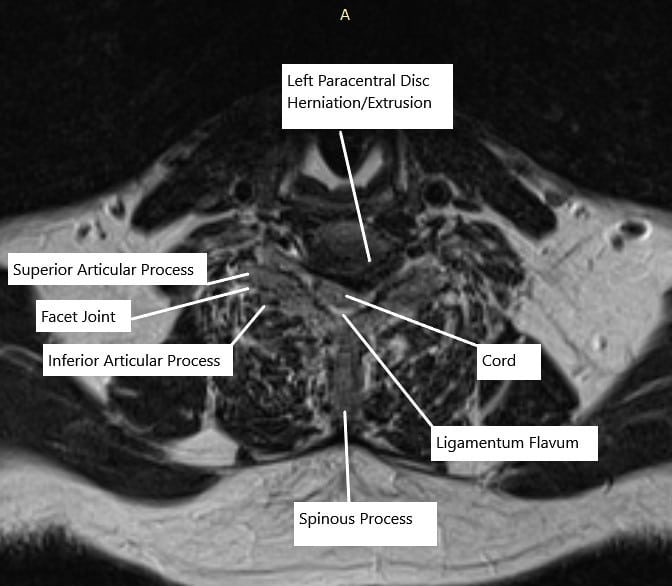
Resonancia magnética de la columna cervical a nivel C6-C7 en sección axial.
La paciente estaba emocionalmente angustiada por el fracaso de varias opciones de tratamiento conservador y el reciente deterioro de sus síntomas hasta el punto de que no pudo sostener a su nieto. Después de discutir los riesgos, beneficios y varios tratamientos alternativos, el paciente acordó seguir adelante con el tratamiento quirúrgico.
DIAGNÓSTICO PREOPERATORIO: Estenosis de columna cervical en C5-C6 y C6-C7 con radiculopatía y mielopatía.
DIAGNÓSTICO POSTOPERATORIO: Estenosis de columna cervical en C5-C6 y C6-C7 con radiculopatía y mielopatía.
OPERACIÓN:
- Reemplazo de disco cervical, C5-C6.
- Reemplazo de disco cervical, C6-C7.
- Foraminotomía y neurólisis de C6 bilateral
- Foraminotomía y neurólisis de C7 bilateral
- Fluoroscopia dirigida por el médico
- Neuromonitorización
DESCRIPCIÓN DEL PROCEDIMIENTO: El paciente fue llevado al quirófano donde se le indujo anestesia general. El paciente fue puesto en la mesa de Jackson. El cuello se puso en extensión con el uso de rollos de espalda superior. Sus hombros fueron pegados a la mesa para permitir la fluoroscopia de la columna cervical inferior. Se estableció la neuromonitorización.
El área fue acordonada y preparada y cubierta asépticamente de la manera habitual. Se administró el antibiótico preoperatorio. Se pidió un tiempo de espera. Se planificó el enfoque transversal correcto. El nivel se verificó mediante fluoroscopia lateral. Se realizó una incisión transversal a lo largo del pliegue del cuello en el lado derecho. Se logró hemostasia y se alcanzó platisma. Se realizó disección supraplatismaria.
El platisma se cortó en la línea de la incisión. Se realizó disección supraplatismal para permitir la movilidad de la incisión. Con el uso de Kitner, se realizó una disección profunda entre los músculos de la correa y el esternocleidomastoideo. Se alcanzó la columna anterior. Se utilizó un hemostático para verificar el nivel y se encontró que estaba en C5-C6.
La disección adicional se realizó distalmente y proximalmente para abrir el área. Se utilizó una aguja en el espacio del disco para confirmar el nivel y se encontró que era C5-C6 y se guardó. El disco fue marcado y el disco distal también fue marcado en C6-C7. El colli largo se levantó a ambos lados de C5, C6 y C7 para exponer el cuerpo y el disco.
Se utilizaron retractores Skyline. El pin Caspar se pasó a C7 y C6 para permitir la distracción de C6-C7. La discectomía de C6-C7 se realizó utilizando cureta y Kerrison. Se realizó una foraminotomía completa de C7 bilateral con el uso de punzones de Kerrison número 1 y 2. La PLL también se extirpó y los osteofitos posteriores se eliminaron utilizando Kerrison # 1 y # 2.
Una vez realizada la discectomía, se nivelaron las placas terminales. Se utilizó un esparcidor vertebral para verificar el aplanamiento de la superficie. La plantilla se utilizó para el reemplazo del disco y se planificó un disco de 19 mm x 15 mm x 6 mm. El disco se insertó en el espacio del disco y se verificó con el brazo en C y se encontró que era satisfactorio.
Se ha quitado el soporte del disco. Ahora, el pin Caspar C7 se retiró y se insertó en C5. La distracción de C5-C6 se realizó utilizando el distractor Caspar. La discectomía se realizó con una cureta y Kerrison #1 mm y 2 mm. Se extirpó la PLL y se extirparon los osteofitos.
Se realizó una foraminotomía completa de C6 bilateral con el uso de punzones de Kerrison número 1 y 2. El espacio del disco fue dimensionado y se planificó un disco de 6 mm x 17 mm x 15 mm. El disco se abrió, se insertó en el espacio del disco y se encontró que era satisfactorio en la AP y la vista lateral del brazo en C por fluoroscopia. Al encontrarlo en una posición satisfactoria, se retiraron los pasadores Caspar.
La herida fue lavada a fondo. Surgifoam mezclado con 40 mg de Depo-Medrol se inculcó en la herida para permitir la hemostasia. El cierre se realizó en capas utilizando 2-0 Vicryl para platisma, puntada subcuticular y 5-0 Monocryl. Steri-Strip se aplicó sobre la herida. El paciente fue extubado y trasladado a recuperación en condición estable.
Descargo de responsabilidad: el nombre, la edad, el sexo, las fechas y los eventos del paciente se han cambiado o modificado para proteger la privacidad del paciente.

Dr. Suhirad Khokhar
My name is Dr. Suhirad Khokhar, and am an orthopaedic surgeon. I completed my MBBS (Bachelor of Medicine & Bachelor of Surgery) at Govt. Medical College, Patiala, India.
I specialize in musculoskeletal disorders and their management, and have personally approved of and written this content.
My profile page has all of my educational information, work experience, and all the pages on this site that I've contributed to.
