Estudio de caso: Manejo de la fractura patológica vertebral L5
con Colapso y Estenosis del Canal Lumbar L3-S1
Una mujer de 70 años que presentó una queja principal de dolor lumbar. Era una persona activa y sentía algo «pop» en la parte baja de la espalda. Un par de semanas más tarde se cayó y al día siguiente comenzó a tener dolor de espalda.
El dolor ha empeorado progresivamente, especialmente al sentarse en una silla dura o conducir. Se alivia en la posición reclinada. El dolor se irradia por su pierna derecha y no está asociado con ningún entumecimiento u hormigueo en sus extremidades inferiores. Lleva un cinturón de soporte lumbar durante el día. Él niega cualquier cambio reciente en la fiebre, el intestino o la vejiga.
El paciente está en remisión del cáncer rectal tratado con cirugía, radioterapia y quimioterapia. Se realizaron imágenes que mostraron una fractura de la vértebra L5 y severa estenosis
en L3/4 y LS/S1 con enfermedad neuroforaminal grave y cambios degenerativos en la columna vertebral.
El paciente es tranquilo, consciente, cooperativo y bien orientado al tiempo, al lugar y a la persona. Tras el examen de la columna lumbar, el paciente es sensible a la palpación sobre la musculatura paraespinal. Hay sensibilidad sobre el proceso espinoso de L5 pero no tiene crepitación con rango.
Hay un espasmo muscular paravertebral. bilateralmente alrededor de la región L5. Tienen un rango limitado de movimiento de la columna vertebral debido a la incomodidad. La prueba de elevación de la pierna recta es positiva a 60 grados. No hay sensibilidad a la palpación sobre la bursa trocantérea y la cadera. El paciente camina con una marcha antálgica.
No hay hinchazón de tejidos blandos ni equimosis. El paciente tiene un rango completo de movimiento de las caderas. Las caderas son estables en el examen. Hay 5/5 de fuerza en las extremidades inferiores bilaterales y no hay déficit neurovascular distal. No hay eritema, calor o lesiones cutáneas presentes. El examen de las extremidades superiores bilaterales no reveló déficit neurovascular.
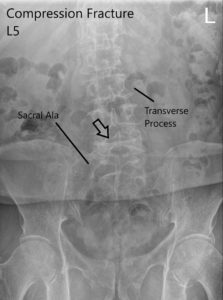
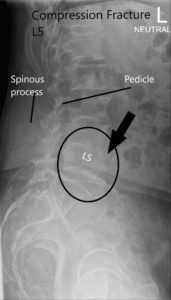
Radiografía de LS de columna vertebral en AP y vistas laterales que muestran fractura por compresión significativa L5.
El dolor de espalda baja empeoraba y se agravaba al sentarse, pararse y moverse. Había dolor y entumecimiento en el muslo lateral derecho y posterior (radiculopatía LS-S1 derecha). Se realizaron una tomografía computarizada y una resonancia magnética como parte del estudio.
La TC sugirió una fractura por compresión grave de L5 con retropulsión leve de la placa terminal superior. Espondilosis degenerativa multinivel de la columna lumbar. Canal espinal moderado a severo estenosis en los niveles L3-L4 y L4-L5.
La resonancia magnética de la columna lumbar sugirió una fractura por compresión aguda o subaguda en L5. Los cambios degenerativos con el canal espinal multinivel o la estenosis del receso subarticular también estuvieron presentes en L4-5 y L5-S1.
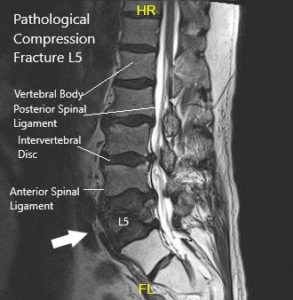
Resonancia magnética que muestra la sección sagital de la columna sacra lumbar.
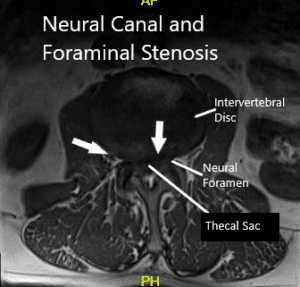
Resonancia magnética que muestra la sección axial.
Todos los hallazgos se discutieron con el paciente, así como las opciones de tratamiento. Discutimos la necesidad de una biopsia para confirmar el diagnóstico, ya que puede afectar su curso futuro de tratamiento con respecto a la neoplasia maligna.
Se obtuvieron consultas de hemotólogo y oncólogo. Opciones de tratamiento en forma de descompresión de la
La columna vertebral, la fijación y la fusión
se discutieron extensamente con el paciente.
El manejo con respecto a la biopsia abierta, la descompresión y la estabilización, sus riesgos, complicaciones y recuperación se discutieron extensamente con el paciente. Discutimos el procedimiento y su riesgo de sangrado, infección, falta de unión, falla del hardware, necesidad de repetir la cirugía, posibilidades de lesión temporal o permanente de nervios o vasos, riesgo de ceguera, evento cardíaco, accidente cerebrovascular, parálisis y muerte. Discutimos el uso de implantes en forma de tornillos y varillas.
El paciente estuvo de acuerdo con el plan de Decomp L3-S1, cirugía de separación, fijación con tornillo pedicular y fusión posterolateral L4-S1 utilizando autoinjerto local y chips esponjosos y aloinjerto óseo.
La histopatología transpedicular se envió desde el cuerpo izquierdo L5, transpedicular. El paciente fue llevado al quirófano donde se indujo anestesia generaI. Se pasó un catéter de Foley. Se realizaron agujas para el monitoreo neurofisiológico en forma de EMG, monitoreo somatosensorial y estimulación con tornillo pedicular.
El paciente se colocó boca abajo en una mesa Jackson bien acolchada y se colocó adecuadamente. Los puntos de referencia óseos estaban debidamente acolchados. El paciente fue asegurado a la mesa de operaciones. El área quirúrgica. fue acordonado con cortinas adhesivas de 10 x 10. La espalda se limpió con alcohol y se pintó con DuraPrep. Se realizó drapeado aséptico con Ioban.
Se marcó una incisión quirúrgica utilizando puntos de referencia óseos de L3-S1. El antibiótico preoperatorio se administró antes de la operación. Se llamó a un tiempo de espera y se identificaron el paciente correcto, el procedimiento correcto y el sitio correcto. Las láminas de L4-S1 se alcanzaron a través de una disección aguda. Se logró la hemostasia. Los elementos posteriores fueron expuestos usando Bovie en los sitios respectivos.
Se marcó la lámina de L5 y se pasó un Woodson a la lámina de L4 y se tomó una imagen del brazo en C para confirmar nuestros niveles. Después de la confirmación de los niveles. se realizó una disección adicional de las articulaciones facetarias de L3-L4 de L4-L5 y L5-S1.
No se alcanzaron las cápsulas de ninguna de las articulaciones. Los procesos transversales de L4, L5 y ala sacra se expusieron con disección, y se logró hemostasia. Las canaletas laterales estaban llenas y nuestra atención se dirigió hacia la laminectomía. Se utilizó el cortador óseo ultrasónico Misonix para realizar laminectomías de L4 y L5.
Se realizó una descompresión neutra y foraminal adicional utilizando Kerrison # 3 y # 4 para L4, L5 y S1 en ambos lados. Se encontró durotomía incidental (desgarro dural) en el lado izquierdo de una espiga ósea de L4. Después de la descompresión, la durotomía fue acordonada y reparada principalmente usando Prolene 6-0.
Después de lograr una descompresión exitosa de L4-S1, se cortó la lámina inferior de L3, se eliminó el ligamento flavum hipertrófico utilizando Kerrison # 4. La reparación se cubrió con un parche muscular seguido de Duraseal y Surgicel en capas colocadas para proteger la reparación dural.
Ahora se planearon los tornillos pediculares para el S1 y el pedículo de S1 se sondeó desde ambos lados y se verificó bajo el brazo C. Después de encontrar una posición aceptable. El tornillo pedicular de 6 mm x 45 mm tornillo de fijación cortical se colocó en ambos pedículos de S1.
Los pedículos de L5 se canularon ahora y la posición de la sonda se verificó debajo del brazo en C y se encontró que era aceptable y el material de biopsia se succionó con una aguja Jamshidi del pedículo derecho de LS. Se envió un poco de tejido y aspirado de médula ósea para biopsia. Se insertó un tornillo de fijación cortical de 6 mm x 40 mm en ambos pedículos de L5.
Los pedículos de L4 fueron canulados de manera similar y revisados bajo el brazo C y se encontró que eran aceptables. Se insertó un tornillo de fijación cortical de 6 mm x 45 mm en ambos pedículos de L4. Las cabezas de los tornillos estaban bien alineadas en ambos lados. La herida se lavó copiosamente con solución salina normal mezclada con bacitracina y gentamicina.
Se realizó la decorticación de los procesos transversales y las facetas de L4–S1 y las canaletas se empaquetaron con un injerto óseo que era una mezcla de autoinjerto local y chips óseos de aloinjerto.
Los tornillos estaban forrados y las varillas se colocaron en ambos lados y se apretaron a las cabezas de los tornillos. Las imágenes finales del tornillo fueron tomadas con brazo en C y guardadas. Se logró la hemostasia. El antibiótico vancomicina fue rociado en la herida. Teniendo en cuenta la durotomía no se colocó un drenaje de succión profundo. El cierre se realizó en capas. Se colocaron dos drenajes suprafasciales. Los recuentos se completaron, verificaron y corrigieron al final del procedimiento. El paciente fue trasladado a posición supina en la cama, extubado y trasladado a la unidad de cuidados postoperatorios en condición estable.
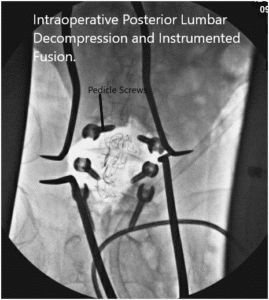
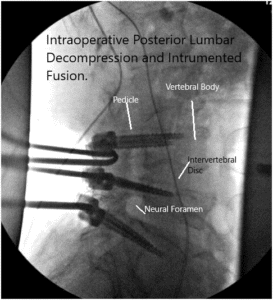
Imágenes de fluoroscopia intraoperatoria.
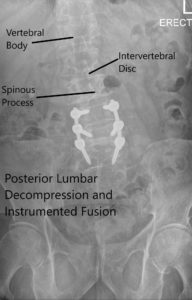
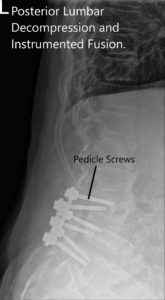
Radiografía postoperatoria que muestra AP y vistas laterales.
A los seis meses después de la operación, ha estado viviendo sola en casa, cuidando a su perro, conduciendo y haciendo bien las actividades de la vida diaria. Se ha estado recuperando bien. Es capaz de caminar sin ayuda. Ha estado haciendo fisioterapia ambulatoria. Él también está haciendo ejercicio en casa. Niega dolor de cabeza, fiebre, escalofríos, radiación, hormigueo, entumecimiento, debilidad.
Su dolor y radiación en la extremidad inferior derecha se han recuperado. Planea ser más activo.
Descargo de responsabilidad: el nombre, la edad, el sexo, las fechas y los eventos del paciente se han cambiado o modificado para proteger la privacidad del paciente.

Dr. Suhirad Khokhar
My name is Dr. Suhirad Khokhar, and am an orthopaedic surgeon. I completed my MBBS (Bachelor of Medicine & Bachelor of Surgery) at Govt. Medical College, Patiala, India.
I specialize in musculoskeletal disorders and their management, and have personally approved of and written this content.
My profile page has all of my educational information, work experience, and all the pages on this site that I've contributed to.
