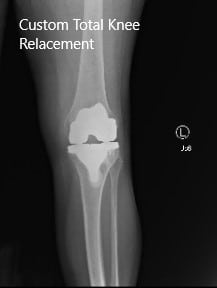
Estudio de caso: Reemplazo total de rodilla personalizado en
Artritis de rodilla izquierda con hardware previo en la meseta tibial lateral
La paciente era una mujer de 55 años que se presentó en la oficina con quejas de empeoramiento del dolor en la rodilla izquierda durante los últimos tres años. El paciente fue referido a nosotros por uno de nuestros pacientes anteriores y estaba trabajando como consejero en una escuela. La paciente declaró que había sufrido un resbalón y caída en 2017 fracturándose la parte superior de la pierna izquierda. Fue hospitalizada y tratada con reducción abierta y fijación interna de la meseta tibial lateral izquierda.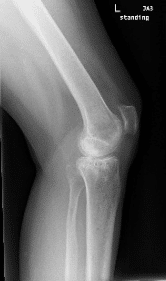
Posteriormente reanudó sus actividades, pero durante el año pasado, comenzó a experimentar un empeoramiento del dolor en la rodilla izquierda. El dolor se describió como dolor agudo a sordo con empeoramiento en actividades como caminar, subir escaleras, agacharse, arrodillarse y levantarse de una silla.
El dolor ha estado perturbando recientemente su sueño. Ella declaró que estaba bajo un tremendo estrés emocional debido al dolor en sus actividades diarias.
Había restringido sus actividades debido al dolor y había intentado un tratamiento conservador en forma de fisioterapia, inyecciones de cortisona, aparatos ortopédicos y almohadillas térmicas, pero con un alivio mínimo.
El paciente era un ex fumador que había dejado de fumar hace diez años y tenía comorbilidades de hipotiroidismo e hipertensión. Actualmente está usando un bastón como ayuda para caminar.
En el examen físico, demostró sensibilidad en la línea de la articulación medial y la faceta rotuliana medial. Se sentía incómoda con el examen debido al dolor. Después de una evaluación exhaustiva y estudios de imagen, se le aconsejó sobre la eliminación del hardware de la meseta tibial lateral con el posterior reemplazo total de rodilla utilizando implantes e instrumentos personalizados.
Se le aconsejó a fondo sobre el riesgo potencial de infección y dehiscencia de la piel después de la cirugía. El paciente estuvo de acuerdo con el plan de tratamiento.
El paciente fue llevado al quirófano y la anestesia fue obtenida por el anestesiólogo. El manguito de torniquete se colocó sobre el muslo izquierdo y la extremidad inferior izquierda se cubrió y preparó de la manera estéril habitual. Se usó Esmarch y se sangró la rodilla.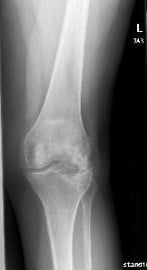
La incisión anterior se utilizó para la exposición. La piel y los tejidos subcutáneos se incidieron y la disección se llevó hasta la placa. La placa estaba expuesta. Se quitaron los tornillos. y se retiró la placa. Se enviaron tres tejidos de biopsia ósea para cultivo y sensibilidad. El tejido adicional fue enviado para histopatología.
Se dio un lavado completo. La inyección se administró con Marcaine y epinefrina. Los tejidos cutáneos se cerraron 0-Vicryl. Los tejidos subcuticulares se cerraron con 2-0 Vicryl. La piel estaba cerrada Steri-strips. Luego se aplicó un apósito estéril sobre la herida. El paciente fue trasladado a la unidad de cuidados postoperatorios en condición estable.
Los tejidos de biopsia ósea enviados para evaluación patológica con cultivo y sensibilidad resultaron negativos para infección. Se permitió que la herida sanara. Al paciente se le aconsejó un reemplazo total de rodilla después de 3 meses.
Los estudios de imagen revelaron osteoartritis tricompartimental, que afecta más severamente al compartimiento medial con una deformidad postraumática de la tibia proximal.
Se realizó una tomografía computarizada de la rodilla con cadera y tobillo para obtener datos sobre la anatomía y biomecánica del paciente. Se formó un modelo 3D y se utilizó para construir implantes e instrumentos específicos para el paciente. Se creó un plan preoperatorio para ayudar en la planificación quirúrgica.
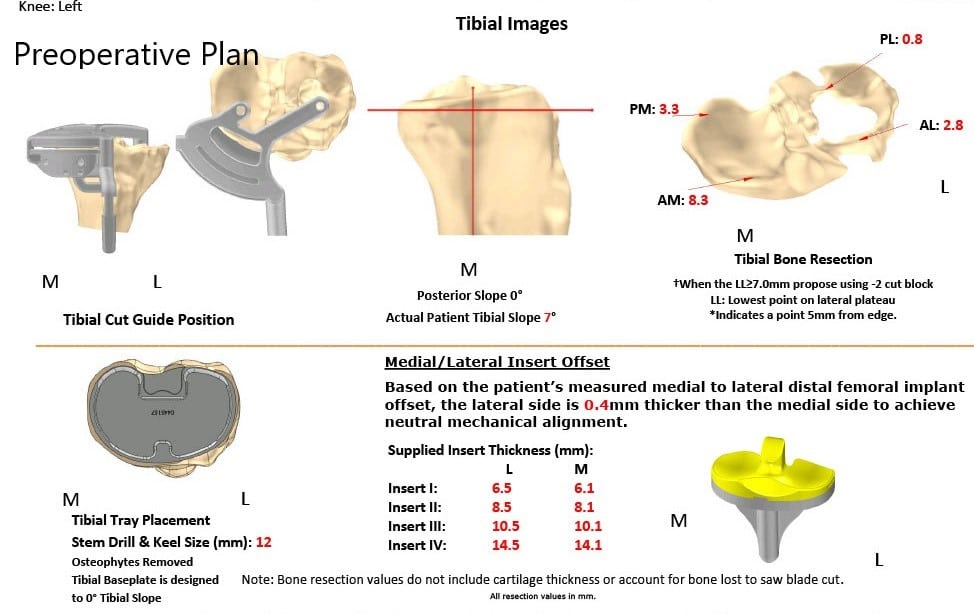
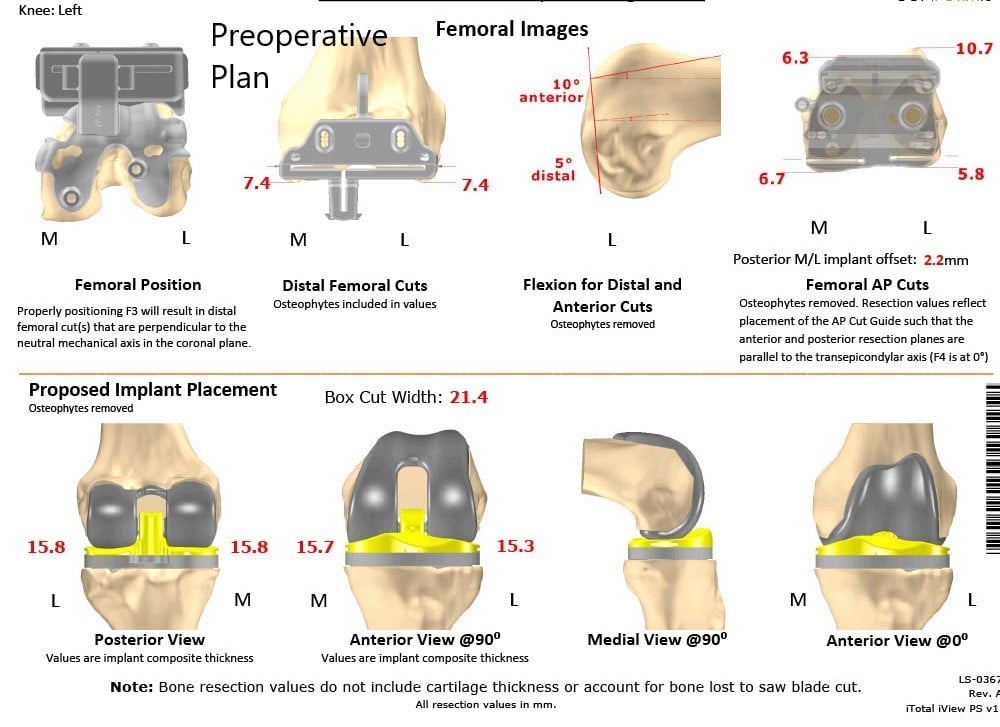
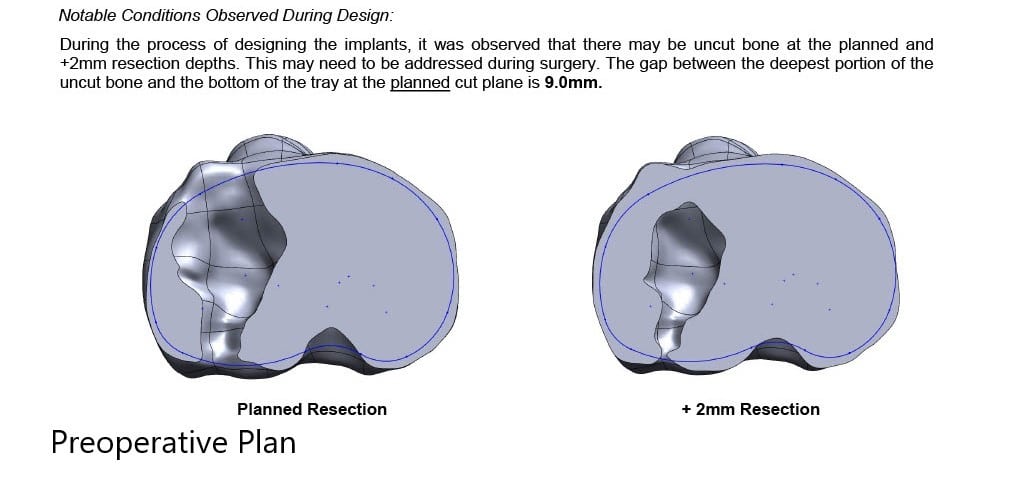
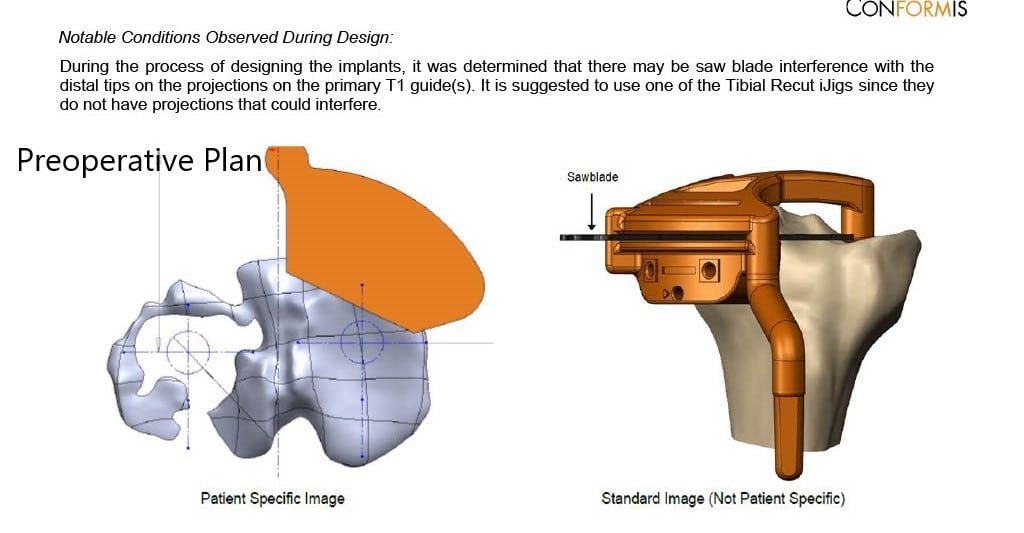
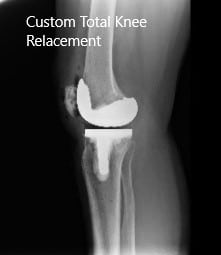
El paciente se sometió a un reemplazo total de rodilla izquierdo personalizado con bandeja tibial iTotal con implante femoral iTotal con rótula iTotal poly 32 mm con un inserto de polietileno de 6 mm.
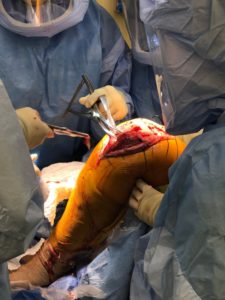
En consulta con el cirujano plástico, se decidió hacer la incisión medial a unos centímetros de la incisión lateral inicial. Se incidieron la piel y los tejidos subcutáneos. Se realizó una artrotomía pararrotuliana medial.
La tibia fue entonces subluxada. Los cruzados fueron entonces desbridados. El concierto personalizado se utilizó para hacer la resección tibial. Se encontró una pérdida adicional en la meseta tibial lateral y que el hueso de la meseta tibial lateral se envió para su análisis.
La atención se dirigió entonces hacia el fémur. Las guías personalizadas se utilizaron para la resección distal para los cortes de chaflán, así como los cortes de muesca.
Se utilizaron esparcidores laminares medial y lateralmente y luego se desbridó el menisco. Se desbridó el tejido cicatricial blando y se extirparon los osteofitos posteriores. La brecha de flexión y extensión fue equilibrada.
Se realizó la resección rotuliana. Se hicieron agujeros de perforación en la rótula. Luego se colocó la rótula en posición. El fémur de prueba se colocó en la posición seguida de la tibia de prueba después de la preparación de la superficie tibial.
Poly se colocó en posición. La rodilla se probó a través de un rango fisiológico completo de movimiento. El seguimiento rotuliano fue bueno. Se obtuvo extensión completa. Se obtuvo una flexión completa.
Luego se retiraron los componentes del ensayo. Se dio un lavado completo. El fémur se cementó en su posición. Se eliminó el exceso de cemento. La tibia fue cementada en su posición. Se eliminó el exceso de cemento. El polietileno se colocó en posición.
La rodilla se mantuvo en extensión completa con un golpe debajo del tobillo. La rótula se cementó en su posición y se eliminó el exceso de cemento. La rótula se mantuvo en posición con una pinza rotuliana.
Después de que el cemento se endureció, se le dio un lavado completo. La artrotomía parapatelar medial se cerró con O Vicryl y Stratafix. Tejidos cutáneos cerrados con 2-O Vicryl.
Los tejidos subcuticulares se cerraron con 2-0 Vicryl, y luego se cerró la piel. El cierre fue realizado por el cirujano plástico. Luego se aplicó un apósito estéril sobre la herida. Luego, el paciente fue colocado en un inmovilizador de rodilla y luego transferido a la unidad de cuidados postoperatorios en condición estable.
Imágenes de rayos X postoperatorias que muestran AP y vista lateral:
El paciente tuvo una excelente recuperación post artroplastia. Su herida quirúrgica estaba limpia, seca e intacta. El paciente se sometió a un extenso programa de fisioterapia y un programa de ejercicios en el hogar.
Durante las visitas posteriores, demostró un rango completo de movimiento sin dolor. Ella declaró que ahora puede llevar sus actividades diarias sin dolor. Desde entonces ha regresado al trabajo afirmando que se siente más motivada hacia su trabajo.

Dr. Suhirad Khokhar
My name is Dr. Suhirad Khokhar, and am an orthopaedic surgeon. I completed my MBBS (Bachelor of Medicine & Bachelor of Surgery) at Govt. Medical College, Patiala, India.
I specialize in musculoskeletal disorders and their management, and have personally approved of and written this content.
My profile page has all of my educational information, work experience, and all the pages on this site that I've contributed to.