Estudio de caso: Rodilla total personalizada bilateral
Reemplazo en un paciente de 72 años con artritis
Un gerente de banco retirado se presentó en nuestra oficina con quejas de dolor bilateral de rodilla. Ella notó el dolor por primera vez hace unos años, pero no pudo localizar el momento exacto de inicio. Ella declaró que el dolor era insidioso en el inicio y progresó gradualmente con algunos días buenos y algunos días malos.
El dolor se localizó difusamente dentro de ambas rodillas y era un dolor sordo en carácter. El dolor fue especialmente peor al caminar prolongadamente, pararse y actividades que implicaban sentarse, ponerse en cuclillas, girar, girar y subir escaleras. No podía realizar actividades diarias como cocinar, lavar la ropa o subir las escaleras.
Anteriormente se sometió a una cirugía de menisco en la rodilla derecha con solo alivio durante un par de meses. También recibió inyecciones de gel hialurónico en ambas rodillas, pero con un alivio mínimo. Intentó fisioterapia y tratamiento frío-calor, sin alivio.
Actualmente vivía con su familia y estaba angustiada por el empeoramiento del dolor de rodilla. No podía socializar con su familia y parientes. Ella era una no fumadora y una no bebedor. Su historial médico anterior fue positivo para diabetes mellitus, hipertensión y asma. Todas sus condiciones médicas estaban bien controladas con medicamentos.
En el examen físico, hubo deformidad genu varum en ambas rodillas. Su andar era constante y bien coordinado usando bastón como dispositivo de asistencia. La piel que recubría ambas rodillas era normal. No hubo evidencia de hinchazón en ambas rodillas.
A la palpación, la sensibilidad estaba presente en las líneas articulares bilaterales y facetas rotulianas. El rango de movimiento de ambas rodillas era doloroso con movimientos finales restringidos. Había crepitación en ambas articulaciones de las rodillas en movimiento. El rango de movimiento de la rodilla derecha era de 5 grados a 110 grados y el de la izquierda era de 0 grados a 110 grados.
El examen bilateral de cadera y tobillo fue normal. No hubo evidencia de déficit neurológico distal. Los pulsos bilaterales de las extremidades inferiores fueron palpables y comparables. Los reflejos tendinosos profundos de las extremidades inferiores fueron ilustrados y comparables bilateralmente.
Sus estudios de imagen de ambas rodillas revelaron osteoartritis tricompartimental severa. Teniendo en cuenta que su estilo de vida limita el dolor de rodilla, se le aconsejó un reemplazo total de rodilla personalizado bilateral. Los riesgos, beneficios y alternativas se discutieron extensamente con el paciente. Ella aceptó seguir adelante con un reemplazo de rodilla personalizado bilateral.
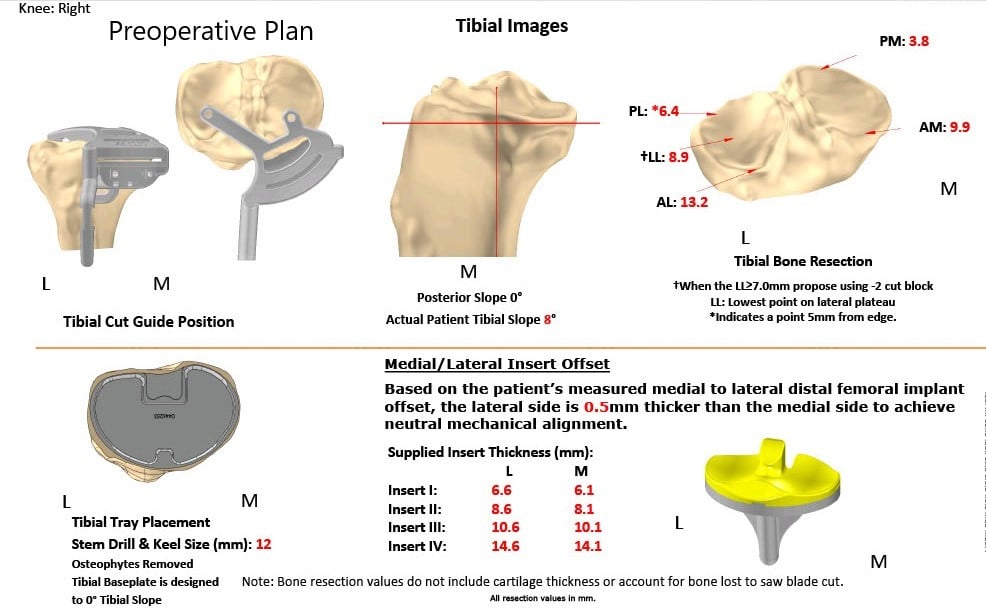
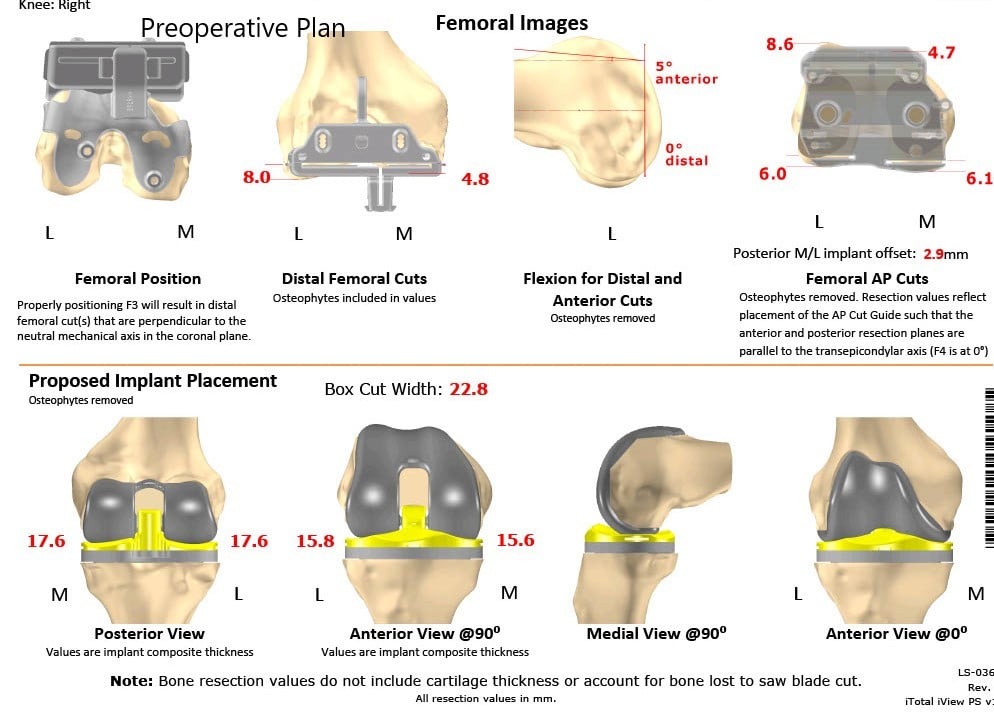
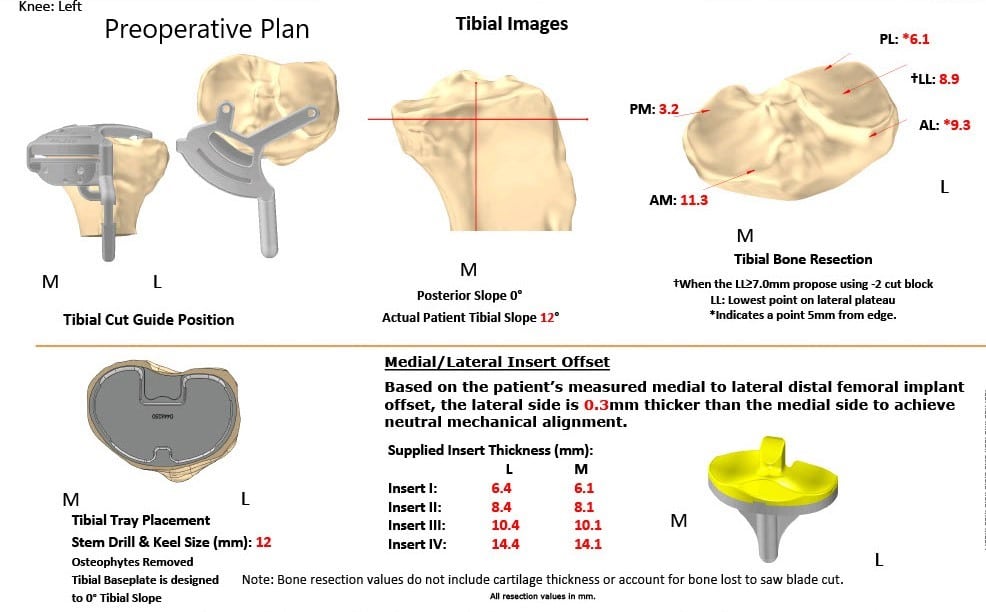
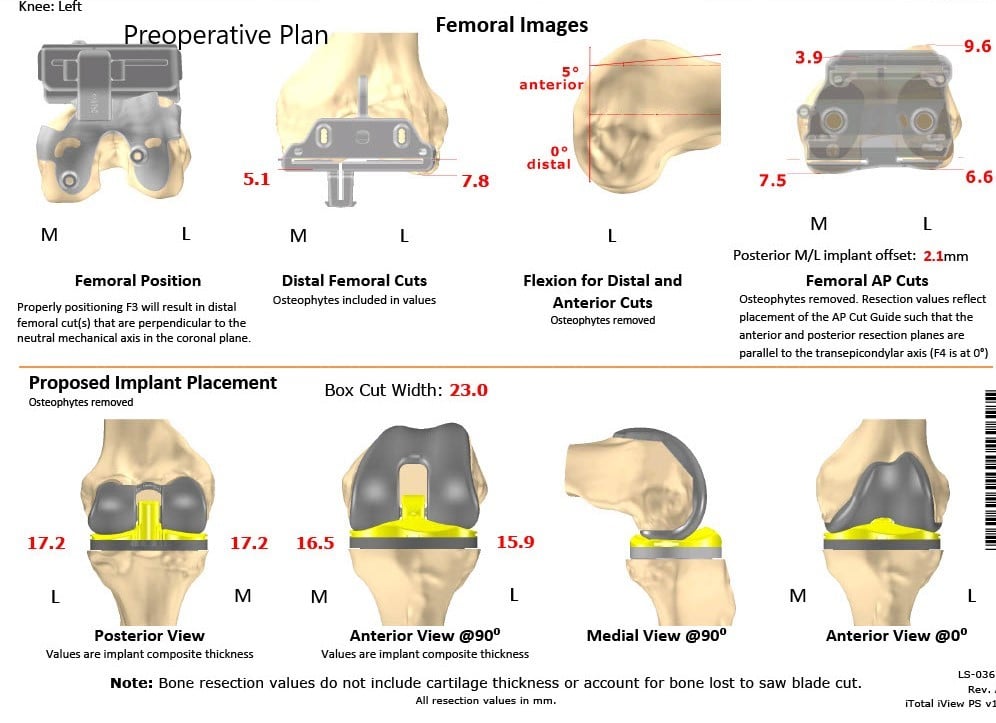
Unas semanas antes del procedimiento, se obtuvo una tomografía computarizada de ambas rodillas, tobillos y caderas. Los datos se utilizaron para formar imágenes 3D de las rodillas del paciente. Se construyeron implantes únicos personalizados específicos para el paciente junto con plantillas de corte óseo desechables. Se formó un plan preoperatorio único que sugiere cortes óseos y compensaciones femorales.
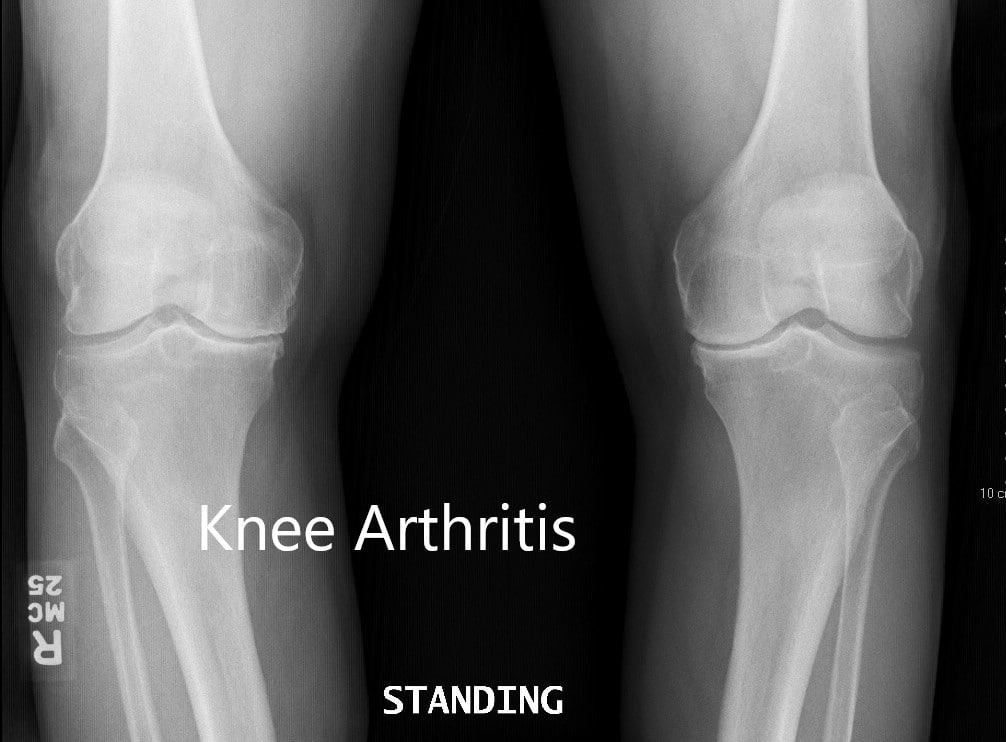
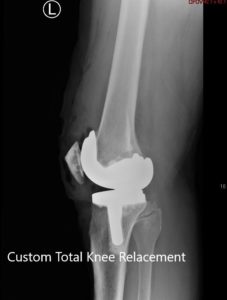
Radiografía preoperatoria que muestra la vista AP de ambas rodillas.
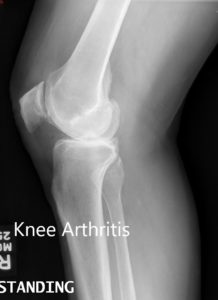
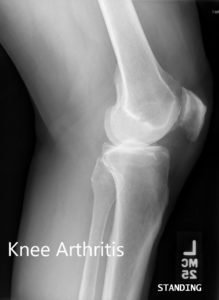
Radiografía preoperatoria que muestra las vistas laterales de la rodilla derecha e izquierda respectivamente.
PROCEDIMIENTO: Artroplastia total bilateral de rodilla.
IMPLANTES UTILIZADOS: Implante femoral personalizado con bandeja tibial con inserciones de polietileno de 6 mm en el lado derecho con componente rotuliano de 29 mm. Implante femoral personalizado con una bandeja tibial personalizada con inserciones de polietileno de 6 mm en el lado izquierdo con el implante rotuliano de 32 mm.
DESCRIPCIÓN DEL PROCEDIMIENTO: El paciente fue llevado a la sala de operaciones después de obtener el consentimiento informado, firmando el sitio quirúrgico correcto. Riesgos, beneficios. y las alternativas se discutieron ampliamente con el paciente y la familia antes del procedimiento.
Entienden el mayor riesgo de artroplastia total bilateral de rodilla. Entonces, se decidió hacer primero la rodilla derecha.
Después de obtener anestesia. Ambas rodillas fueron cubiertas y preparadas de la manera estéril habitual. La rodilla fue desangrada. Se realizó una incisión recta. La artrotomía parapatelar medial se realizó en el lado derecho.
La tibia estaba expuesta. Se utilizó la guía de corte tibial. y se realizó la resección tibial. La tibia fue escariada y brochada.
La atención se dirigió entonces hacia el fémur. Se utilizaron guías de corte de chaflán distal, y la guía de corte de muesca se utilizó para hacer los cortes. Se utilizaron esparcidores laminares medialmente y lateralmente para extirpar el resto del menisco y los cruzados.
Luego se extirparon los osteofitos posteriores. La rodilla se equilibró y se encontró que el equilibrio era correcto. La tibia de prueba se colocó en posición seguida por el fémur de prueba y el poli.
A continuación, se realizó la resección rotuliana. Se hicieron agujeros Ori ti en la rótula. La rótula de prueba se colocó en posición.
La rodilla se probó a través de un rango fisiológico completo de movimiento. Se logró la extensión total. Se logró una flexión completa. El seguimiento rotuliano fue excelente. Luego se retiraron los componentes del ensayo. Se le dio un lavado completo. El fémur se cementó en su posición. Se eliminó el exceso de cemento.
La tibia fue cementada en su posición. Se eliminó el exceso de cemento. Poly se colocó en posición, y la rodilla se mantuvo en extensión completa con un bulto debajo del tobillo. La rótula se cementó en su posición. El exceso de cemento se eliminó y se mantuvo con una abrazadera hasta que el cemento se endureció.
Después de que el cemento se endureció, se retiró la pinza rotuliana. El torniquete fue defraudado. Se logró una hemostasia completa. La inyección se administró para controlar el dolor. La artrotomía pararrotuliana medial se cerró, seguida de O Vicryl, 2-0 Vicryl, y luego, la piel se cerró con suturas.
La atención se dirigió entonces hacia el lado izquierdo. Se realizó una incisión recta. Después de desangrar la extremidad, se realizó una artrotomía parapatelar medial. La tibia fue expuesta, y el corte tibial se hizo con la guía de corte tibial. La tibia fue entonces brochada y escariada. La atención se dirigió entonces hacia el fémur.
El fémur se resecó utilizando guías de corte de chaflán distal, así como la guía de corte de muesca. Se utilizaron esparcidores laminares medial y lateral para la resección del menisco y los cruzados. Luego se extirparon los osteofitos posteriores. Se realizó el equilibrio de la brecha y se encontró que era correcto.
El fémur de prueba se colocó seguido de la tibia de prueba. Poly se colocó en posición. La extensión fue completa y se obtuvo una flexión completa. Luego se realizó una resección rotuliana. Se hicieron agujeros de perforación en la rótula. Se encontró que el seguimiento rotuliano era perfecto.
A continuación, se eliminaron los componentes del ensayo. Se dio un lavado completo. Se administró la inyección. El fémur se cementó en su posición. Se eliminó el exceso de cemento. La tibia fue cementada en su posición. Se eliminó el exceso de cemento. Poly se colocó en posición. La rodilla se redujo y se mantuvo en extensión completa con un bulto debajo del tobillo.
Torniquete fue defraudado. Se logró una hemostasia completa. La artrotomía parapatelar medial fue cerrada seguida de tejido subcutáneo, tejido subcuticular. La piel se cerró con Prineo. Luego se aplicó un apósito estéril sobre ambas heridas. El paciente fue trasladado a la unidad de cuidados postoperatorios en condición estable.
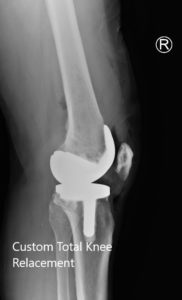
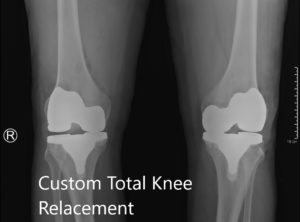
Radiografía postoperatoria que muestra las vistas laterales de ambas rodillas.
Radiografía postoperatoria que muestra la vista AP de ambas rodillas.
Después de la operación tuvo una excelente recuperación, estaba caminando el día de la cirugía con apoyo. Su dolor se manejó con medicamentos y pudo irse a casa al día siguiente del procedimiento. El paciente comenzó con aspirina y medias TED para prevenir la trombosis venosa profunda. Se inició la fisioterapia para aumentar la flexibilidad.
Las suturas se retiraron sin incidentes. En su seguimiento de ocho semanas, informó cero dolor con un rango completo de movimiento en ambas rodillas. Ella estaba felizmente de vuelta a su línea de base. Ella era capaz de conducir un coche, subir escaleras y hacer sus actividades diarias sin ninguna molestia. Ella estaba extremadamente feliz con el resultado.
Descargo de responsabilidad: el nombre, la edad, el sexo, las fechas y los eventos del paciente se han cambiado o modificado para proteger la privacidad del paciente.

Dr. Suhirad Khokhar
My name is Dr. Suhirad Khokhar, and am an orthopaedic surgeon. I completed my MBBS (Bachelor of Medicine & Bachelor of Surgery) at Govt. Medical College, Patiala, India.
I specialize in musculoskeletal disorders and their management, and have personally approved of and written this content.
My profile page has all of my educational information, work experience, and all the pages on this site that I've contributed to.