Estudio de caso: Rodilla total personalizada bilateral
Reemplazo en un hombre de 72 años
Un hombre de 72 años se presentó a nuestra oficina con quejas de dolor bilateral de rodilla durante los últimos 6 años. El paciente era un trabajador de la construcción jubilado. Había estado en la construcción durante los últimos 40 años. Actualmente se estaba quedando con su hijo y le encantaba andar en bicicleta y pasear a su perro.
El dolor se notó por primera vez hace 8 años teniendo un inicio insidioso. El paciente siente que su larga carrera como trabajador de la construcción le ha provocado artritis en las rodillas. Su trabajo de construcción implicaba doblar, empujar, tirar, torcer y levantar objetos pesados.
El paciente describe el dolor como de intensidad moderada a severa. El dolor se localizó en ambas rodillas sin ninguna radiación. Lo describió como un dolor sordo que se precipitó a actividades como subir escaleras, agacharse, arrodillarse o levantarse de una silla después de mucho tiempo.
Estaba usando un bastón como ayuda para caminar y recientemente, no pudo realizar ni siquiera tareas básicas como lavar la ropa sin dolor. Estaba aún más angustiado por el hecho de que no pudo jugar con sus nietos durante sus vacaciones de verano.
Era un ex fumador con antecedentes médicos de hipertrofia benigna de próstata, hipertensión y asma. Sus condiciones médicas estaban bien controladas con medicamentos. Su historial quirúrgico incluyó una apendicectomía, reparación laparoscópica de hernia y extirpación del quiste ganglionar.
Su examen físico reveló artritis severa de las rodillas bilaterales. Hubo hinchazón leve bilateralmente sin aumento de la temperatura o eritema. La piel suprayacente de las rodillas bilaterales era normal. Había sensibilidad en la línea de la articulación medial y la faceta rotuliana (derecha mayor que izquierda).
La deformidad del gen varo estaba presente con un rango de movimiento restringido debido al dolor (derecha – 0 a 95 grados e izquierda – 0 a 100 grados). No hubo inestabilidad o laxitud del plano coronal, sagital o rotacional. El examen neurológico distal fue bilateral normal. Los pulsos distales de las extremidades inferiores fueron 2+ y palpables.
El examen de la cadera derecha reveló sensibilidad junto con el trocantéreo mayor sugiriendo bursitis. El examen bilateral del tobillo y el examen bilateral de cadera no fueron notables. El paciente negó cualquier alergia conocida a los medicamentos. Anteriormente había probado el manejo conservador en forma de fisioterapia, inyecciones de cortisona e inyecciones de gel, pero sin ningún alivio sostenido.
Sus estudios de imagen revelaron osteoartritis tricompartimental severa de la articulación bilateral de la rodilla. Después de una cuidadosa consideración de sus condiciones y necesidades médicas, se le aconsejó un reemplazo total de rodilla personalizado bilateral. Se le hizo consciente del mayor riesgo asociado con la cirugía bilateral. Las alternativas, los riesgos y los beneficios se discutieron en detalle con él y su hijo. Estuvieron de acuerdo con el procedimiento.
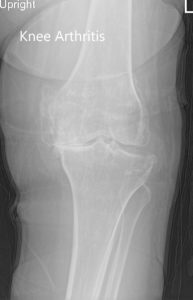
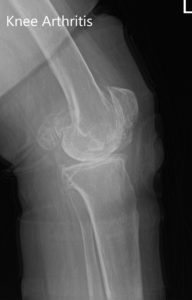
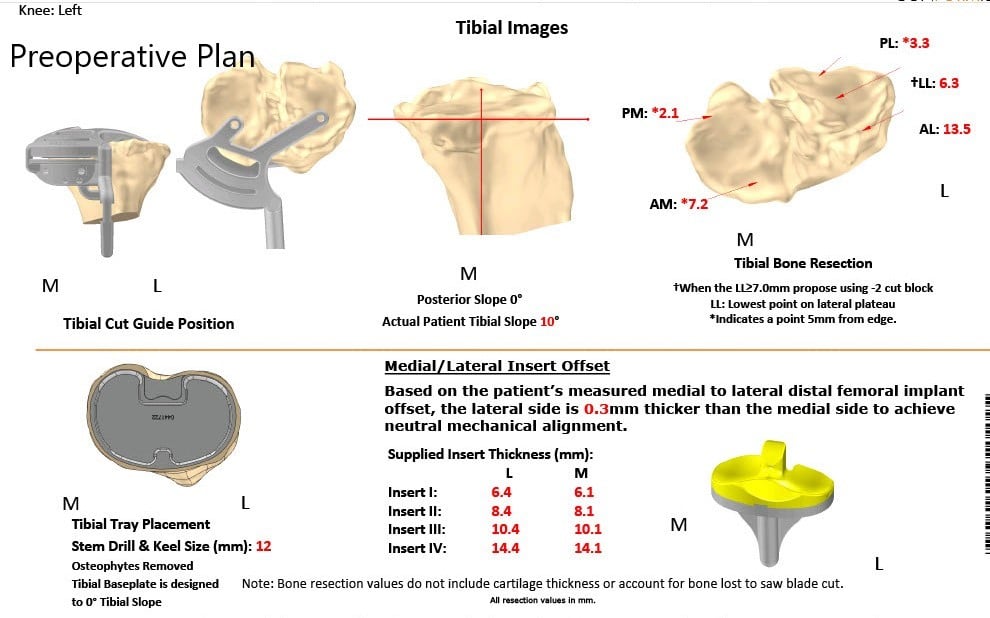
Radiografía preoperatoria de la rodilla izquierda que muestra AP y vistas laterales.
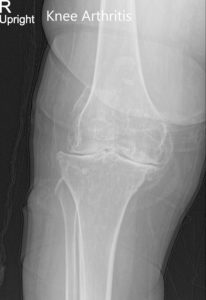

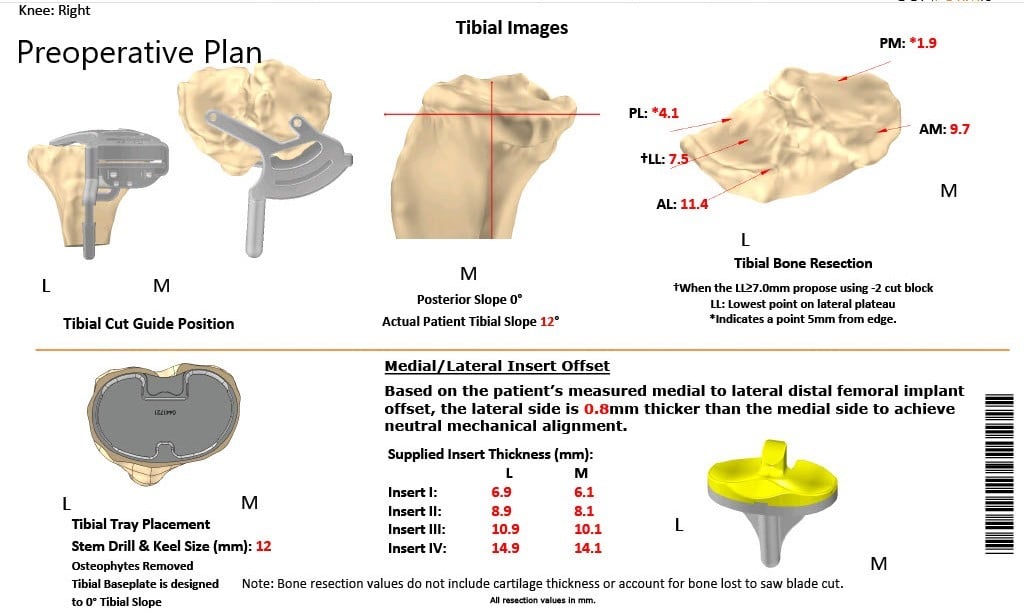
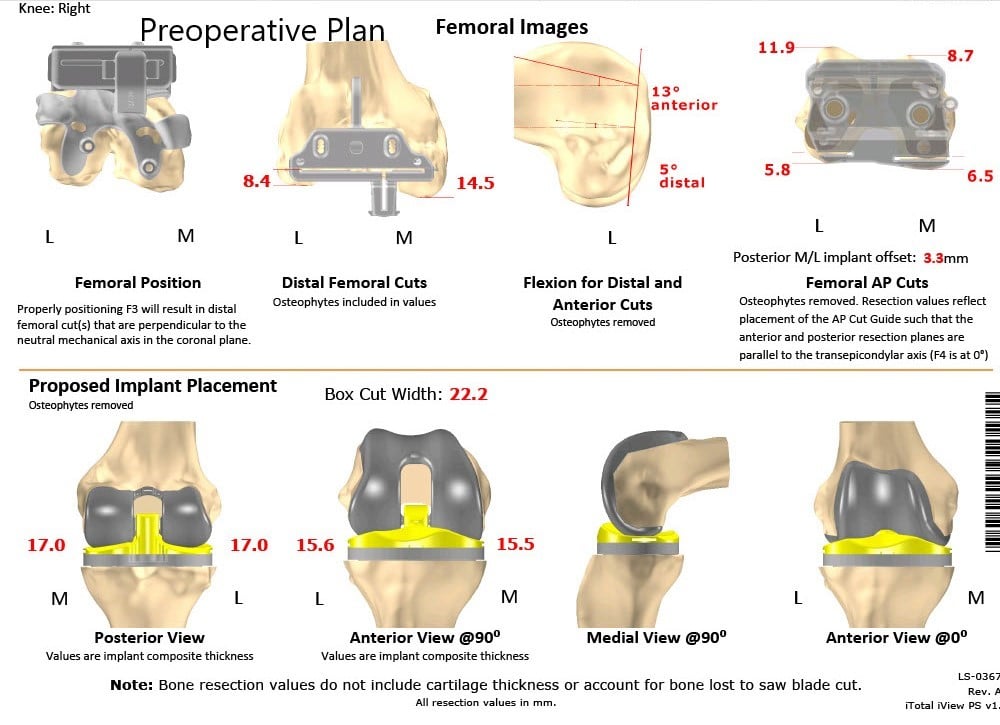
Radiografía preoperatoria de la rodilla derecha que muestra AP y vistas laterales.
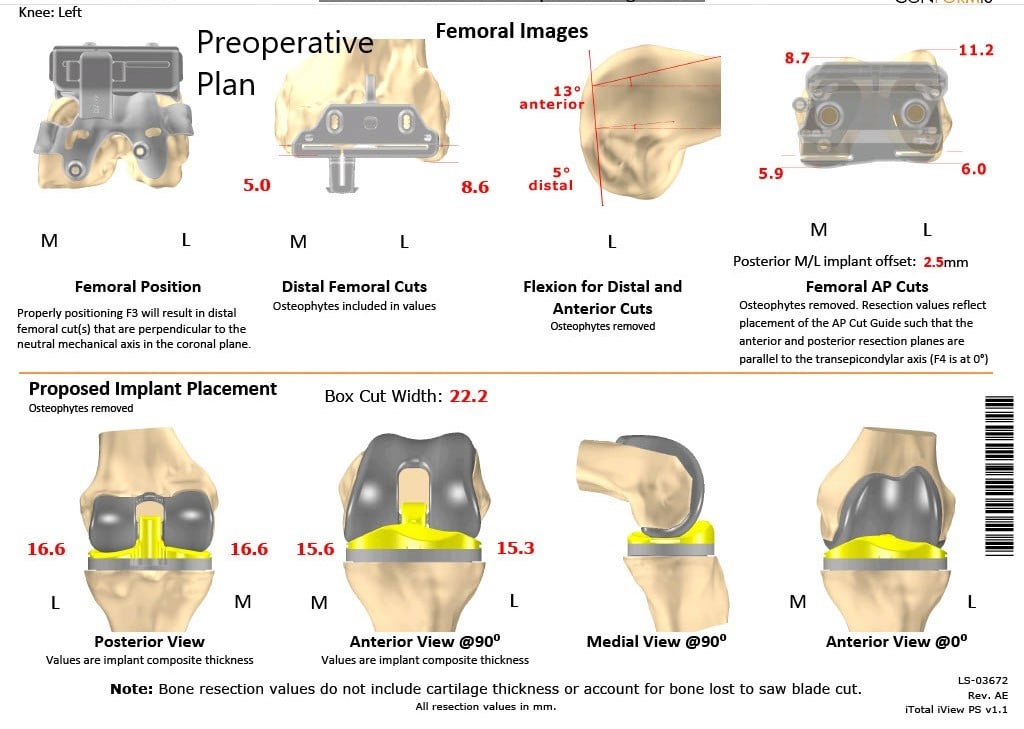
Se obtuvo una tomografía computarizada preoperatoria de ambas rodillas, incluidas las caderas y los tobillos. Las imágenes de escanograma se utilizaron en la planificación preoperatoria de la corrección del eje mecánico. Las plantillas desechables únicas específicas del paciente se imprimieron en 3D de acuerdo con la anatomía del paciente. Se construyeron implantes personalizados que replicarían la articulación natural con cortes óseos mínimos. Se hizo un plan preoperatorio que delineaba los cortes óseos y las compensaciones femorales.
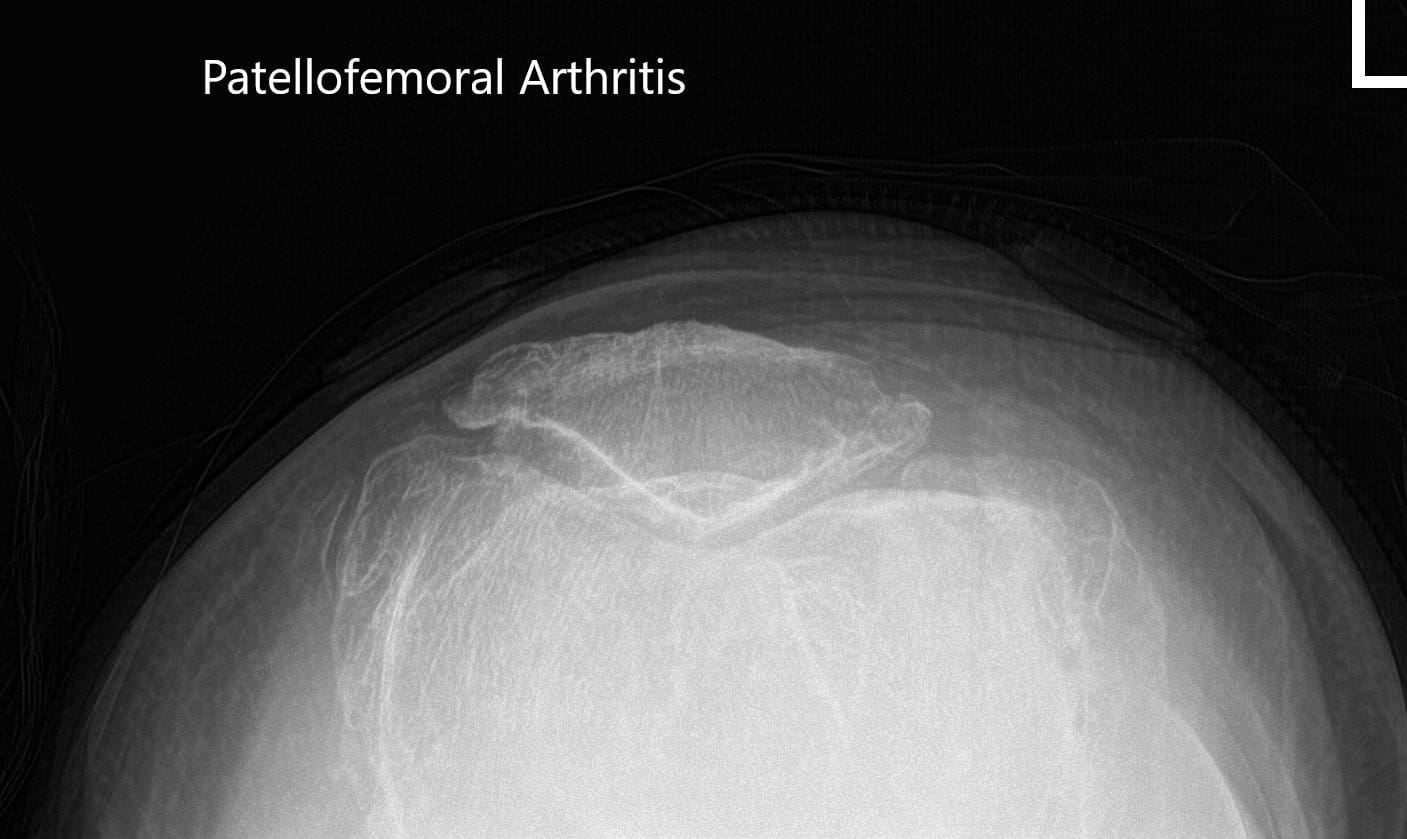
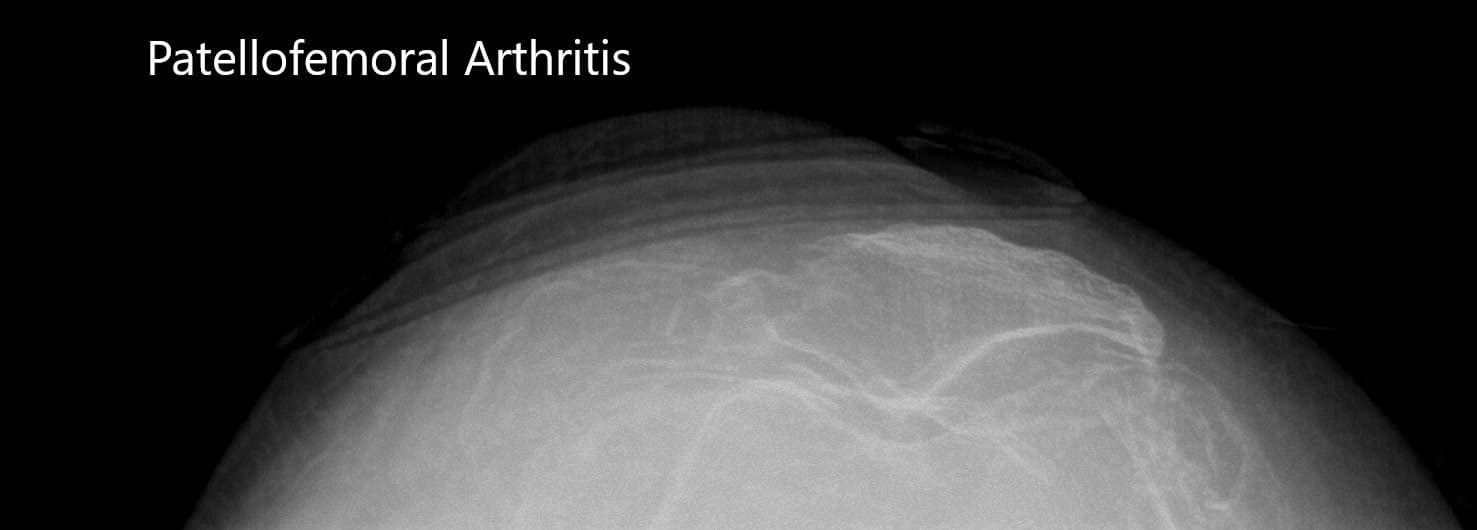
Vistas comerciales preoperatorias de la rótula bilateral que muestran osteoartritis severa del compartimiento patelofemoral.
IMPLANTES UTILIZADOS: Personalizado fémur y tibia bilateralmente, con polietileno de 10 mm bilateralmente. Rótula derecha 29 mm x 6 mm y rótula izquierda 32 mm x 6 mm.
DESCRIPCIÓN DEL PROCEDIMIENTO: El paciente fue llevado al quirófano y la anestesia fue obtenida por el anestesiólogo. Los riesgos, beneficios y alternativas se discutieron con el paciente antes del procedimiento. La rodilla derecha era más dolorosa que la izquierda y se decidió hacer la rodilla derecha antes que la izquierda.
Después de cubrir y preparar las extremidades inferiores bilaterales, la extremidad inferior derecha se desangró y el torniquete se elevó. Se utilizó una incisión recta para la artrotomía. Se incidieron tejidos cutáneos y subcutáneos. Se realizó artrotomía parapatelar medial.
Luego se expuso la tibia y se usó la guía de corte tibial para hacer la resección tibial. Se realizó la resección tibial. La tibia fue entonces preparada. La atención se dirigió entonces hacia el fémur. El fémur se preparó utilizando la guía de corte distal para el corte distal.
Los cortes de chaflán se realizaron utilizando guía de corte y el corte de muesca se realizó utilizando guías de corte. Los esparcidores laminares se utilizaron medial y lateralmente y el resto del menisco y los cruzados se desbridaron. Luego se extirparon los osteofitos posteriores.
La atención se dirigió entonces a la rótula. A continuación, se realizó la resección rotuliana. Se hicieron agujeros de perforación en la rótula. La rótula de prueba se colocó en posición. El fémur de prueba se colocó en posición seguido de la tibia y poli de prueba. La rodilla se redujo entonces. El seguimiento rotuliano fue excelente. Se obtuvo extensión completa. Se obtuvo una flexión completa. La estabilidad fue excelente.
Luego se retiraron los componentes del ensayo. Se administró la inyección. El fémur se cementó en su posición seguido de la tibia. Se eliminó el exceso de cemento. Poly se colocó en posición y la rodilla se redujo y se mantuvo en extensión completa con un bulto debajo del tobillo. Luego se cementó la rótula y se eliminó el exceso de cemento. La rótula se sujetó con la pinza rotuliana.
Después de que el cemento se endureció, se administró un lavado completo. La artrotomía parapatelar medial se cerró con Vicryl y V-Loc. Los tejidos cutáneos se cerraron con 0 Vicryl. Los tejidos subcutáneos se cerraron con 2-0 Vicryl. La piel se cerró con grapas. Luego se aplicó un apósito estéril sobre la herida.
Después de completar la rodilla derecha, la atención se dirigió hacia la rodilla izquierda. Después de que el torniquete se desinfló en el lado derecho, el torniquete en el lado izquierdo se elevó después de desangrar la extremidad. Se utilizó una incisión recta para la artrotomía. Se incidieron tejidos cutáneos y subcutáneos.
Luego se realizó una artrotomía pararrotuliana medial. Se realizó la exposición tibial. La resección tibial se realizó utilizando la plantilla de corte tibial.b Luego se preparó la tibia. La atención se dirigió entonces hacia el fémur. En el fémur distal, los cortes de chaflán y los cortes de muesca se realizaron utilizando las guías de corte. Los esparcidores laminares se utilizaron medial y lateralmente. El resto del menisco y los cruzados fueron divididos.
Luego se eliminaron los osteofitos. A continuación, se realizó la resección rotuliana. Los agujeros de perforación se hicieron en la rótula. Luego se colocó la rótula de prueba en posición, seguida del fémur de prueba, la tibia de prueba y el poli. La rodilla se redujo y se probó a través de un rango completo de movimiento. Se logró una extensión completa y una flexión completa. El seguimiento rotuliano fue excelente.
Se logró una excelente estabilidad. A continuación, se eliminaron los componentes del ensayo. Se administró la inyección. El fémur se cementó en su posición. Se eliminó el exceso de cemento. La tibia fue cementada en su posición. Se eliminó el exceso de cemento. La rótula se colocó en posición. La rodilla se mantuvo en extensión completa con un bulto debajo del tobillo.
Luego se cementó la rótula en su posiciónSe eliminó el exceso de cemento. La pinza rotuliana se colocó en posición y, después de que el cemento se endureció, se administró un lavado completo. La artrotomía medial se cerró con Ethibond y V-Loc. Los tejidos cutáneos se cerraron con 0 Vicryl. Los tejidos subcuticulares se cerraron con 2-0 Vicryl. La piel se cerró con grapas.
Luego se aplicó un apósito estéril sobre la herida. El paciente fue trasladado a la unidad de cuidados postoperatorios en condición estable.


Radiografía postoperatoria que muestra AP y vistas laterales de la articulación de la rodilla derecha e izquierda.
Comenzó con aspirina 325 mg x 3 meses para la profilaxis de trombosis venosa profunda. Pudo caminar el mismo día del procedimiento con apoyo. El dolor se controló con medicamentos. El paciente comenzó con fisioterapia para un rango de movimiento y fortalecimiento muscular. Las grapas fueron retiradas sin incidentes. Después de 8 semanas de seguimiento, el paciente no informó dolor con un rango completo de movimiento. Estaba felizmente de vuelta a sus actividades básicas. Ahora podía jugar felizmente con sus nietos y andar en bicicleta.

Dr. Suhirad Khokhar
My name is Dr. Suhirad Khokhar, and am an orthopaedic surgeon. I completed my MBBS (Bachelor of Medicine & Bachelor of Surgery) at Govt. Medical College, Patiala, India.
I specialize in musculoskeletal disorders and their management, and have personally approved of and written this content.
My profile page has all of my educational information, work experience, and all the pages on this site that I've contributed to.


