Estudio de caso: Reemplazo total de rodilla personalizado bilateral
en un hombre de 61 años con artritis de rodilla y deformidad de Genu Valgum
El paciente era un hombre de 61 años que presentaba quejas de dolor bilateral de rodilla. Notó por primera vez el dolor mientras caminaba por la playa hace dos años. El dolor se localizó a lo largo de los lados internos de ambas rodillas. El paciente negó cualquier lesión precipitante o caída que condujera a dolor de rodilla.
El dolor se describió como dolor agudo y de intensidad moderada a severa. El dolor se exacerbó en actividades como caminar, sentarse y levantarse de una silla, navegar por escaleras, agacharse y arrodillarse. El paciente negó cualquier laxitud o inestabilidad en la rodilla. No hubo radiación del dolor.
El paciente consultó previamente a otro médico que le administró inyecciones de gel en ambas rodillas. Reportó alivio por solo dos semanas. Posteriormente recibió inyecciones de cortisona en ambas rodillas sin alivio significativo. Había probado la fisioterapia y la terapia de calor sin mucha ayuda.
Era no fumador y no bebedor y tenía antecedentes familiares de artritis de cadera y rodilla. Actualmente estaba tomando Lipitor para la dislipidemia y Flomax para la hipertrofia benigna de la próstata. Declaró que era prediabético, pero que no podía hacer ejercicio o caminar debido al dolor de rodilla.
Era bibliotecario y actualmente no trabaja debido al dolor. Su trabajo consistía en levantar, moverse y caminar por los pasillos de la biblioteca. Dijo sentirse mal por no poder ir a la biblioteca e interactuar con la gente, una carrera que había seguido apasionadamente durante los últimos 45 años.
En el examen físico, había deformidad genu valgum en ambas rodillas. La marcha del paciente era firme y coordinada. La piel que recubre ambas rodillas era normal sin evidencia de marcas de cicatrices o tractos sinusales. Hubo la presencia de hinchazón leve en ambas rodillas demostrada al ordeñar la bolsa suprarrotuliana.
Hubo sensibilidad en las líneas articulares mediales y laterales bilaterales y en las facetas rotulianas. El rango de movimiento se restringió secundario al dolor en ambas rodillas (derecha: 5 grados a 90 grados, izquierda, 10 grados a 80 grados). No hubo evidencia de laxitud o inestabilidad en los planos coronal, sagital y axial.
El examen de caderas bilaterales reveló bursitis bilateral de cadera. El examen del tobillo bilateral fue normal. No hubo déficit neurológico distal y los pulsos bilaterales fueron palpables y comparables. No hubo disfunción intestinal o vesical. Los reflejos tendinosos profundos bilaterales de las extremidades inferiores estaban presentes y eran comparables.
Los estudios de imagen realizados revelaron osteoartritis tricompartimental grave en ambas rodillas. Teniendo en cuenta su estilo de vida que limita el dolor de rodilla y el agotamiento de las opciones de manejo conservador, se le aconsejó un reemplazo bilateral de rodilla. Fue considerado un candidato para el reemplazo total de rodilla personalizado. Él estuvo de acuerdo con el plan.
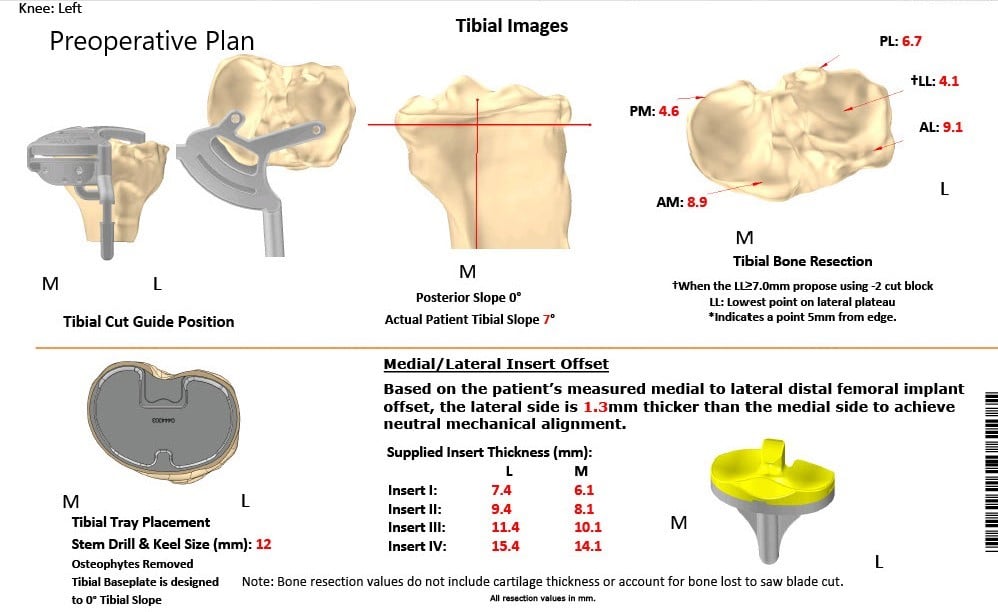
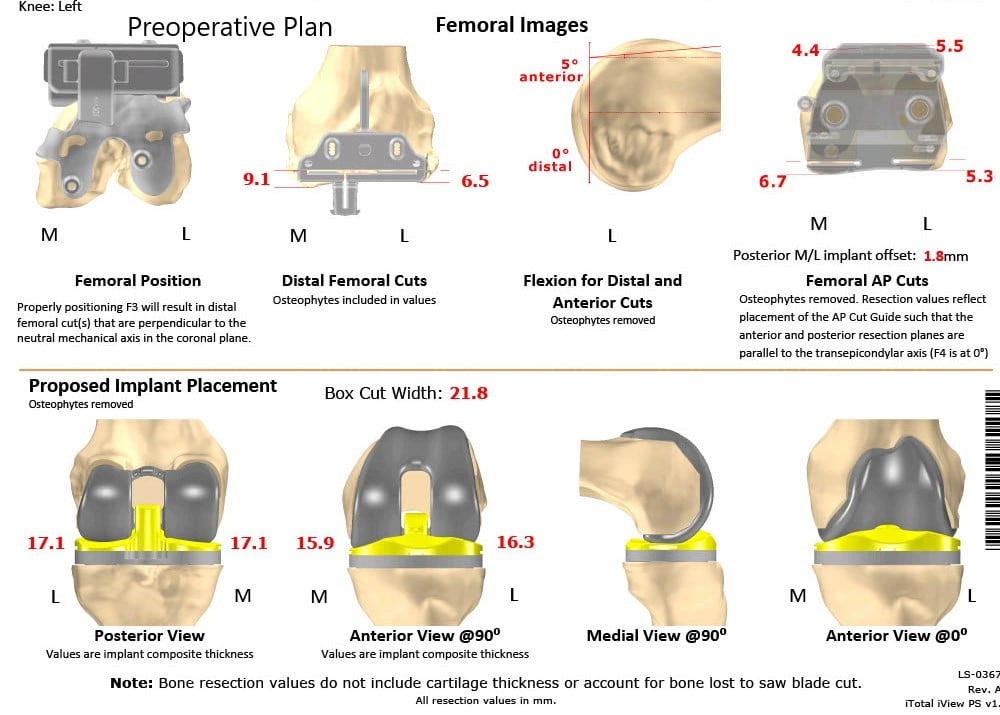
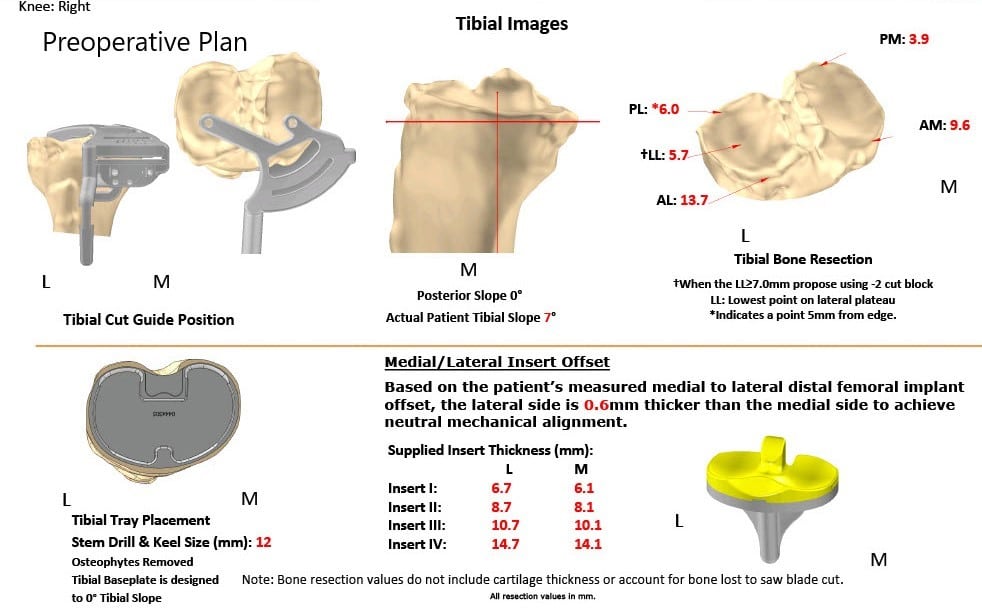
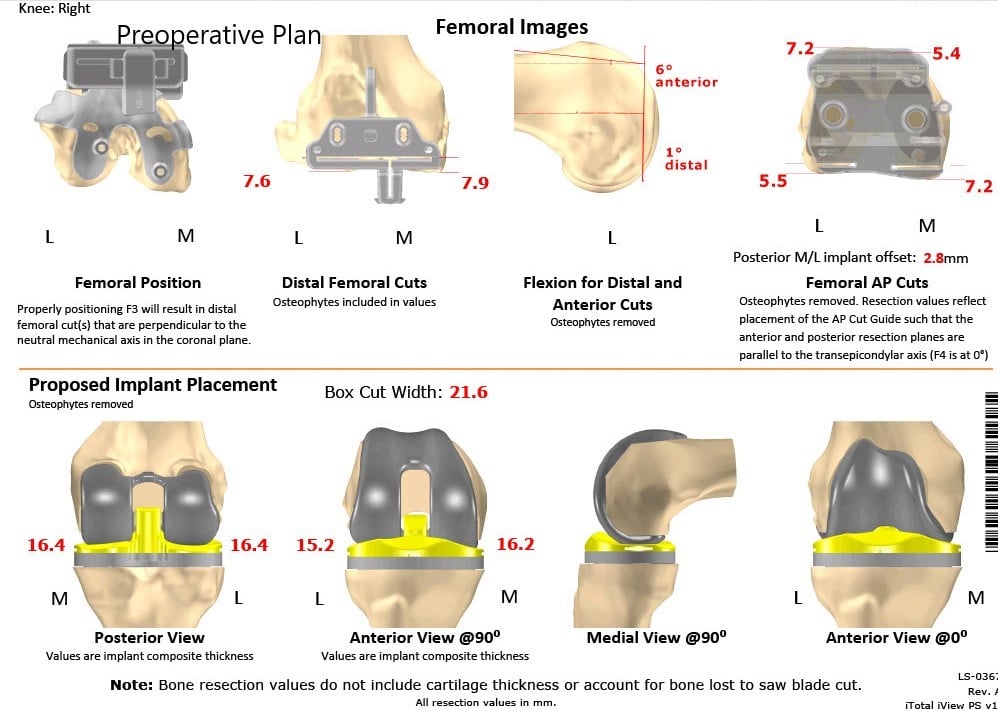
Como parte de la evaluación preoperatoria, se obtuvo una TC de ambas rodillas con caderas y tobillos un par de semanas antes del procedimiento. Se realizó una evaluación anatómica y biomecánica para la construcción de implantes personalizados. Además, se hicieron plantillas de corte de hueso desechables personalizadas para las rodillas del paciente. Se hizo un plan preoperatorio que delineaba los pasos y los cortes óseos.
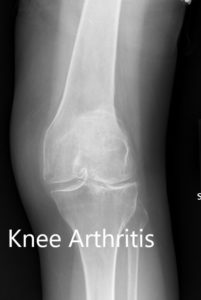
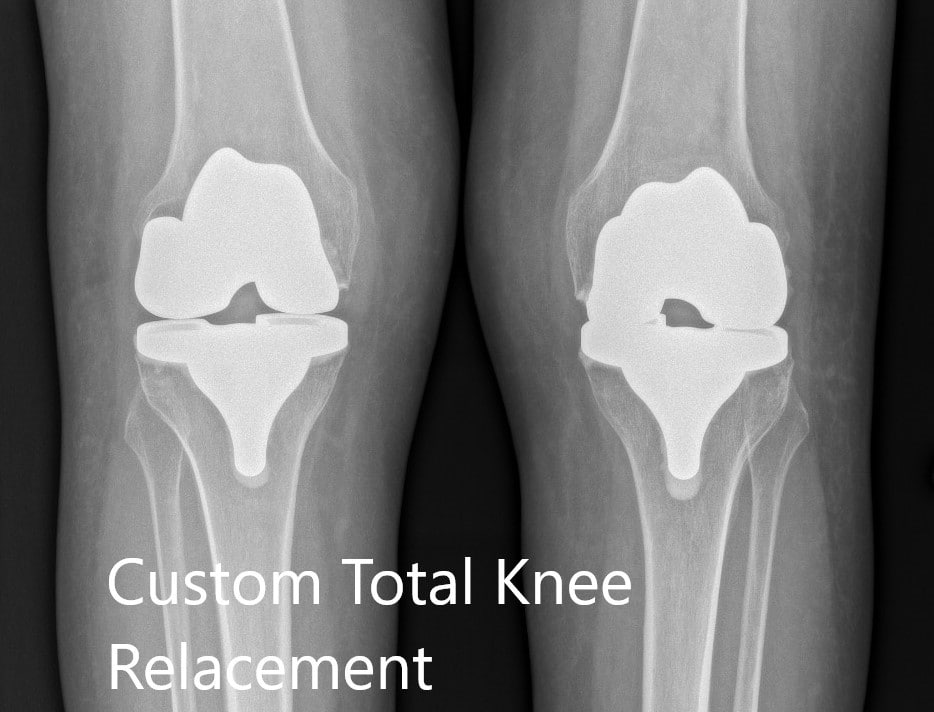
Radiografía preoperatoria que muestra la vista AP de la rodilla izquierda y derecha, respectivamente.
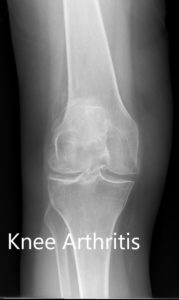
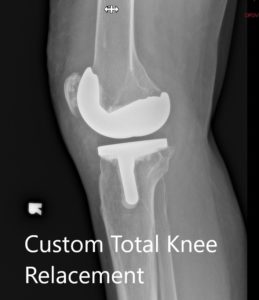
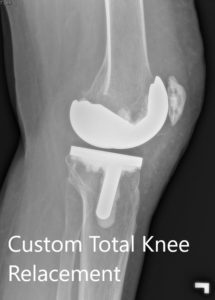
Radiografía preoperatoria que muestra las vistas laterales de la rodilla derecha e izquierda respectivamente.
OPERACIÓN: Artroplastia total bilateral de rodilla.
IMPLANTES UTILIZADOS: Bandeja tibial personalizada con un implante femoral personalizado con un implante rotuliano personalizado de 29 mm con inserto de polietileno de 8 mm en el lado izquierdo, y con un inserto de polietileno de 6 mm con implante rotuliano de poli 32 mm x 6 mm con un implante femoral personalizado con una bandeja tibial personalizada.
DESCRIPCIÓN DEL PROCEDIMIENTO: El paciente fue llevado a la sala de operaciones. Después de obtener el consentimiento informado, firmar el sitio quirúrgico correcto, los riesgos, beneficios y alternativas se discutieron ampliamente con el paciente y con la familia antes del procedimiento.
Entendieron el mayor riesgo de reemplazo total bilateral de rodilla.
Se decidió hacer primero la rodilla izquierda porque la rodilla izquierda era más sintomática que la derecha. Ambas rodillas fueron cubiertas y preparadas de la manera estéril habitual.
Se utilizó un Esmarch para desangrar la extremidad y se elevó el torniquete. Se utilizó una incisión recta para la artrotomía. Se incidieron tejidos cutáneos y subcutáneos.
Luego se realizó una artrotomía pararrotuliana medial. Luego se subluxó la tibia y se realizó la preparación tibial. Se utilizó un corte tibial para hacer la guía tibial personalizada. Luego se extrajo el hueso. La tibia fue entonces preparada.
La atención se dirigió entonces hacia el fémur. Las guías femorales personalizadas se utilizaron para hacer el chaflán distal, así como el corte de muesca. Los esparcidores laminares se utilizaron medial y lateralmente y luego se eliminaron los osteofitos. Se realizó el equilibrio de la brecha, y la brecha estaba bien equilibrada.
Luego se resecó la rótula. Luego se hicieron agujeros de perforación en la rótula. El fémur de prueba se colocó en posición seguido de la tibia de prueba y el poli. La rodilla se probó a través de un rango fisiológico completo de movimiento. Había una extensión completa, una flexión completa posible. El seguimiento rotuliano va excelente.
A continuación, se eliminaron los componentes del ensayo. La inyección se administró en la rodilla. Se le dio un lavado completo. El fémur se cementó en su posición. Se eliminó el exceso de cemento. La tibia fue entonces cementada en su posición. Se eliminó el exceso de cemento. El poli se colocó en la tibia y la rodilla se redujo.
La rodilla se mantuvo en extensión completa con una protuberancia debajo del tobillo y la rótula se cementó en su posición. La rótula se mantuvo en posición con una pinza rotuliana. Se eliminó el exceso de cemento. Se dio un lavado completo.
La artrotomía parapatelar medial se cerró con 0 Vicryl en Stratafix, los tejidos cutáneos se cerraron con 0 Vicryl, los tejidos subcuticulares se cerraron con 2-0 Vicryl, la piel se cerró con grapas. El torniquete fue defraudado. Luego se colocó un apósito estéril sobre la rodilla izquierda.
La atención se dirigió entonces hacia la rodilla derecha. Esmarch se usó para desangrar la extremidad. El torniquete fue entonces elevado. Se utilizó una incisión recta para la artrotomía. Luego se incidieron tejidos cutáneos y subcutáneos. Luego se realizó una artrotomía pararrotuliana medial.
La tibia fue subluxada y la tibia fue preparada. La resección tibial se realizó utilizando la guía personalizada. La atención se dirigió entonces hacia el fémur. Luego se preparó el fémur y se utilizaron las guías personalizadas para el chaflán distal, así como los cortes de muesca.
El esparcidor laminar medial y lateral se utilizó para desbridar el menisco y luego se eliminaron los osteofitos posteriores. Se realizó el equilibrio de la brecha, y la brecha estaba bien equilibrada.
A continuación, se realizó la resección rotuliana. Luego se hicieron agujeros de perforación en la rótula. Luego se colocó la rótula de prueba en posición, seguida del fémur de prueba y la tibia de prueba. A continuación, se colocó en posición el poli de prueba.
La rodilla se probó a través de un rango fisiológico completo de movimiento. Se logró una extensión completa, se logró una flexión completa, el seguimiento rotuliano fue excelente. A continuación, se eliminaron los componentes del ensayo. Se dio un lavado completo. Se administró una inyección. El fémur se cementó en su posición seguida de la tibia.
El poli final se colocó en posición. La rodilla se redujo y se mantuvo en extensión completa con un bulto debajo del tobillo. Se dio un lavado completo. La rótula se cementó en su posición y se sostuvo con una pinza rotuliana. Se eliminó el exceso de cemento. Se dio un lavado completo.
Después de endurecer el cemento, la artrotomía parapatelar medial se cerró con Vicryl y con Stratafix. Los tejidos cutáneos se cerraron con O Vicryl, los tejidos subcuticulares se cerraron con 2-0 Vicryl, la piel se cerró con grapas.
Luego se aplicó un apósito estéril a la herida. El torniquete fue defraudado. El paciente fue trasladado a la unidad de cuidados postoperatorios en condición estable.
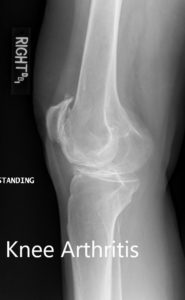
Radiografía postoperatoria que muestra la vista AP de ambas rodillas.
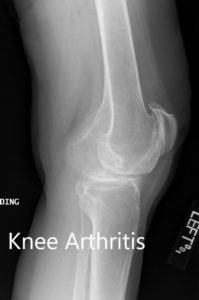
Radiografía postoperatoria que muestra la vista lateral de la rodilla derecha e izquierda respectivamente.
El paciente pudo caminar el mismo día del procedimiento. Se sentía seguro y cómodo caminando. Su dolor postoperatorio se manejó bien con medicamentos. Le recetaron medicamentos (aspirina) para la profilaxis de la trombosis venosa profunda. La fisioterapia se inició para aumentar el rango de movimiento y fortalecer los músculos.
Las suturas en ambas rodillas fueron inspeccionadas para que estuvieran limpias, secas e intactas. Tres meses después de la operación, el paciente caminaba felizmente sin apoyo. Reportó cero dolor y demostró un rango completo de movimiento. Estaba felizmente de vuelta para hacer sus actividades diarias y disfrutaba de su trabajo como bibliotecario. Él hace un seguimiento según sea necesario.
Descargo de responsabilidad: el nombre, la edad, el sexo, las fechas y los eventos del paciente se han cambiado o modificado para proteger la privacidad del paciente.

Dr. Suhirad Khokhar
My name is Dr. Suhirad Khokhar, and am an orthopaedic surgeon. I completed my MBBS (Bachelor of Medicine & Bachelor of Surgery) at Govt. Medical College, Patiala, India.
I specialize in musculoskeletal disorders and their management, and have personally approved of and written this content.
My profile page has all of my educational information, work experience, and all the pages on this site that I've contributed to.