Caso de estudio: Artroscopia de rodilla: medial y lateral
Meniscectomía con Condroplastia, Microfractura y
Desbridamiento del LCA en un varón de 34 años
La tibia está cubierta de bandas gruesas y elásticas de cartílago llamadas meniscectomía medial y lateral. La meniscectomía, que consiste en extirpar la parte desgarrada del menisco, es un método fundamental para tratar un menisco desgarrado.
Otro método consiste en coser las partes desgarradas del menisco para volver a unirlas. Para tratar de minimizar la aspereza, el cartílago articular suele ser simplemente pulido («condroplastia»).
Un procedimiento conocido como microfractura se puede utilizar para curar algunas partes del cartílago articular que se han desprendido hasta quedar al desnudo. Se utiliza un artroscopio durante la operación quirúrgica conocida como desbridamiento o limpieza.
Durante esta operación, se utilizan instrumentos quirúrgicos para eliminar el cartílago o hueso dañado, y se alisarán los bordes ásperos del cartílago articular.
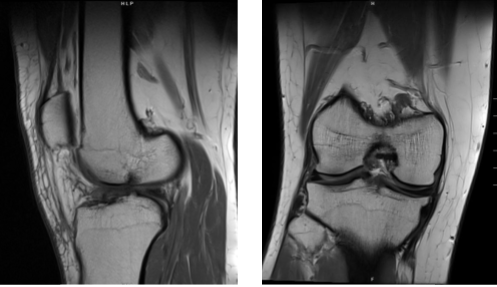
El paciente es un hombre de 34 años que ha sido visto en el consultorio varias veces en el pasado. Ha tenido dolor en la rodilla derecha en el lado interno, que no se ha aliviado con tratamiento no quirúrgico en forma de fisioterapia, quiropráctica y medicamentos antiinflamatorios. Se realizó una resonancia magnética.
Se revisaron y discutieron las resonancias magnéticas; la elevación de la señal lineal se identifica dentro del hom posterior del menisco medial en la imagen de secuencia coronal #12 y en la imagen de secuencia sagital #26 asociada a desgarros intrasustancia. No se aprecia desgarro dentro del menisco lateral.
Se observa la preservación de la altura del espacio articular tanto en los compartimentos femorotibiales medial como lateral. Se observa una intensidad de señal intermedia en asociación con el ligamento cruzado anterior sugestivo de esguince.
No hay evidencia de discontinuidad o retracción del ligamento cruzado posterior que indique desgarro. No hay evidencia de rotura del ligamento colateral medial. No hay evidencia de desgarro del ligamento colateral lateral.
No hay evidencia de desgarro del tendón del cuádriceps. No hay evidencia de desgarro del tendón rotuliano. No hay evidencia de desgarro del retináculo rotuliano medial o lateral. Líquido peritendinoso poplíteo asociado a tenosinovitis.
El líquido peritendinoso semimembranoso y semitendinoso también se asocia con tenosinovitis. No hay evidencia de cambios en la señal asociados con la banda iliotibial. No hay evidencia de cambios degenerativos de la articulación tibiofemoral proximal.
Se observa un derrame articular leve con componentes suprapatelares e infrapatelares. No hay evidencia de quiste de Baker posterior al cóndilo femoral medial. No hay evidencia de condromalacia dentro de la rótula posterior.
La distancia entre el tubérculo tibial y el surco troclear mide aproximadamente 5 mm dentro de los límites normales. Se observa un rastro de edema de tejidos blandos anteriores. No hay evidencia de cambios en la señal de la médula ósea que indiquen fractura, necrosis avascular, osteomielitis o proceso de reemplazo de médula ósea.
Impresión: desgarro intrasustancia del asta posterior del menisco medial. Esguince del ligamento cruzado anterior. Tenosinovitis poplítea, semimembranosa y semitendinosa y derrame leve. Lo que significa que los resultados de la resonancia magnética mostraron un desgarro del menisco medial y un desgarro del LCA.
Resonancia magnética de la rodilla derecha
Se discutieron las opciones de tratamiento y el paciente optó por el manejo quirúrgico. Discutimos los riesgos y beneficios, incluyendo infección, hemorragia, lesión a los nervios y vasos adyacentes, incapacidad para sanar y necesidad de repetir la cirugía, necesidad de rehabilitación, artritis de rodilla, rigidez de rodilla, entre otros.
También se discutieron las complicaciones sistémicas, incluidos los coágulos sanguíneos, las complicaciones cardíacas, pulmonares y neurológicas, incluida la muerte. El paciente entendió y firmó un consentimiento informado.
El paciente también tenía problemas para controlar sus niveles de potasio y había estado tomando potasio por vía oral durante algún tiempo. Se le pidió que continuara viendo a su médico de atención primaria por lo mismo.
El paciente fue llevado al quirófano donde se indujo anestesia general. La extremidad inferior derecha se preparó y cubrió asépticamente de la manera habitual. Se pidió tiempo de espera. Se administró antibiótico preoperatorio.
Se aplicó un Esmarch y se elevó el torniquete a 300 mmHg. El portal de entrada lateral se realizó a través de una incisión parapatelar. Se insertó un artroscopio. Se realizó un portal de entrada médica con el uso de una aguja espinal.
El examen de la articulación patelofemoral mostró cartílago intacto de la rótula. El examen del compartimento medial mostró cambios osteoartríticos de grado 1 del cóndilo femoral medial más una lesión del menisco medial a lo largo del cuerpo en el asta posterior en la unión de la zona rojo-roja en forma de separación capsular. Se tomó la decisión de reparar el menisco.
El examen de la escotadura intercondílea mostró desgarro parcial y deshilachamiento del LCA. Se realizó el desbridamiento del LCA. El LCA de continuidad parcial estaba presente y se tomó la decisión de no reparar el LCA en este momento y se tratará de rehabilitación.
El examen del compartimento lateral mostró deshilachado y desgarro del margen medial del menisco lateral. Se utilizaron mordedoras y afeitadoras para completar la meniscectomía lateral. Ahora, se insertó el artroscopio desde el portal medial y se verificaron los hallazgos.
Se utilizó Fast-Fix para reparar el menisco medial. Se ingresó la piel desde el lado medial y se utilizaron dos FasT-Fix inversos y un FasT-Fix curvo para reparar el menisco medial con suturas horizontales de colchón x3.
Se utilizó escofina antes de la aplicación de las suturas para preparar el sitio. Se utilizó una aguja espinal para colocar la costra en el LCM para lograr más espacio en el compartimento femoral medial.
Además, se utilizó la aguja espinal para realizar la fenestración de la cápsula y del menisco. Se utilizó Fast-Fix x3 y se logró una buena aposición y reducción del menisco.
Las fotos finales fueron tomadas y guardadas. La microfractura se realizó en la escotadura intercondílea de la rodilla derecha con defecto condilar. se podía ver saliendo de esta microfractura. La rodilla estaba bien irrigada. Las fotos finales fueron tomadas y guardadas.
Se drenó la rodilla y se realizó el cierre con el uso de nylon # 3-0. A continuación, se inyectaron 20 cc de Marcaine al 0,5% en la rodilla. El paciente fue extubado. El aderezo se realizó con el uso de Xeroform, 4x8s, ABD, Webril y Ace wrap. Se colocó un inmovilizador de rodilla para mantener la rodilla en extensión.
Después de una semana, el paciente fue atendido en el consultorio para su visita postoperatoria, no se necesitaron radiografías. El paciente presenta dolor en el hombro izquierdo y la rodilla derecha junto con dolor lumbar debido a una AMEU hace unos meses.
No tenía dolor antes de que eso sucediera, su dolor en el hombro izquierdo ha mejorado, pero su dolor en la rodilla derecha todavía le molesta. Después de discutir las opciones de tratamiento, hemos decidido proceder con la fisioterapia formal, así como con un programa de ejercicios en el hogar para la rehabilitación de la rodilla.
Revisamos las imágenes artroscópicas y retiramos los puntos durante la visita. Continuaremos con hielo y elevación de la rodilla para disminuir la hinchazón y el dolor. Continuaremos utilizando la movilización temprana y la profilaxis mecánica para reducir las posibilidades de una trombosis venosa profunda.
Dejaremos de tomar cualquier medicamento narcótico y pasaremos a los antiinflamatorios y al Tylenol siempre que no haya contraindicaciones para estos medicamentos.
También discutimos los riesgos y beneficios y los efectos secundarios comunes de tomar estos medicamentos en la visita de hoy. Los veré dentro de tres semanas para evaluar el progreso.
Después de un mes, el paciente acudió al consultorio para sus visitas postoperatorias, sin necesidad de radiografías. Tiene un poco de dolor en la parte interna de la rodilla. Está usando muletas y aparatos ortopédicos. Discutimos las opciones de tratamiento, incluyendo fisioterapia, resonancia magnética, inyección, cirugía y acordamos ir con un manejo conservador por ahora.
Por ejemplo, está a punto de trabajar con su fisioterapia, hielo / calor, elevación y medicamentos antiinflamatorios de venta libre para controlar el dolor y la hinchazón. Chequeo de seguimiento después de 4 semanas.
Después de dos meses el paciente visita el consultorio para sus consultas postoperatorias, ha estado trabajando con fisioterapeuta y no tiene dolor en la rodilla, sin embargo, sigue usando aparatos ortopédicos.
Con la fisioterapia continuada y la rehabilitación de la rodilla, el paciente evolucionó bien después de la cirugía, desde el momento de sus visitas está mejorando gradualmente. A través de visitas regulares y fisioterapia continua, el paciente sanó y se recuperó.
Descargo de responsabilidad: el nombre, la edad, el sexo, las fechas y los eventos del paciente se han cambiado o modificado para proteger la privacidad del paciente

Dr. Vedant Vaksha
I am Vedant Vaksha, Fellowship trained Spine, Sports and Arthroscopic Surgeon at Complete Orthopedics. I take care of patients with ailments of the neck, back, shoulder, knee, elbow and ankle. I personally approve this content and have written most of it myself.
Please take a look at my profile page and don't hesitate to come in and talk.