En general, existen tres alternativas de trasplante: un autoinjerto de tendón rotuliano, un autoinjerto de isquiotibiales y un aloenjerto. En este caso, los cirujanos estrechan anatómicamente el espacio, perforan a través de los dos huesos e implantan una sutura robusta y no absorbible con botones metálicos en cada extremo (la «cuerda floja») para mantener los huesos unidos.
Tras la reparación, el aparato interno funciona como estabilizador secundario, permitiendo una rehabilitación más rápida y un regreso al deporte, evitando la recurrencia de lesiones cuando es posible.
Una paciente de 51 años visita la consulta con quejas de dolor en el hombro y la rodilla derecha durante unos meses. Tenía dolor e inflamación en la rodilla izquierda, además de deformaciones e inestabilidad. El paciente es alérgico a la penicilina y al látex. La resonancia mostró un desgarro del LCA proximal.
Estructuras osas: La alineación de la columna torácica es anatómica. No hay deformidades por compresión. La señal de la médula ósea es en general adecuada para la edad. Tejidos blandos paraespinales: Los tejidos blandos paraespinales visualizados son muy poco destacados.
Discos intervertebrales: Hernias discales paramedianas izquierdas presentes en los niveles T6-T7 que impactan las raíces nerviosas C7 izquierdas que salen, causando una leve estenosis del canal espinal. No hay estenosis del canal espinal. Los forámenes neuronales están patentados.
Médula espinal: No hay zonas de anomalía de señal focal en la médula espinal torácica. El cono medular termina en el nivel T12 y se encuentra dentro de los límites normales. La hernia del disco paramediano izquierdo a nivel T6-T7 causa un efecto de masa leve en las raíces nerviosas C7 izquierdas existentes.
Los ligamentos colaterales presentan edema que rodea el ligamento colateral medial, compatible con una rotura parcial de grado 1. El ligamento colateral lateral, el tendón del bíceps femoral, la banda iliotibial y el tendón poplíteo están intactos. Los ligamentos cruzados son una rotura de grosor total del ligamento cruzado anterior proximalmente.
El ligamento cruzado posterior está intacto. Los meniscos, el menisco lateral y el menisco medial están intactos. El cartílago, las superficies condrales en el compartimento medial y el compartimento lateral están intactas, así como el compartimento anterior está intacto.
En los huesos, hay edema de médula ósea en la meseta tibial posterior lateral compatible con fractura microtrabecular. Mecanismo extensor: hay un derrame articular de rodilla de moderado a grande. No se identifican derrames articulares ni quiste poplíteo. Por lo demás, los tejidos blandos están normales y las estructuras neurovasculares muestran un curso normal.
Presenta una impresión de desgarro complejo del ligamento cruzado anterior proximalmente con probable fractura trabecular asociada a la meseta tibial posterior lateral. Desgarro parcial de grado 1 en el ligamento colateral medial. Derrame de articulación de rodilla de moderado a grande.
Hablamos sobre las opciones de tratamiento y el paciente optó por el manejo quirúrgico.
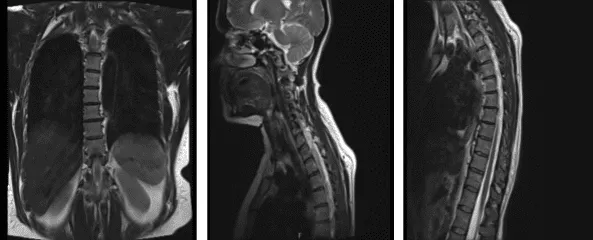
MRI-3T Columna torácica sin contraste
Hablamos sobre riesgos y beneficios , incluyendo infección, hemorragia, lesión en nervios y vasos adyacentes, rehabilitación, rigidez de rodilla, necesidad de manipulación, fallo y necesidad de repetir la cirugía, posibilidad de realizar una reparación, que podría fallar y necesidad de reconstrucción, posibilidad de realizar una reconstrucción si el desgarro no es reparable, posibilidad de desarrollar artritis en el futuro y necesidad de reemplazo total de rodilla , entre otros.
También hablamos de complicaciones sistémicas, incluyendo coágulos sanguíneos, cardíacas, pulmonares y neurológicas, incluyendo la muerte. El paciente lo entendió y firmó un consentimiento informado.
La paciente fue llevada al quirófano, donde la colocaron sobre una mesa de operaciones bien acolchada. Se indujo anestesia general. Se administró clindamicina intravenosa como antibiótico preoperatorio. La extremidad inferior izquierda se preparó y colocó de forma aséptica de forma habitual tras la aplicación del torniquete alto.
La pierna se sujetaba en un soporte para la pierna. Se ha pedido tiempo muerto. Se aplicó un torniquete y se elevó a 325 mmHg. Durante la cirugía se usaron los 111 minutos de torniquete.
Se realizó un portal de entrada lateral y se accedió a un artroscopio. Mostró lesiones condrales rotulianas de grado 2 a 3 en la faceta izquierda. El examen del compartimento tibiofemoral medial mostró menisco y cartílago medial intactos. El portal de entrada médica se realizó utilizando una aguja espinal.
También se utilizó la sonda para examinar la rodilla. El examen del compartimento tibiofemoral lateral mostró menisco y cartílago intactos. Un examen más detallado de la muesca intercondilar mostró un desgarro proximal del LCA directamente desde el hueso.
Había un tocón óseo mínimo. Se usaba la afeitadora para eliminar la almohadilla grasa del LCA del LCP así como en sus insertos.
El hueso estaba desbridado con una afeitadora. Se tomó la decisión de reparar el ligamento cruzado anterior. Se introdujo endoscopia en la articulación patelofemoral donde se realizó condroplastia de la rótula usando una afeitadora. El alcance se volvió a colocar en la muesca intercondilar. Se insertó un pasaporte en el portal medial para permitir el acceso.
Se utilizó Scorpion para pasar suturas Fiberlink x2, una en el haz anteromedial y otra posterolateral del LCA. Las suturas fueron sacadas a través de un portal secundario súper medial. Ahora, la puerta de salida del cóndilo femoral estaba marcada y el canal se perforaba usando el ACL FlipCutter.
Se intentó usar un taladro de punta recta de 4 mm a través de un portal medial accesorio, pero la dirección del canal era demasiado inferior. Encontrar un canal adecuado con el ACL Fiber Stick se pasó por la pista. La cinta interna de fibra de refuerzo se cargaba sobre un RT de cuerda floja.
Se retiró una de las suturas principales y se pasó un Enlace de Fibra por el agujero y otro Enlace de Fibra por el agujero de la cuerda floja.
Estas suturas se trasladaban por el túnel femoral y se sacaban. Sacaron el botón y se giró. Ahora, se retiró la sutura que pasaba de los enlaces de fibras y se ató el ABS mientras se examinaba artroscópicamente en la rodilla.
Una vez que el soporte interno entró en el túnel femoral, se perforó el túnel tibial usando un zig tibial y se volvió a usar el Fiber Stick para pasar el lazo. El extremo distal de la férula interna de la fibra se pasó al lazo hacia el túnel tibial. Se encontró que el soporte interno estaba en una posición satisfactoria.
La punta distal del túnel tibial se apretó para el SwiveLock #4.75 Arthrex. Ahora, el ABS estaba tensado proximalmente y atado uno sobre otro. Los eslabones de fibra también se tensaron y ataron unos sobre otros.
El examen del LCA con artroscopia mostró una dirección satisfactoria hacia el hueso. El Internal Brace estaba en una posición satisfactoria. Se tomaron y guardaron las fotos finales.
La rodilla estaba abundantemente irrigada y drenada. El cierre se hizo usando Vicryl #2-0 y nylon #3-0. Se inyectaron 10 cc de Naropin en la rodilla. El apósito se hizo usando Xeroform, 4×4, ABD, Webril y Ace wrap. El inmovilizador de rodilla se aplicó con una tensión de -10 grados. El paciente fue extubado y trasladado a recuperación en estado estable.
La paciente que fue vista por el médico o su visita una semana después de la operación, no hicieron falta radiografías. Niega que la fiebre, los escalofríos y la dificultad para el dolor estén controlados. Dejó los narcóticos hace 2 días.
Tras discutir las opciones de tratamiento, hemos decidido proceder con fisioterapia formal así como con un programa de ejercicio en casa para la rehabilitación de la rodilla. Repasamos las imágenes artroscópicas y quitamos los puntos durante las visitas.
Continuaremos con hielo y elevación de la rodilla para reducir la hinchazón y el dolor. Seguiremos utilizando la movilización temprana y la profilaxis mecánica para reducir las probabilidades de una trombosis venosa profunda.
Reduciremos poco a poco cualquier medicamento narcótico y avanzaremos a antiinflamatorios y paracetamol, siempre que no haya contraindicaciones para estos medicamentos. También hablamos sobre los riesgos, beneficios y efectos secundarios comunes de tomar este medicamento. El paciente volverá en tres semanas para evaluar su progreso.
Tras 4 semanas, la paciente acude a la consulta postoperatoria, niega fiebre, escalofríos, el dolor ha ido mejorando, aunque poco a poco. Ha estado trabajando con fisioterapia y avanzando poco a poco. Hemos acordado optar por una gestión conservadora por ahora.
Hablamos de los objetivos y de la necesidad de una implicación más rigurosa. Está motivada pero tiene un umbral bajo para el dolor, lo que ha dificultado la rehabilitación. Está haciendo todo lo posible. La animamos y también hablamos de terapia en casa.
La paciente fue a la consulta para su visita postoperatoria de 8 semanas, no le hicieron radiografías, niega todos los síntomas de fiebre, escalofríos, el dolor ha ido mejorando, aunque poco a poco. Ha estado trabajando con fisioterapia y avanzando; sin embargo, le cuesta levantar la pierna en el aire.
Le aconsejamos que usara una máquina de hielo y CPM. Con la revisión de seguimiento continua, la paciente mostró progresos en ocasiones cuando visita la consulta. Se recupera tras la cirugía y con la ayuda de la fisioterapia continua.
Aviso legal – El nombre, edad, sexo, fechas y eventos del paciente han sido modificados o modificados para proteger su privacidad.

