Para tratar las fracturas de rótula, que son lesiones frecuentes pero devastadoras, los pacientes suelen ser inmovilizados o, en circunstancias raras, someterse a cirugía. Los huesos de la rodilla pueden dislocarse. Un impacto a alta velocidad, una caída o un accidente pueden causar esto.
Una de las posibles formas aún inciertas es someterse a una cirugía. Durante una artroscopia de rodilla, un cirujano utiliza un pequeño instrumento llamado artroscopio para examinar y tratar problemas. Es un tipo de cirugía menos intrusiva utilizada para identificar y tratar problemas articulares.
Un paciente de 34 años estaba en nuestra consulta, con quejas de dolor en la rodilla izquierda. La paciente fue a urgencias para volver a colocar la rodilla en la cavidad, dijo que salió de urgencias, ya no había dolor. Dijo que solía volver a colocar la rodilla en su sitio, ella sola.
El paciente describe el dolor como agudo, sordo, punzante y palpitante. El dolor está asociado a inflamación, hematomas, entumecimiento, hormigueo y dolor irradiado, pero no está asociado a debilidad, anomalías intestinales o vesicales, problemas de marcha, cesión o cojera, ni dificultad en la función de la mano.
Sin embargo, doblarse empeora los síntomas. Usar un movilizador de rodilla mejora los síntomas. La paciente ha sido operada de rodilla izquierda, túnel carpiano y cesárea. El paciente no fuma. Trabaja en servicios de limpieza y actualmente no puede trabajar sin un dolor considerable.
Al examinar la rodilla izquierda, el paciente no tiene sensibilidad a la palpación a lo largo de las líneas articulares medial y lateral y presenta un derrame leve. Son sensibles a la palpación a lo largo de la parte medial de la rótula y del ligamento patelofemoral medial.
No tienen crepitación en la articulación patelofemoral ni rango de movimiento, pero son reticentes a las pruebas de planeo rotuliano. El paciente no siente molestias con las maniobras de McMurray y la rodilla es estable. Tienen un rango de movimiento limitado.
Tienen una fuerza de 5/5 y están neurovascularmente intactos a nivel distal. No hay eritema, calor ni lesiones cutáneas presentes. Al examinar la extremidad contralateral, el paciente no tiene sensibilidad a la palpación y tiene un excelente rango de movimiento, estabilidad y fuerza.
Se presentaron los resultados de la resonancia magnética y se mostró una visualización de un solo corte de una pequeña rotura del menisco medial. Derrame articular traza. El LCA no es nada destacable, sin indicios de desgarro, degeneración o cambio postoperatorio.
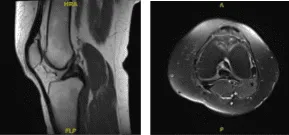
Resonancia magnética -3 T rodilla izquierda sin contraste
Hablamos sobre las opciones de tratamiento para el diagnóstico del paciente, que incluían: vivir con la extremidad tal cual, ejercicios organizados, medicamentos, inyecciones y opciones quirúrgicas. También discutimos la naturaleza y el propósito de las opciones de tratamiento, así como los riesgos y beneficios esperados.
El paciente ha expresado su deseo de proceder con la cirugía. Informé al paciente sobre los riesgos inherentes e inevitables que incluyen, pero no se limitan a, anestesia, infecciones, daños en nervios y vasos sanguíneos, pérdida de sangre, coágulos e incluso la muerte, que se discutieron en detalle.
También hablamos sobre la posibilidad de no poder volver a actividades o empleos anteriores, la necesidad de cirugías futuras y el síndrome de dolor regional complejo.
Entiendo que suele seguir a la cirugía un proceso de rehabilitación largo, y la posibilidad de no poder aliviar todas las molestias. Además, expliqué que no hay garantía de que toda la función y la resistencia vuelvan a funcionar.
El paciente también comprende los riesgos de una nueva rotura o de no curar. El paciente expresó comprensión de estos riesgos y ha decidido proceder con la cirugía. Hemos hablado del procedimiento quirúrgico así como de las expectativas realistas respecto a los riesgos, los resultados y el protocolo postoperatorio.
La paciente fue llevada al quirófano, donde la colocaron sobre una mesa de operaciones bien acolchada. Se indujo anestesia general.
La extremidad inferior izquierda estaba preparada y colocada de forma aséptica. Se administró antibiótico preoperatorio. Se realizó un portal de entrada lateral para el examen artroscópico. Se insertó el artroscopio.
Había una pequeña zona de artritis de grado 2 a 3 en la zona de la rótula medial, que fue limpiada. El examen de la muesca intercondilar estaba intacta del LCA. Examen del menisco marginal medial de la articulación tibiofemoral, que fue limpiado con afeitadora y albores ascendentes. No había desgarro en el menisco medial.
Hubo una gran pausa poplítea con la posible ruptura en el cuerno posterior del menisco lateral, que estaba incompleto. Se realizó un examen exhaustivo y se realizó el desbridamiento. Se decidió no repararlo por el momento porque parecía ser una pausa extensiva del poplíteo.
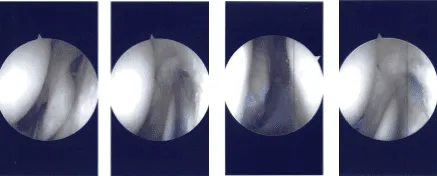
Imágenes de artroscopia intraoperatoria
Ahora se retiró el endoscopio y se realizó una incisión medial sobre el margen superior medial de la rótula. El tendón quedó expuesto y limpio. Se pasaron dos cables guía bajo el brazo C.
El escariado se hizo sobre el cable guía y se colocó para el SwiveLock. Se pasó otro cable guía en la rótula a unos 15 mm de distal. También se interpretó el resto.
El extremo libre del tendón se insertaba en la rótula en los orificios superior e inferior usando SwiveLock. Ahora el punto femoral se localizó usando una guía y se hizo una incisión tras comprobar bajo el brazo en C. Se llegó a la disección.
Se colocó de nuevo un cable guía y se comprobó bajo el brazo en C, y se comprobó que estaba en la posición adecuada. Se colocó en el fémur y desde la dirección medial inferior hasta posterior superior.
La disección se realizó entre la segunda y tercera capa de la rodilla medial en la rótula y la amígdala se redujo y se pasó al sitio femoral.
La sutura se pasaba de vuelta desde ahí y el tendón se pasaba de nuevo al sitio femoral para ser entregado. Se ató alrededor del alambre y se comprobó que estaba en una posición aceptable, atada en flexión de 30 grados y aflojada en 90 grados de flexión y extensión. Se realizó un escariado. El pin de Beath se pasó de un lado a otro.
El escariado se realizaba desde 40 mm sobre el pin Beath. Las suturas a través del lazo tendinoso pasaban por el pasador Beath y se distribuían lateralmente. Se aplicó una tensión adecuada para no apretar demasiado la rótula con 30 grados de flexión y la excisión del tendón se realizó con tornillo de interferencia. Se revisó el tendón final y se consideró satisfactorio.
Se retiraron las suturas y las suturas de rótula se usaron para refuerzo y corte. El cierre de la herida se realizó tras el riego en capas. Monocryl se usó para cerrar el ciclo. El aderezo se hizo usando 4 x 4, ABD, Webril y Ace wrap. Se aplicó una férula de Bledsoe y se extendió en extensión.
El paciente fue extubado. La anestesia le aplicó un bloqueo del canal femoral para aliviar el dolor. La paciente fue informada antes de la operación sobre eso, así como sobre la lesión óptima de su madre, sobre las precauciones y el uso de la férula. Los pacientes pidieron usar la medicación, el hielo y la elevación.
El paciente fue atendido para un chequeo postoperatorio. Hemos decidido realizar fisioterapia formal así como un programa de ejercicios en casa para la rehabilitación de la rodilla. El paciente seguía regularmente una visita a la consulta cada 3-4 semanas.
El paciente se recuperó bien tras la cirugía y continuó la fisioterapia. La paciente se registró para visitas de seguimiento después de un mes y notó una mejora significativa en la rodilla.
Aviso legal – El nombre, edad, sexo, fechas y eventos del paciente han sido modificados o modificados para proteger su privacidad.

