Esta sutura contiene una estructura de polietileno de cadena larga, similar a la sutura de fibra® de fibra. Su gran huella lo hace adecuado para reparar tejido degenerativo del manguito donde el tejido de arrastre es un problema.
Los anclajes SwiveLock están destinados a su uso en técnicas de reparación y reconstrucción con cinta de sutura, alambre® de fibra, cinta® de fibra y injertos de tejido blando.
Un paciente masculino de 32 años acude a la consulta con quejas de dolor detrás del tobillo e incapacidad para apoyar peso en el lado izquierdo. Él dice que empezó hace dos semanas cuando jugaba al fútbol americano. Trabaja para USPS.
Síntomas asociados: sin entumecimiento; sin hormigueo; sin hinchazón; sin enrojecimiento; sin calidez; sin equimosis; no atrapar ni bloquear; sin chasquidos ni chasquidos de golpe; sin pandeos; nada de grindar; sin inestabilidad; sin radiación por la pierna; sin drenaje; sin fiebre; sin escalofríos; sin pérdida de peso; no hay cambios en los hábitos intestinales/vesiga; Sin embargo, no tiene sensibilidad al tacto, tiene debilidad y dolor al moverse.
Por el dolor que sentía, acordamos hacerle una resonancia para saber de dónde venía el dolor.
Se revisaron y discutieron las resonancias magnéticas, los tejidos blandos presentan hinchazón y edema posteriores significativos de tejidos blandos secundarios a una patología del tendón de Aquiles. La médula ósea presenta un edema leve en el plafond tibial anterior y. No hay fractura ni necrosis avascular.
Aunque la lesión osteocondral no es inexistente, los tendinosis y tenosinovitis del tibial medial, tendinosis y tenosinovitis no presentan roturas, y el resto los tendones mediales, anteriores y laterales no son destacables.
Los ligamentos laterales: ligamentos sindesmóticos: evidencia de esguince remoto y engrosamiento del ligamento tibiofibular anterior. No hay lesión sindesmótica aguda. Ligamento talofibular anterior: evidencia de esguince remoto con leve engrosamiento y cicatrices, pero sin lesión aguda.
El ligamento calcaneofibular y el ligamento talofibular posterior no son destacables. Ligamentos mediales: ligamento deltoide, ligamento tibio-resorte y ligamento natural de resorte son poco destacables. El ligamento y la articulación de Lisfranc están normales.
El tendón de Aquiles: Desgarro de grosor completo del tendón de Aquiles 4,3 cm proximal a su unión cerca de la unión miotendina/aponeurosis con un subyacente significativo, la tendinosis y un marcado engrosamiento del tendón de Aquiles con un espacio de 1 cm en las fibras del tendón roto.
La aponeurosis plantar: engrosamiento de la médula central de la aponeurosis plantar sin edema compatible con las secuelas de una fascitis plantar previa, que ahora está curada. Sinos de Tarso: Características normales de señal de grasa. Túnel Tarsal: Normal sin masas. Músculos: señal normal y volumen sin edema ni atrofia.
Tendinosis marcada del tendino de Aquiles con una rotura de grosor completo de 4,3 cm proximal a su unión miotendinosa con un espacio de 1 cm y la hinchazón de tejidos blandos asociada. Tibialis posterior, tendinosis y tenosinovitis sin desgarros.
Evidencia de esguince del ligamento sindesmótico remoto y esguince del ligamento talofibular anterior remoto, pero sin lesión ligamentosa aguda. Secuelas de fascitis plantar cicatrizada.
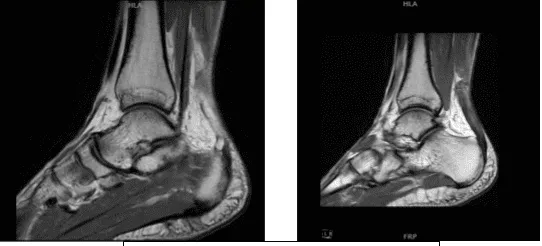
MRI-1.2T Tobillo izquierdo sin contraste
Tras el examen, discutimos opciones de tratamiento, incluyendo el manejo quirúrgico y no quirúrgico. El paciente optó por el manejo quirúrgico.
Hablamos sobre riesgos y beneficios, incluyendo infecciones, hemorragias, lesiones en nervios y vasos adyacentes, no cicatrización, necesidad de repetir cirugías, rigidez en el tobillo, necesidad de rehabilitación, complicaciones sistémicas incluyendo coágulos sanguíneos, complicaciones cardíacas, pulmonares y neurológicas, incluyendo la muerte.
El paciente lo entendió y firmó un consentimiento informado.
El paciente fue trasladado al quirófano, donde se le indujo anestesia general en la cama. El paciente fue puesto boca abajo y colocado en una posición bien acolchada. Se usaban almohadillas para el relleno del pecho. Se usaban almohadillas de silicona bajo las rótulas. Todas las prominencias óseas estaban bien acolchadas.
La extremidad inferior derecha se puso en tracción sobre un coche. La extremidad inferior izquierda estaba preparada y colocada asépticamente de la manera habitual. Me administraron antibióticos preoperatorios. El torniquete estaba elevado. Se pidió un tiempo muerto.
Se realizó una incisión posterior justo medial a la línea media. La piel y el tejido subcutáneo se cortaron en la línea de incisión con disección aguda. Se alcanzó el paratenon y se partió a lo largo de la línea de la incisión.
El desgarro podía sentirse y expulsarse de la herida con separación manual. Los bordes de la herida estaban limpios. La herida fue irrigada. Se utilizó una cinta de fibra de 1,3 mm para pasar suturas de Cracovia con mordeduras por ambos lados x2, realizando una reparación de cuatro colas del tendón proximal.
Se realizaron incisiones punzantes sobre el calcáneo y se colocó el lazo de sutura de plátano a ambos lados de la inserción tendón-tendón. El lazo se introdujo a través de la sustancia del tendón-Aquiles y por el muñón distal, y se administró en el lugar operativo.
Se utilizaba el lazo de sutura para entregar la cinta de fibra, una de cada lado a cada lado. Una vez entregadas las cintas de fibra, se comprobó y se consideró satisfactoria.
Las cintas de fibra se colocaron en el calcáneo a ambos lados tras perforar y perforar un agujero para un candado giratorio de 2,75 mm en un ángulo de 45:45 grados hacia el calcaneo. La fijación final se comprobó tras etiquetar con SwiveLock y resultó muy satisfactoria.
Se realizó un cierre circunferencial sobre la reparación usando cable de fibra #0. La herida fue lavada y irrigada de nuevo. Paratenon se cerró usando Vicryl. El cierre se realizó usando Vicryl #2-0 y Monocryl #4-0. Se lanzó el torniquete.
El vendaje se hizo con Adaptic, 4 x 8, Webril, férula y fular Ace. El paciente fue puesto en posición supina, extubado y trasladado a la Recuperación en estado estable.
Tras dos semanas de visitas postoperatorias, hablamos de las opciones de tratamiento y decidimos continuar con hielo y elevación del tobillo para reducir la hinchazón y el dolor.
Seguiremos utilizando la movilización temprana y la profilaxis mecánica para reducir las probabilidades de una trombosis venosa profunda. Será NO Derecho a Apoyar con muletas axilares. Reduciremos poco a poco cualquier medicamento narcótico y avanzaremos a antiinflamatorios y paracetamol, siempre que no haya contraindicaciones para estos medicamentos.
La aspirina continúa durante un total de 28 días desde la cirugía para la profilaxis de la TVP. También hablamos sobre los riesgos, beneficios y efectos secundarios comunes de tomar estos medicamentos en la visita de hoy. Les veré de nuevo en 10 días para evaluar su progreso y la aplicación de las botas camwalker con cuña.
Los 10 días ya habían pasado, el paciente estaba aquí para su cita postoperatoria de 3 semanas por el tobillo izquierdo. Hablamos de las opciones de tratamiento, incluyendo fisioterapia, resonancia magnética, inyección, cirugía y acordamos optar por un manejo conservador por ahora.
Al comenzar la fisioterapia, aconsejamos al paciente usar hielo y elevación para reducir la inflamación, un medicamento de venta libre como antiinflamatorio y una revisión de seguimiento a las 4 semanas. Después de un mes, el paciente visita a su revisión de seguimiento, el paciente está bien tras la cirugía y ha dejado de usar cuñas.
También puede caminar sin botas. Quiere volver a trabajar en tareas ligeras y niega el dolor, la fiebre, los escalofríos. Con la revisión de seguimiento, el paciente mostró progresos de vez en cuando cuando visita la consulta. Se recupera tras la operación y con la ayuda de la fisioterapia continua.
Aviso legal – El nombre, edad, sexo, fechas y eventos del paciente han sido modificados o modificados para proteger su privacidad.

