La paciente era una mujer de 38 años que yo atendí en la consulta con quejas de dolor e inestabilidad en la rodilla derecha. Él afirmó que fue atropellado por una camioneta por detrás, tras lo cual ella pudo realizar todas las actividades habituales, incluyendo correr sin dolor, antes del accidente de 2021.
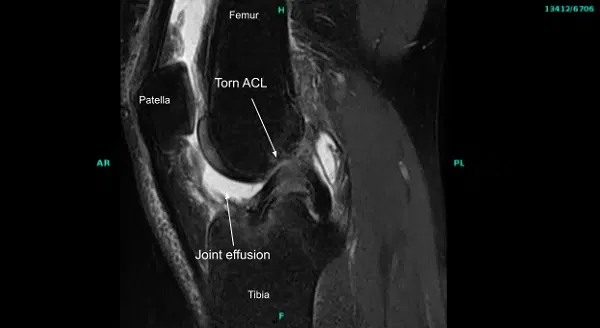
El examen físico dio positivo para deficiencia del LCA en la rodilla derecha. Las resonancias magnéticas de la articulación de la rodilla derecha confirmaron la lesión del LCA. No se detectó ninguna otra patología. El paciente había probado fisioterapia en el pasado sin ningún beneficio.
Hablamos sobre las opciones de tratamiento para el diagnóstico del paciente, que incluían: vivir con la extremidad tal como está, ejercicios organizados, medicamentos, inyecciones y opciones quirúrgicas. También discutimos la naturaleza y el propósito de las opciones de tratamiento, así como los riesgos y beneficios esperados.
El paciente ha expresado su deseo de proceder con la cirugía, y creemos que es una opción razonable. Se informó al paciente sobre los riesgos inherentes e inevitables que incluyen, pero no se limitan a: infección, rigidez, daño en nervios y vasos sanguíneos, pérdida de sangre que puede requerir transfusiones, coágulos sanguíneos, dolor persistente o agravado, aflojamiento o fallo de implantes, inestabilidad, hormigueo o entumecimiento, anestesia y complicaciones sistémicas incluyendo cardíacas, pulmonares, neurológicas e incluso la muerte.
También hablamos sobre la posibilidad de no poder volver a actividades o empleos anteriores, la necesidad de cirugías futuras y el síndrome de dolor regional complejo. El paciente también entendía que suele seguir al procedimiento quirúrgico un largo proceso de rehabilitación.
Hablamos sobre la posibilidad de no poder aliviar todas las molestias y también explicamos que no hay garantía de que toda la función y la fuerza vuelvan. Hablamos sobre el tipo de implantes que pueden utilizarse durante esta cirugía. El paciente expresó comprensión de estos riesgos y ha decidido proceder con la cirugía.
Hablamos sobre la medicación y alergias del paciente, así como la posible necesidad de autorizaciones médicas y de otro tipo si fuera necesario. Se dedicó tiempo suficiente para las preguntas, de las cuales se respondieron muchas. Hemos hablado del procedimiento quirúrgico así como de las expectativas realistas respecto a los riesgos, los resultados y el protocolo postoperatorio. Se le planeó una reconstrucción del LCA con autoinjerto de cuádriceps de forma electiva.
El paciente fue llevado al quirófano y colocado sobre una mesa de quirófano bien acolchada. El anestesista le administró un bloque local. Se administró anestesia general y el paciente fue intubado.
La extremidad inferior derecha se preparó y se colocó de forma aséptica de la manera habitual tras la aplicación del torniquete. Se administraron antibióticos preoperatorios. El torniquete se elevó tras Esmarch. El examen bajo anestesia mostró laxitud del LCA con un final blando, lo que coincidió con la resonancia magnética que encontró ausencia del LCA.
Se realizó una incisión sobre el polo proximal de la rótula hasta el cuádriceps. Fue una incisión de unos 2 cm. Con una disección profunda, se liberó la región del cuádriceps. El paratenón se cortó en la línea de la incisión. El paratenón se arrancó del tendón cuadrado proximalmente hasta unos 10 cm y distalizando sobre la rótula.
Con la retracción se podía ver el tendón. Se encontró un colgajo lineal en la piel para destripar el tendón del cuádriceps. Se utilizaron 10 mL para cortar un tendón del cuádriceps de 10 mm desde la punta del polo superior de la rótula hasta el tendón del cuádriceps, justo lateralmente al vasto medial.
Con el uso de un cuchillo, el tendón del cuádriceps, que fue cortado, se elevó desde la rótula volar proximal. El injerto óseo del cuádriceps de grosor total se elevó mediante disección aguda. A continuación se insertaba el cortador de puros para extraer el injerto. Se cortaron unos 68 mm del tendón del cuádriceps y los colocó en la mesa trasera.
La cápsula de la articulación de la rodilla no se alcanzó en el proceso. El tendón del cuádriceps se preparó con el uso de FiberLink a ambos lados y cuerdas tensas. Se realizó un portal anterior lateral con una incisión parapatela lateral e insertó el artroscopio.
El examen del compartimento patelofemoral mostró cartílago intacto. El examen del compartimento patellofemoral medial mostró menisco y cartílago intactos. El examen de la muesca del cóndilo anterior mostró ausencia de LCA en la inserción proximal.
El examen del compartimento tibiofemoral lateral mostró cartílago intacto con desgarros degenerativos y a través del borde del menisco lateral, sin desbridamiento, ya que el menisco estaba intacto.
Se realizó desbridamiento de la muesca intercondilar para extraer el muñón del LCA y preparar la superficie medial del cóndilo femoral lateral en la región intercondilar para el injerto óseo. Se usó una maquinadora seguida de una varita de Coblation en el proceso de preparación.
Se reparó el tendón del cuádriceps y se logró la gaffa de 9,5 mm. Se aplicaban FiberLinks a ambos lados. Se realizaron las mediciones y se marcó con 55 mm a cada lado.
Ahora el LCA femoral se introdujo a través del portal lateral y se colocó en la superficie medial del compartimento femoral lateral, cóndilo femoral medial. Se realizó una incisión sobre el cóndilo femoral lateral e insertó una manga con el zig en la posición adecuada a las 10:30, a unos 7 mm del borde cóndilo posterior.
La manga se empujaba hasta el hueso seguida de la inserción de un cortador flip. El cortador flip fue perforado en el cóndilo femoral lateral y se vio a través de la superficie medial. Al encontrarla en la posición adecuada, la manga se insertó en el hueso y el cortador flip se volteó a 9,5 mm y se dividió un tendón de 30 mm en el cóndilo femoral.
El cortador flip se volvió a empujar hacia la articulación de la rodilla, se cerró y se extendió, seguido de la inserción de un lazo de fibra que se extraía y se insertaba en sí mismo. Ahora el artroscopio se insertó desde el portal anterior lateral y se planificó un túnel tibial. Se insertó un ligo tibial de 10 mm y se colocó detrás del ligamento intermenisco, justo medial respecto a la tibia medial.
Se realizó una incisión cutánea separada seguida de la inserción de una manga. Se volvió a insertar y perforar el cortador para hacer un túnel tibial. Al encontrarla en la posición adecuada, la funda se volvió a impactar sobre el hueso y se volteó el cortador a 9,5 mm y se hizo un túnel de 30 mm.
Se retiró el cortador flip y el túnel tibial se encapsuló mediante el uso de un Fiber Loop bloqueado sobre sí mismo. Los Fiber Loops se recuperaron de los portales laterales y el sitio del portal medial se ensambló adecuadamente para el paso del tendón. Ahora el lazo tibial se abría y el injerto se cargaba sobre el lazo femoral e insertaba bajo visualización desde el artroscopio desde la puerta lateral. Se vieron las suturas pasando seguidas por el paso del botón que se giró en la corteza femoral lateral.
Ahora la cuerda floja se usaba para tirar del tendón. Unos 25 mm de tendón fueron arrastrados hacia el túnel. En ese momento, el lado del injerto se cargaba sobre el lazo de fibra tibial y pasaba al túnel tibial; se podían pasar unos 20 mm de injerto por el lado tibial.
De nuevo, el botón se activó en la corteza tibial y se activó para apretar el injerto. Se encontró que el injerto estaba en una posición adecuada. La rodilla se cicló treinta veces y el último apretón de las cuerdas flojas se realizó a ambos lados.
El examen del injerto mostró una alineación aceptable. Las suturas estaban cortadas bajo la piel. La rodilla fue completamente irrigada y luego se guardaron las fotos finales. El cierre de las heridas se realizó usando 2-0 Vicryl y 3-0 Monocryl. El vendaje se realizó con Dermabond, Steri-Strips, gasas estériles 4×4, Webril y vendaje ACE, y se aplicó un inmovilizador de rodilla.
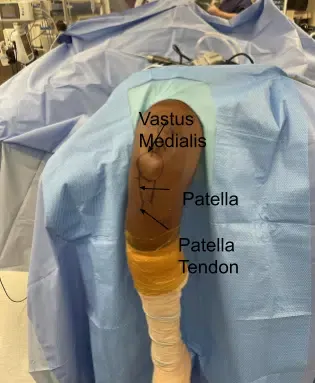
Imágenes reales de la operación

Instrumentación de la reconstrucción del LCA
El paciente fue extubado y trasladado a la sala de recuperación en estado estable. El paciente era seguido regularmente como paciente ambulatorio en la consulta. Se inició la fisioterapia que ayudó en la recuperación del paciente. Tuvo una recuperación sin incidentes. Volvió al trabajo en unos 3 meses, continuó con fisioterapia y se recuperó en los siguientes 8 meses.

