Un hombre de 62 años se presentó para una evaluación de su rodilla izquierda. En los últimos siete meses, ha tenido un dolor y molestias crecientes en las rodillas. Afirmó que en abril se levantó de una posición sentada y sintió una «grieta» en la rodilla.
Anteriormente había visto a otro médico que le diagnosticó un menisco desgarrado. Se sometió a una artroscopia quirúrgica y, tras el procedimiento, su dolor aumentó en intensidad. En agosto vio a otro médico y le trataron con una inyección de gel. Seguía teniendo dolor persistente y molestias difusa en la articulación de la rodilla izquierda.
Dijo que también le da hinchazón en la parte posterior de la rodilla. El dolor era agudo por el peso y las actividades. Sintió una sensación de pandeo, chasquidos y un rango de movimiento limitado. Describió dolor con los traslados, su tolerancia al caminar era inferior a un bloque. Usaba un bastón como dispositivo de ayuda.
Subió escaleras una a una usando la barandilla. Estaba tomando Percocet además de Mobic. También se había sometido a una prótesis total de rodilla derecha hace unos años. Desarrolló una infección tres años después del procedimiento y se sometió a una revisión en dos fases, con una reimplantación final por un médico externo.
Actualmente, la rodilla derecha presentaba síntomas mínimos, pero desarrolló una trombosis venosa profunda postoperatoria (trombosis venosa profunda) y embolia pulmonar que requirió la colocación de un filtro de vena cava inferior hace tres años. Él había estado con terapia Coumadin, que recientemente había dejado de hacer con su cirujano vascular. Tenía antecedentes de dolor lumbar y estaba yendo a tratamiento del dolor.
Era un conductor de autobús escolar jubilado y actualmente vive con su esposa. El paciente se mostró consternado por el dolor en la rodilla izquierda y la movilidad limitada secundaria al dolor. No podía hacer ni tareas básicas sin dolor y le daba miedo subir escaleras. Estaba explorando la posibilidad de una prótesis total de rodilla.
Fue fumador y dejó de fumar hace 30 años. Anteriormente también se sometió a un ensayo de manejo conservador en forma de fisioterapia e inyecciones de gel con un alivio mínimo. Tenía una alergia conocida a los medicamentos al biaxin.
En su visita a la oficina, estuvo tranquilo, consciente, cooperativo y muy orientado al tiempo, lugar y persona. Caminaba con un andar antálgico y una fase de postura reducida en el lado izquierdo. La piel que cubría la piel izquierda mostraba una cicatriz bien cicatrizada, que sugería cirugía artroscópica previa.
Había una leve hinchazón en la rodilla izquierda. Dolor y crepitación estaban presentes a lo largo de todo el arco de movimiento. El rango de movimientos oscilaba entre 10 grados y 90 grados. Había sensibilidad en las líneas articulares medial y lateral. También se notaba sensibilidad en las facetas rotulianas.
Había una leve deformidad del genu varum. No se observaron signos de inestabilidad ni laxitud en los planos coronal, sagital y axial. El examen de la rodilla derecha reveló una cicatriz anterior bien cicatrizada. El rango de movimiento era completo, sin dolor ni rigidez.
El examen de la cadera y el tobillo bilaterales fue normal. El examen neurológico de las extremidades inferiores fue normal. El volumen y el tono de ambas extremidades inferiores eran normales. Los pulsos bilaterales en las extremidades inferiores fueron palpables y comparables.
Las imágenes revelaron osteoartritis tricompartmental severa de la rodilla izquierda con reducción del espacio articular y osteófitos.
Teniendo en cuenta el dolor de rodilla izquierda que limitaba el estilo de vida, se recomendó al paciente un reemplazo total de la rodilla izquierda. Se discutieron extensamente con el paciente los riesgos, beneficios y alternativas. Aceptó someterse a una artroplastia total de la rodilla izquierda.
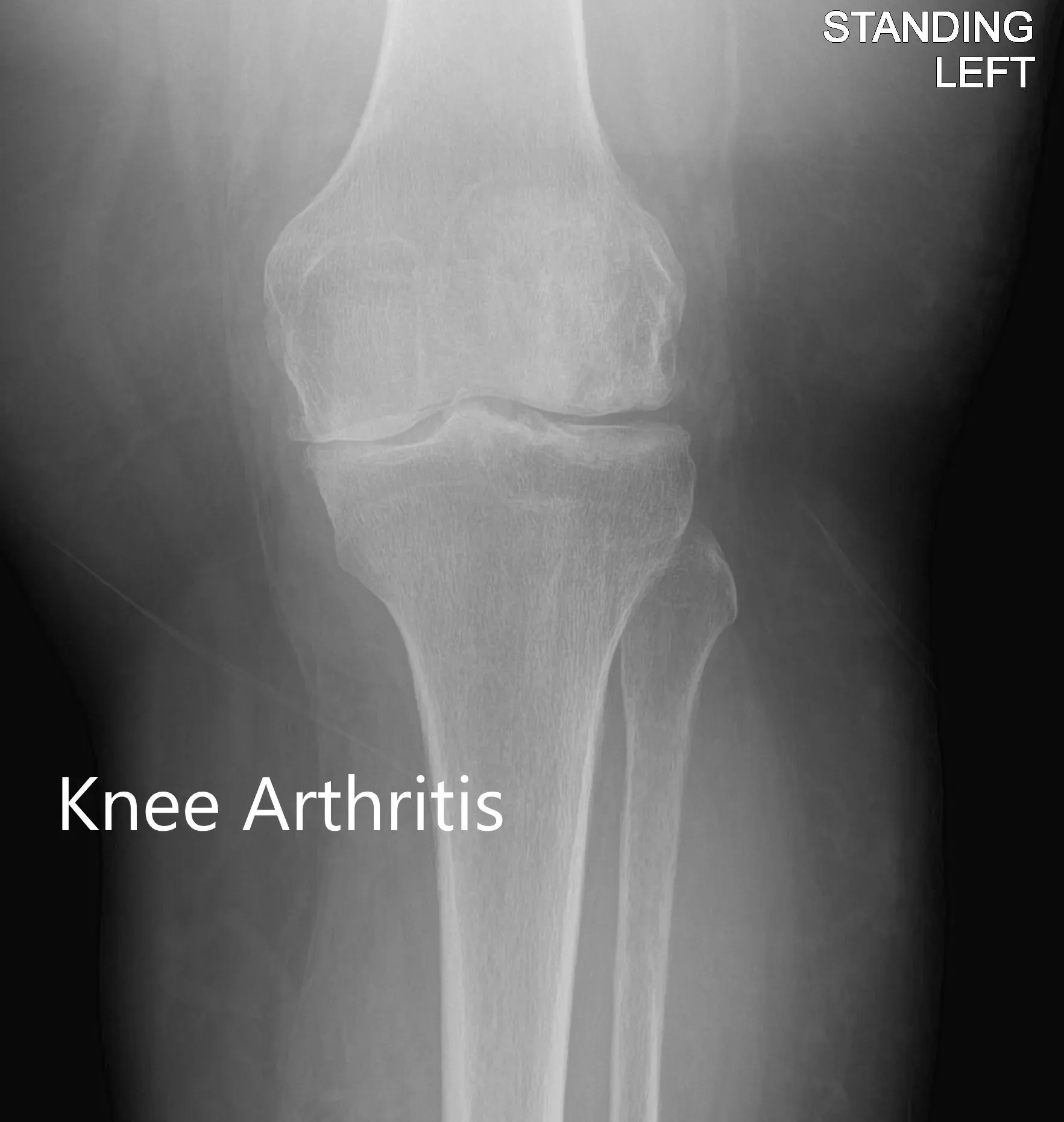
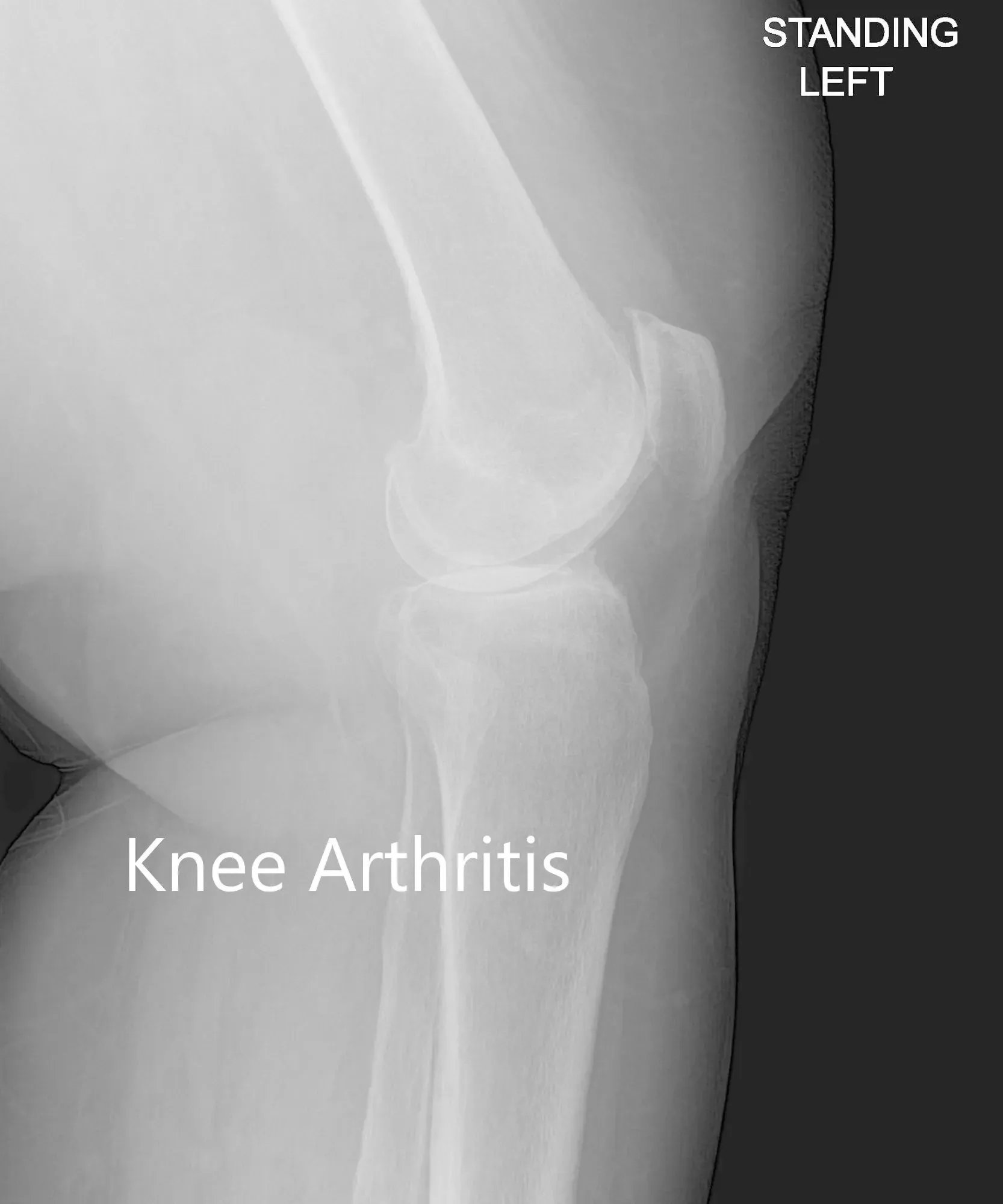
Vista anteroposterior y lateral de la rodilla izquierda
OPERACIÓN: Reemplazo total de rodilla izquierda.
IMPLANTES UTILIZADOS: Estabilizado posteriormente, 8 componentes femorales estándar izquierdos lado izquierdo con tibia E izquierda cementada con tallo de 14 x 30 con poliuretano de 16 mm y polirotela de 29 mm de diámetro.
DESCRIPCIÓN DEL PROCEDIMIENTO: El paciente fue llevado al quirófano tras obtener el consentimiento informado, firmando el lugar quirúrgico correcto. Los riesgos, beneficios y alternativas se discutieron extensamente con el paciente antes del procedimiento.
El paciente, así como la familia, entendían que tenía un mayor riesgo de complicaciones, incluyendo, pero no limitándose a, infección, trombosis venosa profunda y embolia pulmonar.
El anestesiólogo obtuvo anestesia. El paciente fue entonces definitivamente colocado, y la rodilla izquierda fue colocada y preparada de la manera habitual y estéril. Para la artrotomía se utilizó una incisión recta centrada sobre la rótula.
Luego se incisionaron la piel y los tejidos subcutáneos. A continuación, se realizó una artrotomía parapatuliana medial. La rodilla quedó expusa y la guía de corte femoral se colocó en su posición. A continuación, se realizó el corte distal. A continuación, se realizaban los cortes anterior, posterior y luego los biselados.
Entonces la atención se centró en la tibia. A continuación, se realizó el corte tibial. Se usaron separadores de lámina tanto en la medial como en la lateral, y el resto del menisco fue desbridado. A continuación, se realizó el corte de la muesca y se colocó el fémur en su posición, seguido de la tibia.
Luego se rompió la tibia y se colocó el poliureto de prueba en su posición. El equilibrio de huecos se realizó antes del broching final y se comprobó correcto. Luego se resecó la rótula. Se hicieron los agujeros de perforación en la rótula y luego se colocó la rótula de prueba en su posición.
Luego se redujo la rodilla. A continuación, la rodilla se ajustó en un rango completo de movimiento y se comprobó que el seguimiento rotuliano era normal, y se comprobó de nuevo el equilibrio de espacios y se comprobó que era satisfactorio.
Luego se retiraron los componentes de la prueba. Se administró un lavado exhaustivo. El fémur estaba cementado en su posición. Luego se retiró el exceso de cemento. La tibia se fijó entonces en su posición. Luego se retiró el exceso de cemento. Luego se colocó poliuretano sobre la tibia. Luego se redujo la rodilla.
La rodilla se mantenía en extensión total y después se cementaba la rótula y se sujetaba con una pinza rotuliana. El exceso de cemento se retiraba después de que el cemento se endurecía. Se inyectó la rodilla con inyección intraarticular y se administró un lavado exhaustivo.
La artrostomía parapatela medial se cerró con Ethibond, los tejidos cutáneos se cerraron con 0 Vicryl, los subcutáneos se cerraron con 2-0 Vicryl y la piel se cerró con grapas. A continuación, se aplicó un apósito estéril y el paciente fue trasladado a la unidad de cuidados postoperatorios en estado estable.
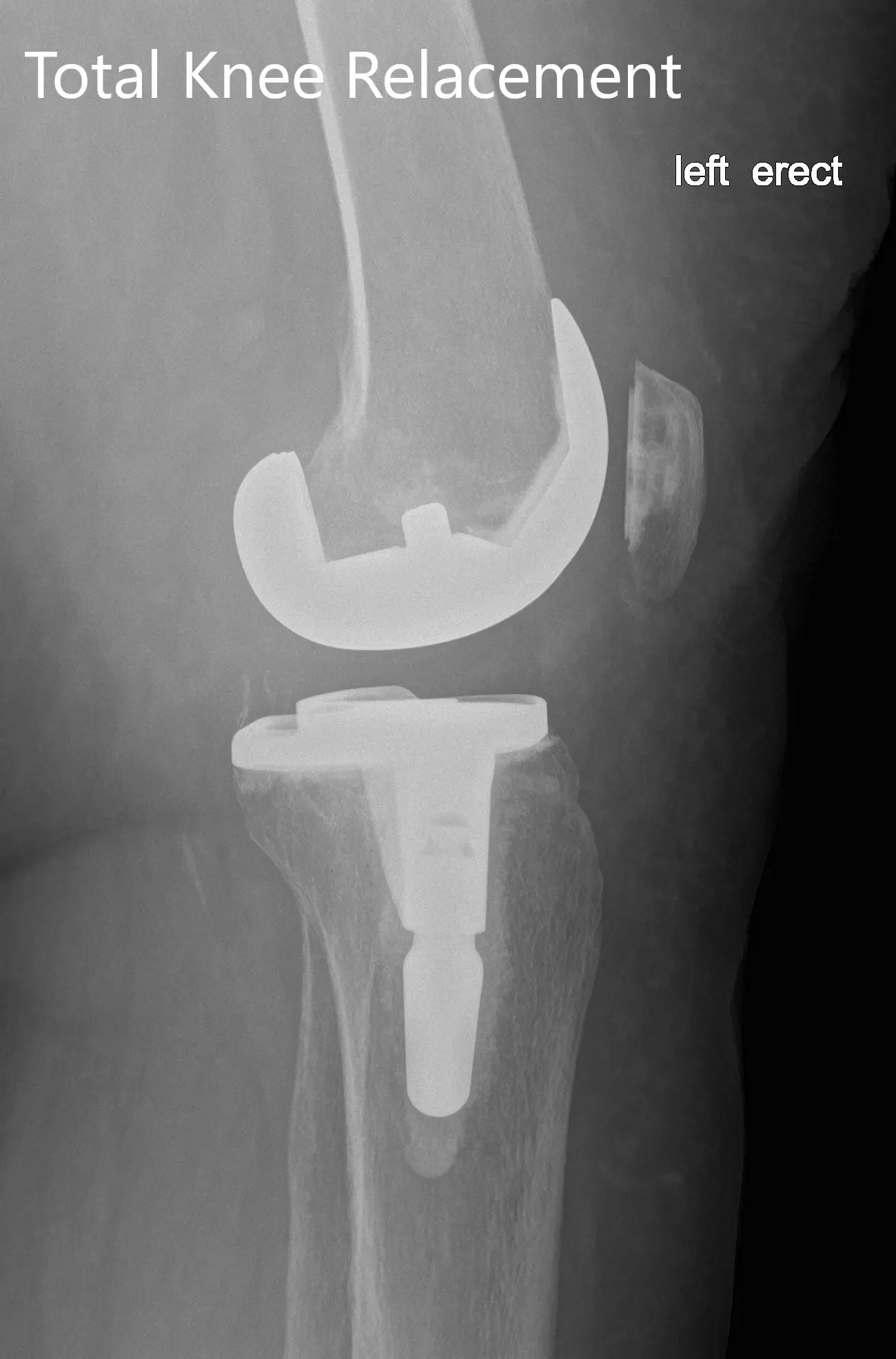
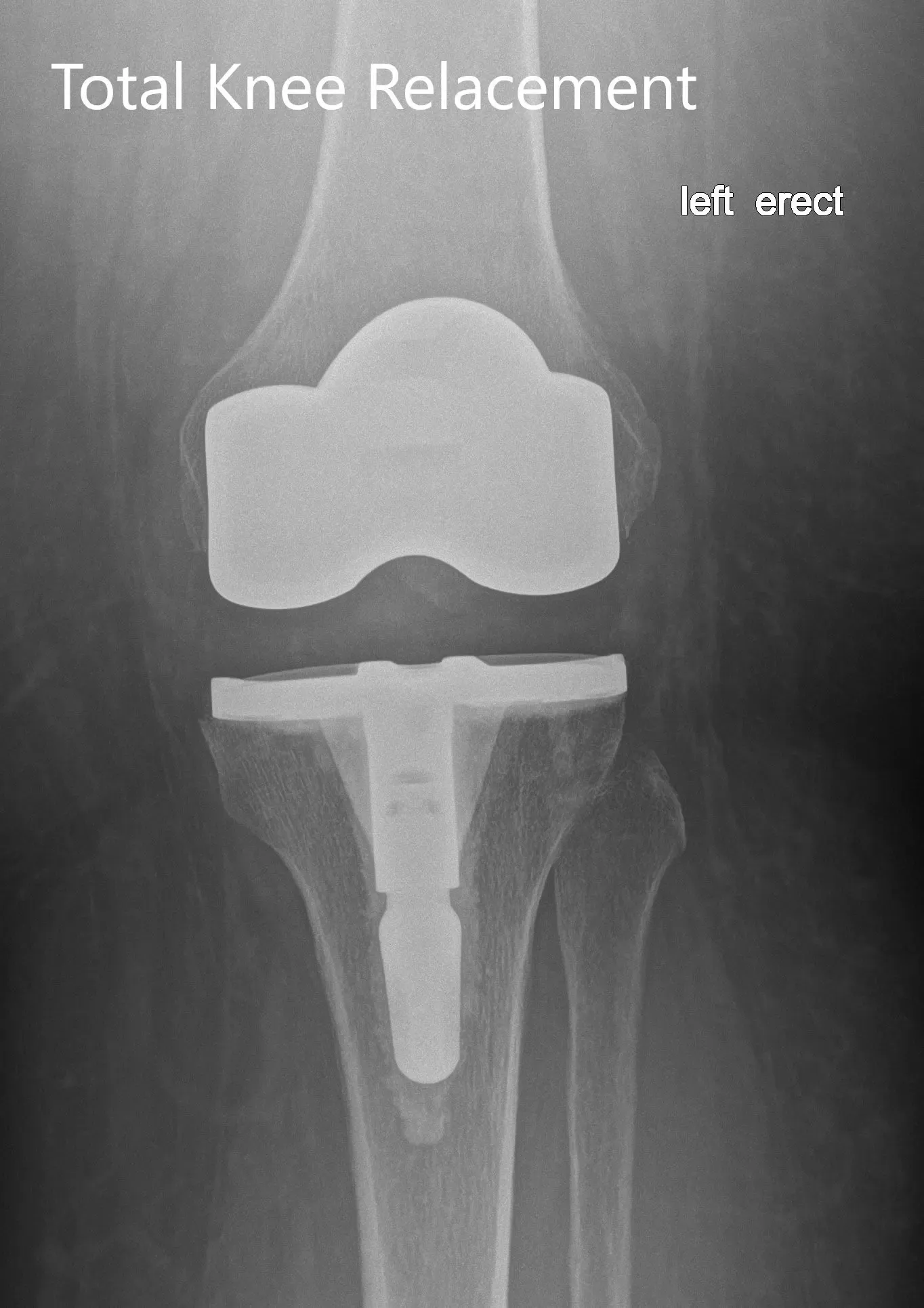
Radiografía postoperatoria de la izquierda mostrando la vista anteroposterior y lateral con prótesis total de rodilla en posición
El paciente tuvo una excelente recuperación postoperatoria, su dolor fue bien controlado con medicación. Le empezaron a administrar Aspirina 325 mg de difusión intravenosa para la profilaxis de trombosis venosa profunda. Pudo caminar 30 metros el mismo día del procedimiento. Fue dado de alta al día siguiente.
Se retiraron las suturas al día 14 de la operación sin complicaciones. No hubo hinchazón en las pantorrillas ni déficit neurológico en las extremidades inferiores. El paciente se sometió a fisioterapia para fortalecer los músculos y aumentar el rango de movimiento de la articulación.
Tres meses después de la operación, el paciente pudo caminar sin dolor y con un rango de movimiento completo. Estaba extremadamente contento con el resultado del procedimiento y volvió a sus actividades normales.
Aviso legal – El nombre, edad, sexo, fechas y eventos del paciente han sido modificados o modificados para proteger su privacidad.

