Un hombre de 59 años que trabajaba como enfermero en un hospital se presentó hoy con quejas de dolor en la rodilla izquierda desde hace 5 años. El paciente afirma que notó el dolor en la rodilla izquierda por primera vez mientras subía las escaleras. El dolor fue insidioso al inicio y fue progresando gradualmente hasta un dolor sordo de intensidad moderada (5/10).
El paciente trabajaba como voluntario en un hospital infantil y disfrutaba jugando al tenis. Pero desde hace un año, había estado restringiendo sus actividades y no podía jugar al tenis. Describió dificultades en actividades cotidianas como subir escaleras, caminar, agacharse y arrodillarse. El paciente afirmó que disfrutaba practicar yoga regularmente, pero que tenía dificultades para agacharse en diferentes posturas.
En el pasado, el paciente había pasado por diversas modalidades de tratamiento para la rodilla izquierda en forma de inyecciones y fisioterapia. El paciente afirmó que solo experimentó alivio temporal y que buscaba una opción de reemplazo total de rodilla.
El paciente no fumaba y tenía antecedentes médicos de hipertensión, dislipidemia, enfermedad por reflujo gastroesofágico e insomnio. Las condiciones estaban bien controladas con medicación y se motivó para fisioterapia y un programa de ejercicio en casa.
En el examen físico, el paciente tenía una marcha estable, sin cicatriz, senos nasales ni eritema. No había deformidad de varo ni de valgo ni en las posiciones sentado ni de pie. No hubo aumento local de temperatura. La sensibilidad de la línea articular medial y la faceta rotuliana fueron positivas. Al ponerse de pie, tras ordeñar la bolsa suprapatelar, la punción rotuliana fue positiva, indicando un derrame leve. El rango de movimiento era completo y no había deformidad fija por flexión.
Estaba estresado por el dolor que últimamente había empezado a perturbar su sueño. Dijo que el dolor limitaba el estilo de vida. Los estudios de imagen revelaron osteoartritis tricompartmental severa. Se discutieron en profundidad con el paciente diversas opciones de manejo no quirúrgico y quirúrgico. Se le consideró candidato para un reemplazo total personalizado de rodilla izquierda.
Se explicaron los riesgos y beneficios al paciente y él aceptó seguir adelante con el procedimiento. Recientemente, el paciente recibió una inyección de cortisona en la rodilla izquierda, por lo que se le pidió esperar 3 meses para reducir las probabilidades de infección.
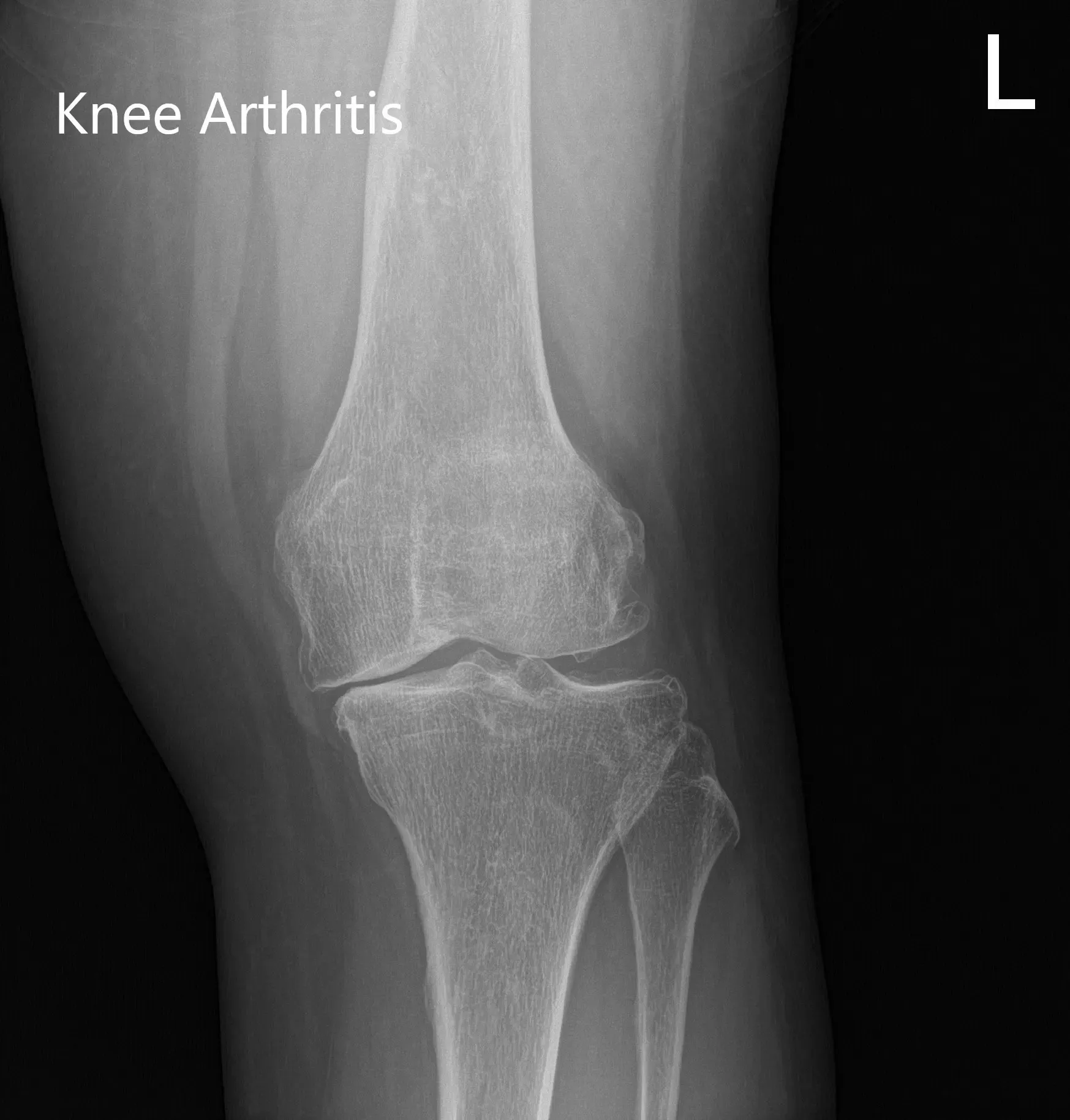
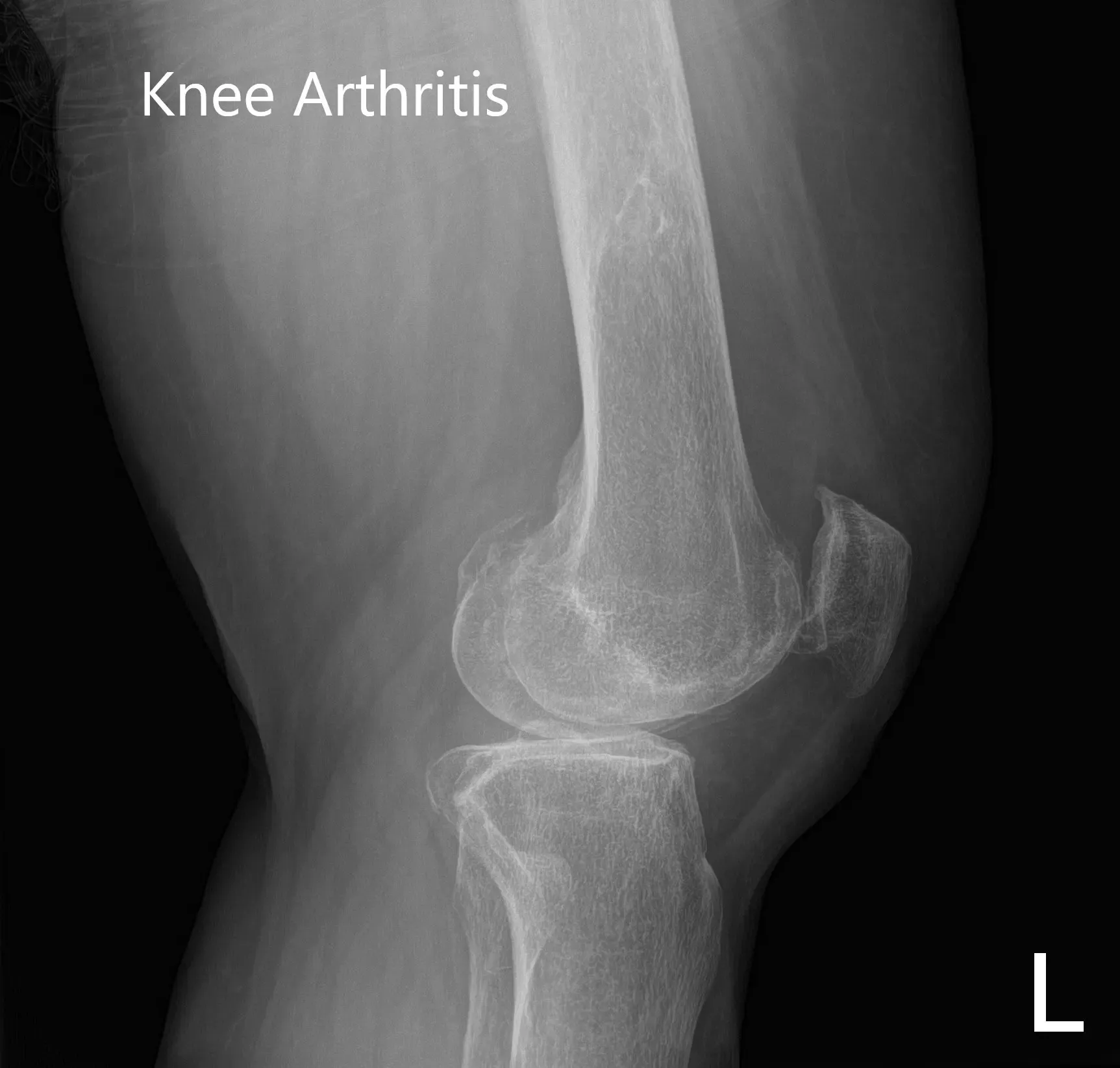
Radiografía preoperatoria que muestra imágenes AP e laterales de la rodilla izquierda
El paciente se sometió a una tomografía computarizada 3 semanas antes del procedimiento. Se formuló un plan preoperatorio basado en la anatomía y biomecánica del paciente. El plan detallaba los cortes óseos para la máxima preservación ósea y la duplicación precisa de la biomecánica natural de la rodilla. Las imágenes de la tomografía computarizada se utilizaron para construir implantes e instrumentos personalizados diseñados exclusivamente para el paciente. 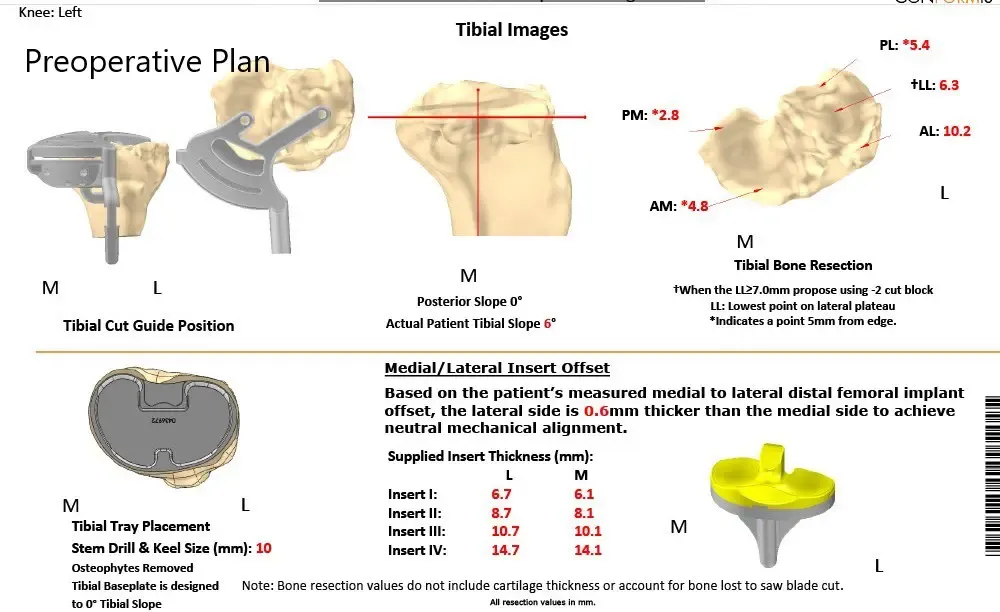
Plan quirúrgico completo de Ortopedia específico para paciente para un reemplazo total de rodilla personalizado en un hombre de 59 años.
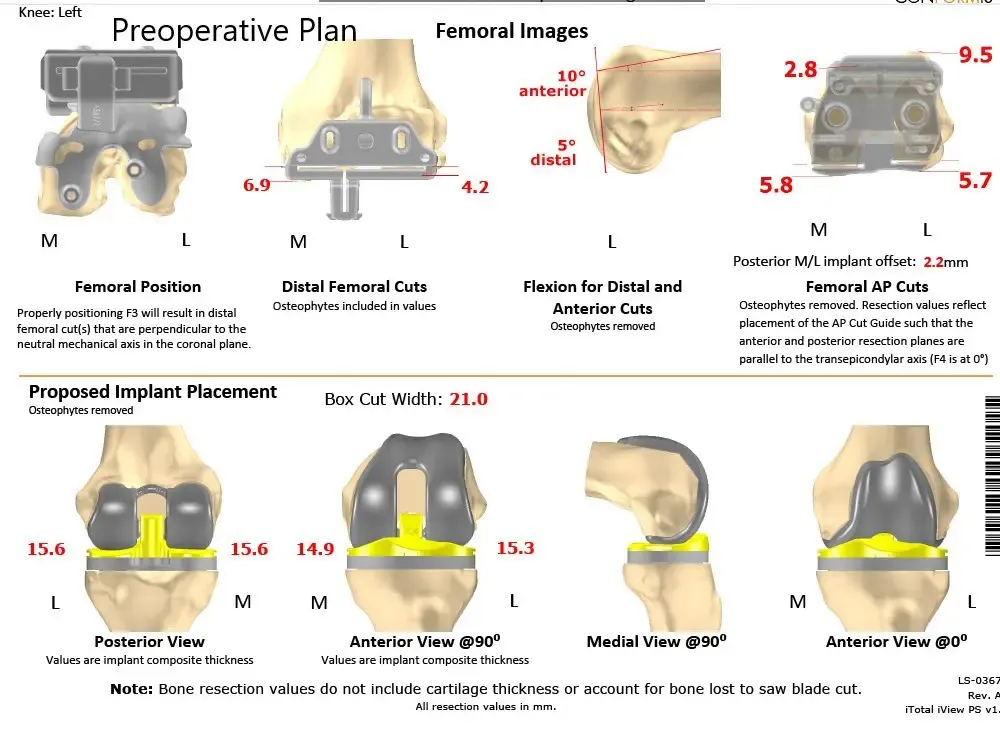
Plan quirúrgico completo de Ortopedia específico para paciente para reemplazo total de rodilla personalizado en un hombre de 59 años (ecografía 2)
El paciente se sometió a una artroplastia personalizada de rodilla total izquierda.
IMPLANTES UTILIZADOS: Fémur personalizado con tibia personalizada con polietileno estabilizado posterior y inserto rotuliano de 29 mm.
El paciente fue llevado al quirófano tras obtener el consentimiento informado y firmar el lugar quirúrgico correcto. Los riesgos, beneficios y alternativas se discutieron extensamente con el paciente antes del procedimiento. El paciente fue anestesiado y colocado el torniquete sobre el muslo izquierdo. La extremidad inferior izquierda fue luego drapeada y preparada de la manera habitual y estéril. Se utilizaba un Esmarch para exsanguinar la extremidad. Se utilizó una incisión recta para la artrotomía. Se incisionaron la piel y los tejidos subcutáneos. La fascia se dividió entonces.
A continuación, se realizó una artrotomía parapatuliana medial. La tibia quedó expuesta y se utilizó la guía de corte tibial para realizar el corte tibial. Luego se revisó el corte. Entonces la atención se centró en el fémur. Los cortes distales del fémur y bisellón se realizaron utilizando guías de corte personalizadas.
Se utilizaba una guía de corte de muesca para hacer que la muesca cortara tanto media como lateralmente. Se usaron separadores laminares y el resto del menisco y los cruceros se separaron lateralmente. Se realizó el ajuste de diferencias y se comprobó que el equilibrio de espacios era correcto tras la extracción de los osteófitos posteriores.
Luego se resecó la rótula. Se hicieron agujeros de perforación en la rótula. La rótula de prueba fue colocada en su lugar. El fémur de prueba se colocó en su posición y se preparó el resto de la tibia. A continuación, se colocó una tibia de prueba. El poliuretano se colocó en su posición y luego se redujo la rodilla. La rodilla fue puesta a prueba mediante todo un rango de movimiento. Había una estabilidad excelente. El seguimiento de la rótula fue excelente. Se logró una extensión completa y una flexión total durante la operación.
A continuación, se retiraron los componentes de la prueba. Se realizó un lavado exhaustivo. Se le administró la inyección. El fémur estaba cementado en su posición. Se retiró el exceso de cemento. La tibia estaba cementada en su posición. Se retiró el exceso de cemento. Luego se colocó poliuretano sobre la tibia. La rodilla se redujo y se sujetó con un bulto bajo el tobillo. Luego se colocó la rótula en su posición y se sujetó con una pinza rotuliana. Luego se retiró el exceso de cemento.
Después de que el cemento se endureció, se aplicó el lavado. Se retiró la pinza rotuliana. La artrotomía parapatela medial se cerró con Vicryl #1 y los tejidos cutáneos se cerraron con Vicryl 2-0. Los tejidos subcutáneos se cerraron con Vicryl 2-0. La piel se cerraba con grapas. Luego se aplicó un apósito estéril sobre la herida. El paciente fue entonces trasladado. a la atención postoperatoria en condición estable.
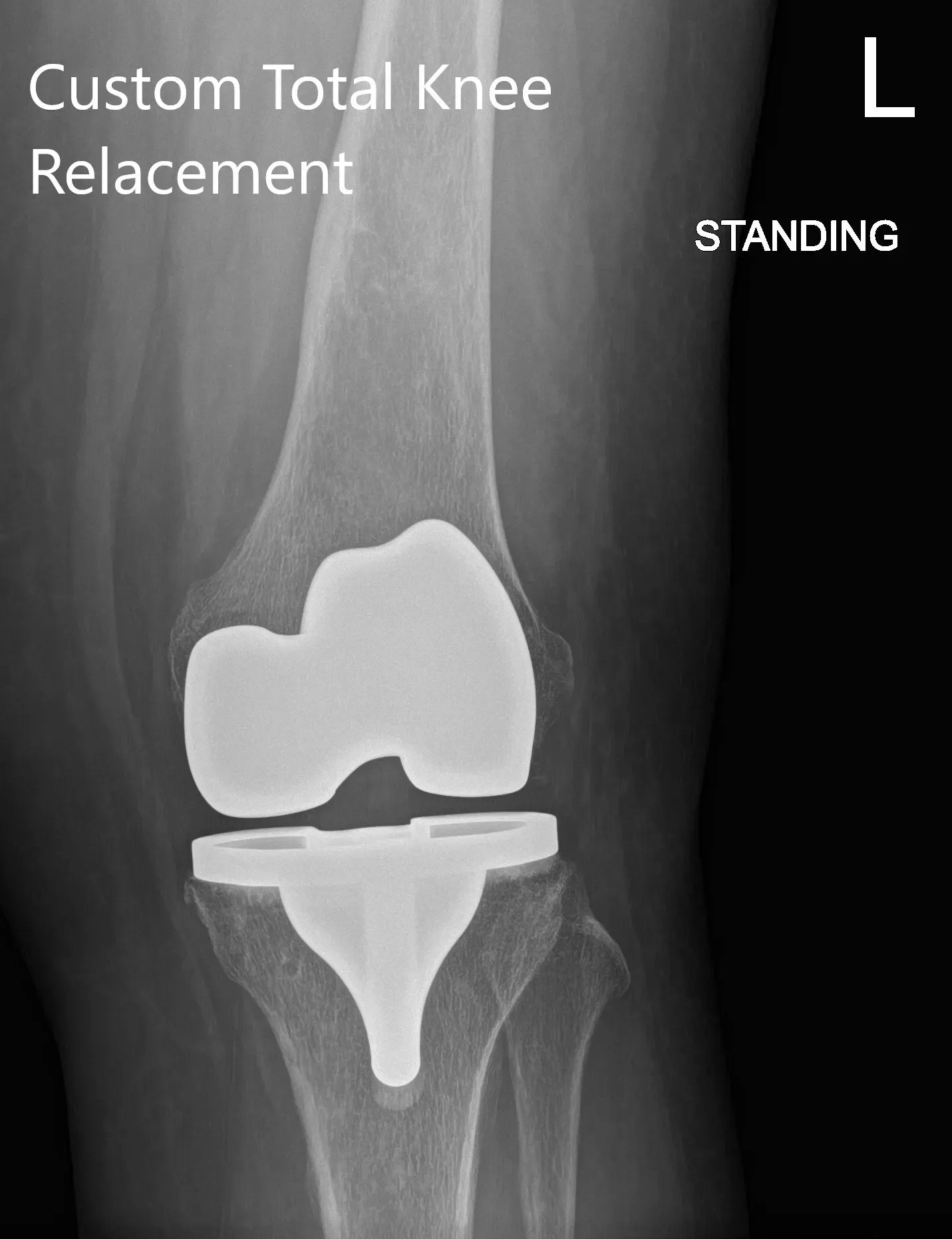
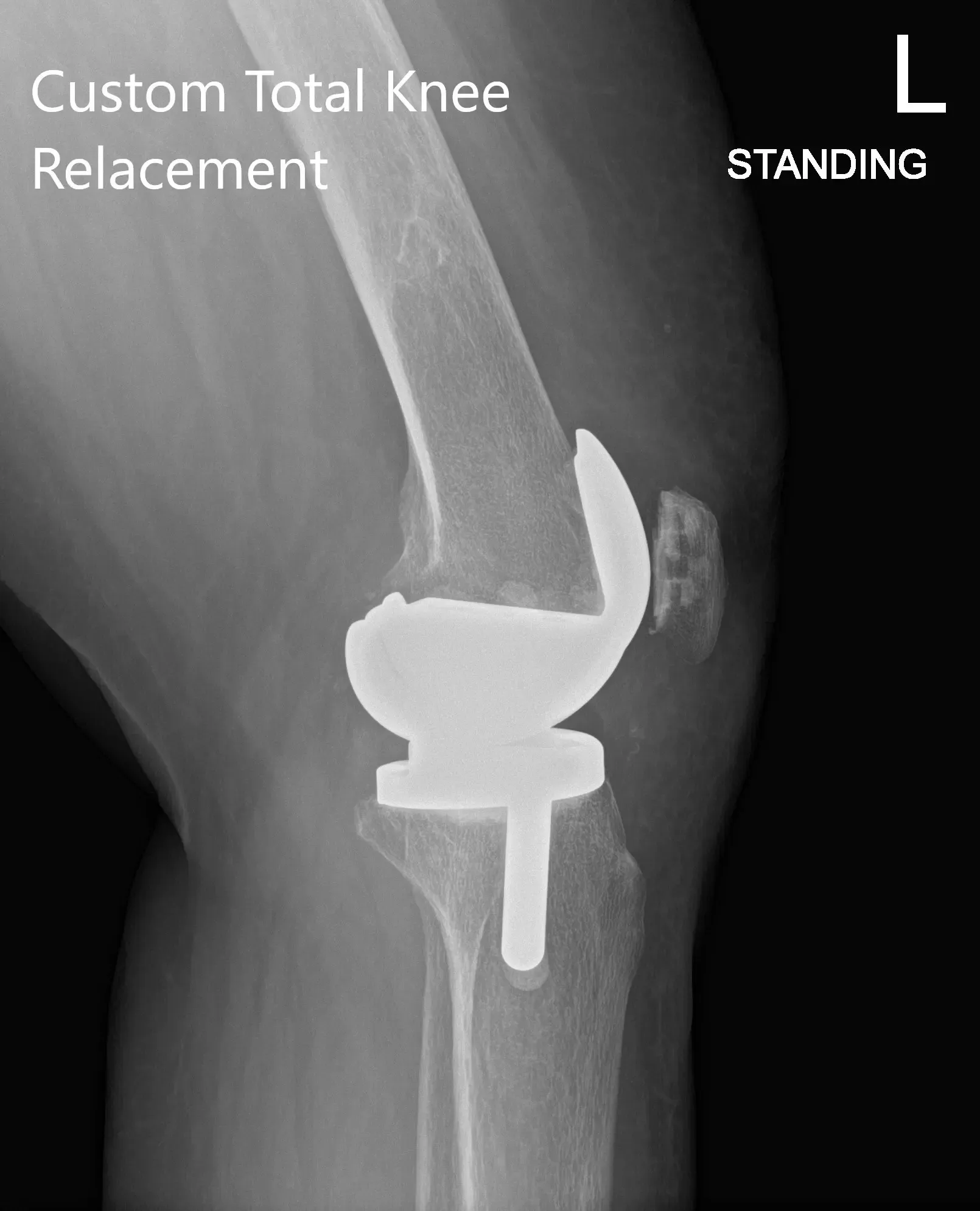
Radiografía postoperatoria que muestra PA y vista lateral de la rodilla izquierda
Tras la operación, caminaba ese mismo día y le empezaron a tomar aspirina para la profilaxis de trombosis venosa profunda. Tuvo un excelente alivio del dolor con manejo multimodal. Posteriormente, el paciente fue atendido para cambiar un vendaje estéril y su herida resultó seca, limpia e intacta. Se retiraron las grapas y el paciente mostró un rango completo de movimiento.
El paciente quedó extremadamente satisfecho con el resultado y, tras 3 meses, concluyó con éxito su fisioterapia. Desde entonces había vuelto a jugar al tenis y a ser voluntario en un hospital infantil. Pudo retomar su trabajo como enfermero y estuvo activo sin dolor ni rigidez. El paciente hace un seguimiento según sea necesario.

