Se vio a una mujer de 55 años con quejas de dolor en la rodilla derecha. Ella afirmó que se le han realizado un total de 3 cirugías en la rodilla derecha en los últimos 25 años. La primera cirugía que se realizó fue la extirpación del cartílago, realizada en 1990. La segunda cirugía fue una reconstrucción total de un desgarro del ligamento cruzado anterior (LCA ) realizada en 1991 por otro médico. La última cirugía fue otra reconstrucción total del LCA y se realizó en 1992.
Estaba sufriendo dolor y un bloqueo constante en la rodilla derecha. Estaba considerando la cirugía. Su lesión inicial fue deportiva hace 25 años. Desde su última cirugía en 1992, experimentaba dolor constante en la rodilla derecha. El dolor era agudo en carácter y moderada en intensidad (5/10).
Anteriormente también había probado inyecciones de rodilla y fisioterapia sin alivio. Trabajaba a tiempo completo como gerente en un gran almacén que actualmente no trabajaba. Actividades como girar, girar, agacharse, arrodillarse y subir y bajar las escaleras agravaban su dolor.
Durante mucho tiempo le resultó cada vez más difícil conducir. Recientemente, ella informó que su sueño se vio alterado por dolor en las rodillas. Era una fumadora ocasional y bebedora social. Era alérgica a los betabloqueantes. Su historial médico incluía hipertensión y asma. Actualmente estaba usando una bomba de inhalación y amlodipina 10 mg.
En su examen físico, su paso era firme. Había una leve hinchazón en la rodilla derecha, como se evidenció con una punción rotuliana positiva. La piel que cubría la rodilla derecha era normal. Había sensibilidad positiva en la línea articular medial y lateral. La sensibilidad también fue positiva en las facetas rotulianas. Había bastante crepitación en el rango de movimiento.
El rango de movimiento estaba completamente restringido debido al dolor (de 5 a 90 grados). No había inestabilidad en valgo ni en varo en la rodilla derecha. Las pruebas de Lachman y el cajón anterior fueron negativas. Había una leve deformidad de género varo en ambas rodillas.
El examen de la rodilla izquierda reveló cambios artríticos leves. El examen de caderas y tobillos fue normal. No había déficit neurológico distal. Los pulsos de las extremidades inferiores eran palpables y comparables.
Los estudios de imagen revelaron artritis en las rodillas bilaterales con artritis tricompartmental severa de la rodilla derecha. En vista del dolor de rodilla que limita el estilo de vida y el agotamiento del manejo conservador, le recomendaron una prótesis personalizada de rodilla derecha. Se discutieron extensamente con el paciente riesgos, beneficios y alternativas. Ella estuvo de acuerdo con el plan.
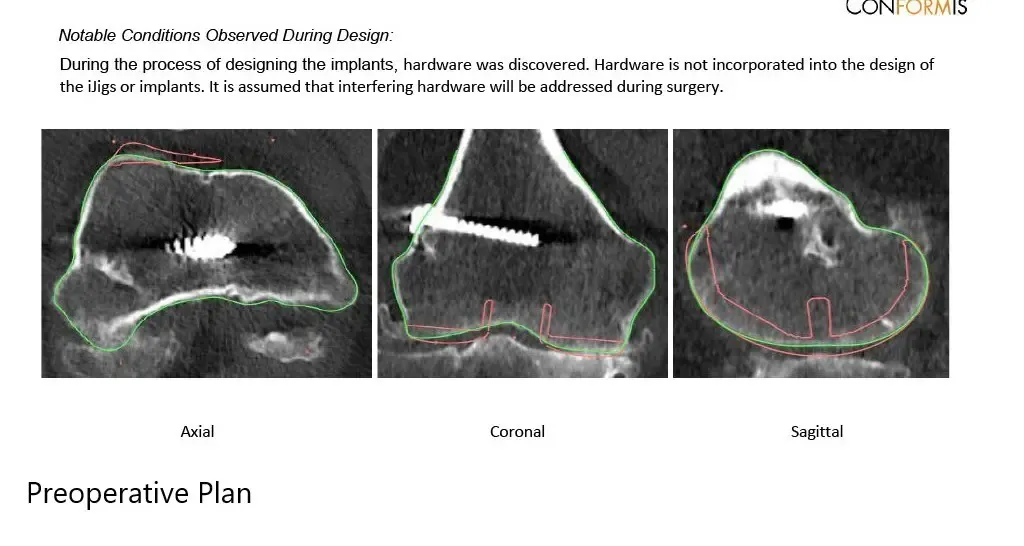
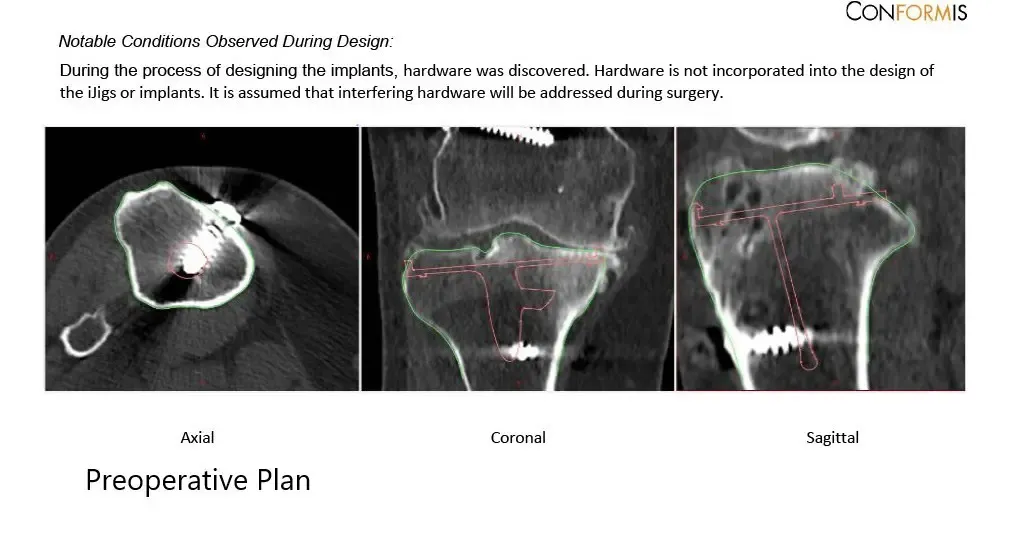
Una tomografía computarizada preoperatoria realizada unas semanas antes del procedimiento. Los datos se utilizaron para evaluar la anatomía y biomecánica únicas del paciente. Se fabricaron implantes personalizados y específicos para cada paciente. Las guías desechables para cortar hueso se construyeron en 3D para adaptarse a la anatomía del paciente. Se formuló un plan preoperatorio para guiar la cirugía.
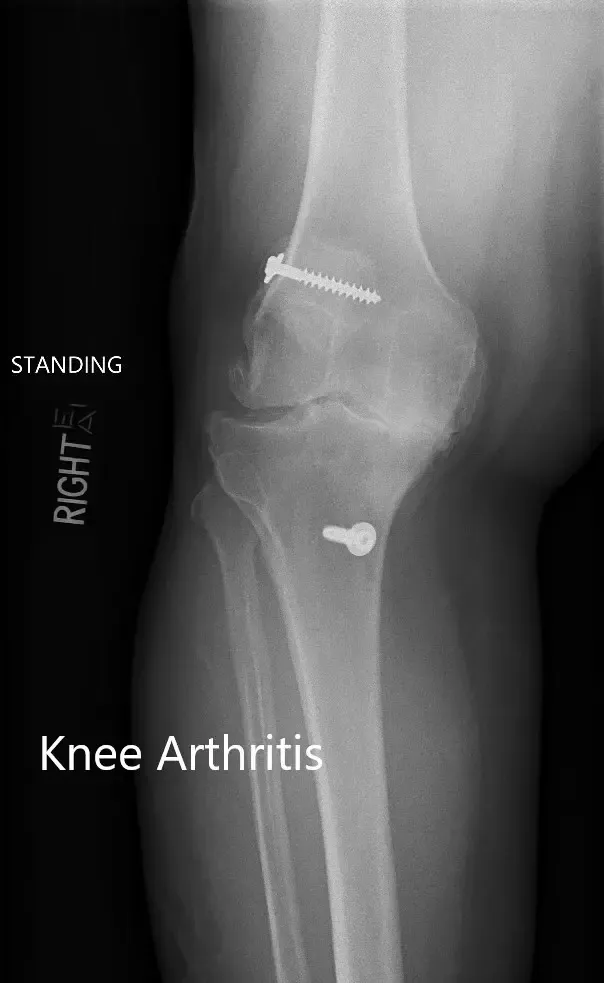
Radiografía preoperatoria que muestra las vistas AP y laterales de la rodilla derecha con tornillos retenidos, consistentes con la reconstrucción del LCA.
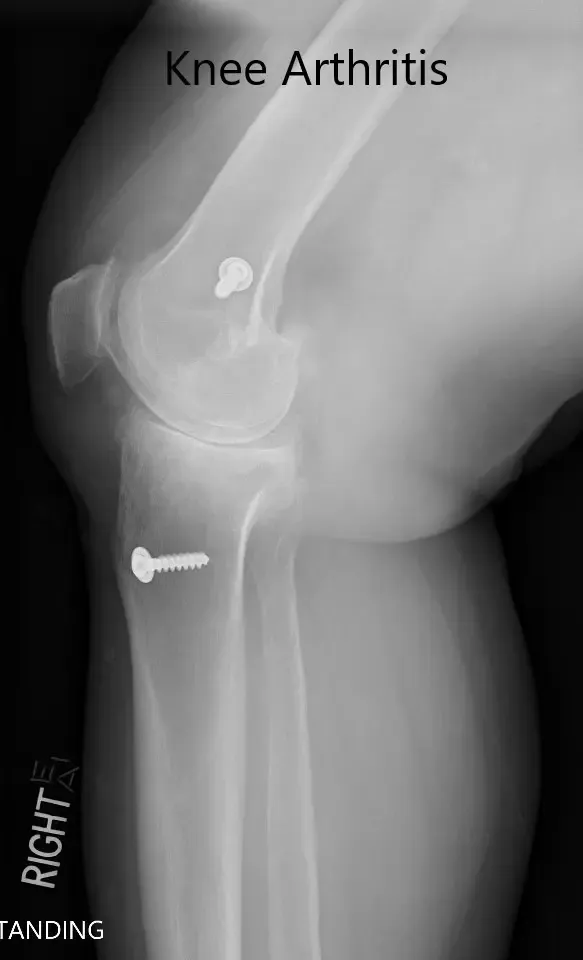
Radiografía preoperatoria que muestra las vistas AP y laterales de la rodilla derecha con tornillos retenidos, consistentes con la reconstrucción del LCA (imagen 3)
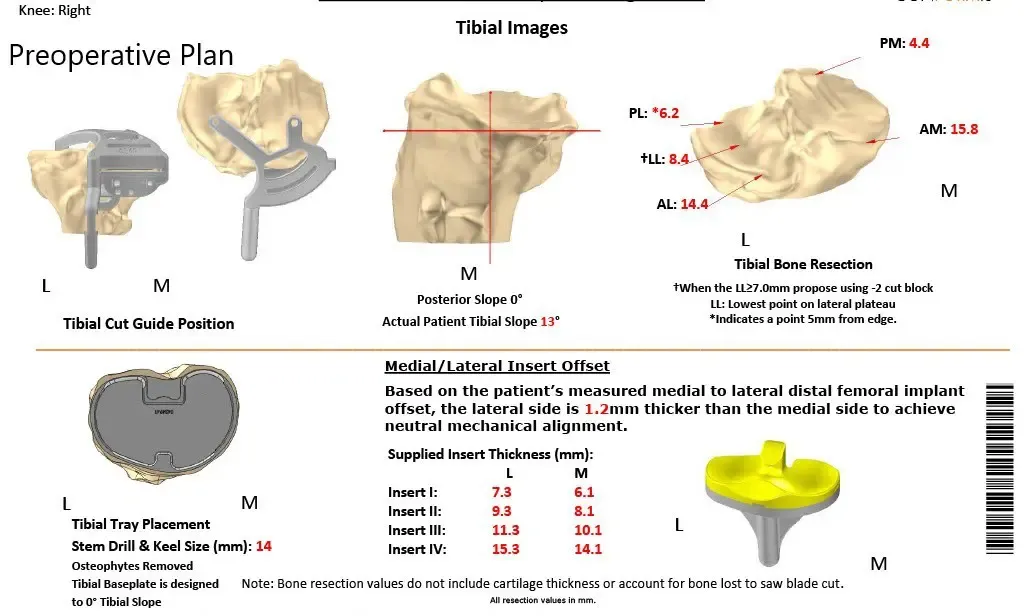
Plan quirúrgico completo específico para cada paciente de Ortopedia para un reemplazo total personalizado de rodilla derecha en una mujer de 55 años con reconstrucción previa del LCA.
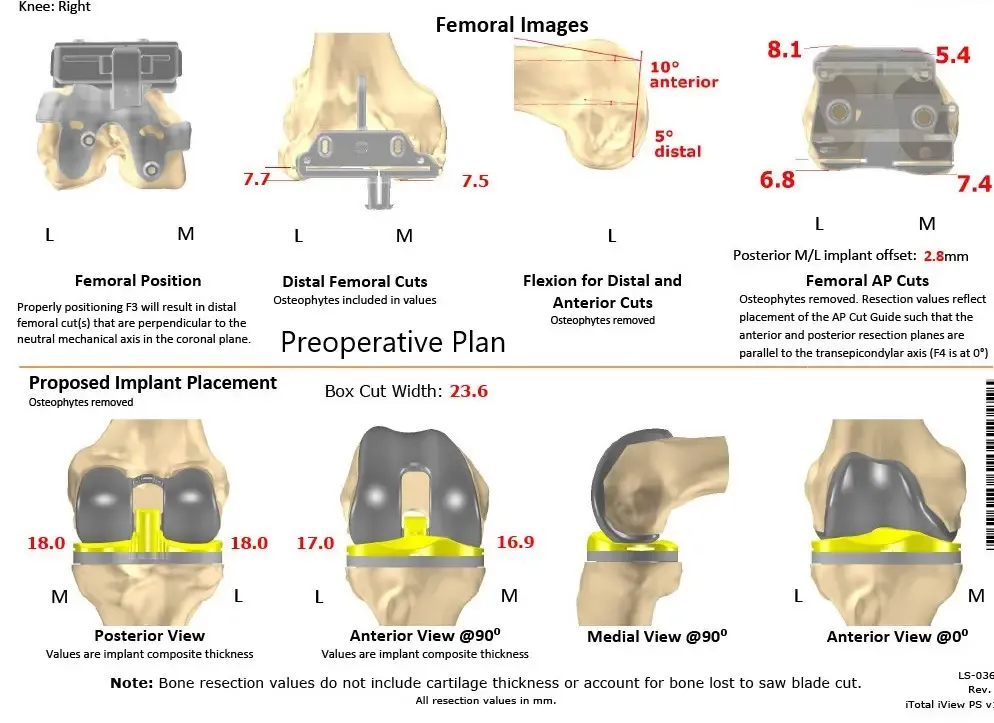
Plan quirúrgico completo específico para pacientes en Ortopedia para un reemplazo total personalizado de rodilla derecha en una mujer de 55 años con reconstrucción previa del LCA (ecografía 2)
Radiografía preoperatoria que muestra las vistas AP y laterales de la rodilla derecha con tornillos retenidos, consistentes con la reconstrucción del LCA (imagen 3)
OPERACIÓN: Artroplastia total de rodilla derecha.
IMPLANTES UTILIZADOS: rótula de 35 mm con inserto de polietileno estabilizado posterior de 10 mm con una bandeja tibial personalizada y implante femoral personalizado, estabilizado posterior.

DESCRIPCIÓN DEL PROCEDIMIENTO: El paciente fue llevado al quirófano tras obtener el consentimiento informado y firmar el lugar quirúrgico correcto. Los riesgos, beneficios y alternativas se discutieron extensamente con el paciente antes del procedimiento. El paciente comprende el aumento del riesgo de complicaciones médicas y quirúrgicas.
El anestesiólogo obtuvo anestesia y el paciente fue colocado de forma definitiva. La rodilla derecha fue colocada y preparada de la manera habitual y estéril tras colocarle un puño sobre el muslo. El miembro estaba desangrado. Se realizó una incisión recta sobre la parte anterior de la rodilla.
Se incisionaron la piel y los tejidos subcutáneos. A continuación, se realizó una artrotomía parapatela medial. La rodilla quedó expuesta. La superficie tibial se preparó después usando la plantilla personalizada. Se realizó una disección tibial y se comprobó la alineación con la guía de alineación. A continuación, se realizó la preparación tibial.
La atención se centró entonces en el lado femoral. Los cortes distales se realizaron usando guías personalizadas. Los cortes anterior, posterior y biselado se realizaban utilizando guías personalizadas. Se realizó un corte de muesca usando la guía personalizada. Se usaron separadores de lámina tanto en la medial como en la lateral, y el resto del menisco y los cruceros se desbridaron.
A continuación, se extirparon los osteófitos posteriores. Se realizó un balanceo de brechas y se comprobó correcto. A continuación, se realizó la resección rotuliana hasta que se hicieron agujeros en la rótula. Luego se extirparon los osteófitos rotulianos.
Luego se colocó la rótula de prueba en su lugar. A continuación, el fémur de prueba se colocó en su posición. A continuación, se colocó la tibia de prueba en su lugar. Luego se colocó el poligono de prueba en posición y la rodilla se alineó en un rango completo de movimiento.
La rodilla estuvo estable en todo el rango de movimiento y el seguimiento de la rótula fue excelente. A continuación, se retiraron los componentes de la prueba. Se administró un lavado exhaustivo. Se hicieron ejercicios adicionales en la parte descubierta de la tibia y el fémur para cementarlos en su posición. Se administró un lavado exhaustivo.
El fémur estaba cementado en su posición. Se retiró el exceso de cemento. La tibia estaba cementada en su posición. Se retiró el exceso de cemento. Luego se colocaba poliuretano en posición, y la rodilla se reducía y se mantenía en extensión total con un bulto bajo el tobillo. Luego Patella fue consolidada en posición. Se retiró el exceso de cemento.
Tras endurecer el cemento, se aplicó un lavado exhaustivo. Tras retirar los componentes de la prueba, se administró la inyección en la articulación de la rodilla. Tras endurecer el cemento, se aplicó un lavado exhaustivo. Se retiró la pinza rotuliana.
La artrotomía parapatela medial se cerró usando Vicryl y Stratafix #1. Los tejidos cutáneos se cerraron con Vicryl y los subcutáneos se cerraron con Vicryl 2-0. La piel se cerraba con grapas. Se aplicó un apósito estéril sobre la herida. El paciente fue trasladado entonces a la unidad de cuidados postoperatorios en estado estable.
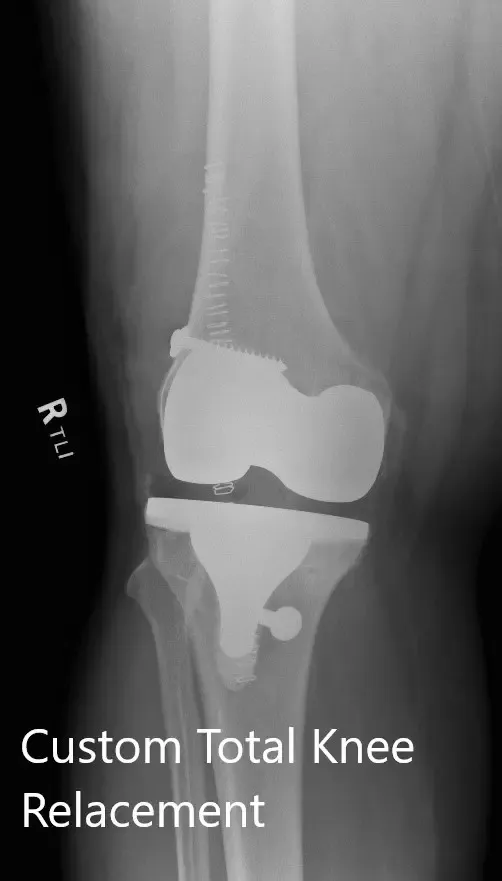
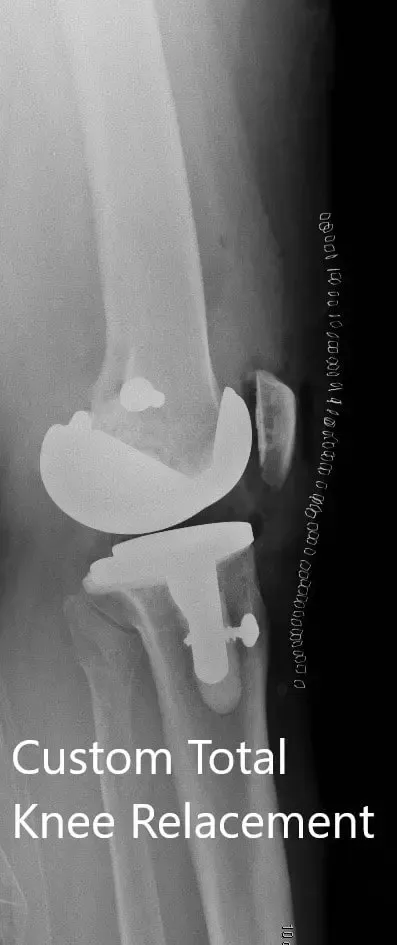
Imágenes postoperatorias que muestran vistas AP y laterales de la rodilla derecha
Se permitió apoyar peso postoperatorio el mismo día y el paciente pudo caminar 30 metros dentro de la sala. El dolor se manejó bien con oxicodona + paracetamol. Se inició la aspirina para la profilaxis de trombosis venosa profunda. El paciente cumplió con el programa de fisioterapia y ejercicio en casa.
Las suturas se retiraron sin incidentes. El paciente fue seguido tras tres meses y mostró un rango completo de movimiento. Volvió felizmente a su trabajo y disfrutó de sus actividades habituales como antes del dolor de rodilla. Ella reportó una disminución del dolor en la rodilla izquierda como consecuencia de la descarga del peso. Ella hace un seguimiento cuando es necesario.
Aviso legal – El nombre, edad, sexo, fechas y eventos del paciente han sido modificados o modificados para proteger su privacidad.

