Una mujer de 60 años se quejaba de un dolor cada vez mayor en la rodilla derecha. Ella afirma que los síntomas han sido agudos y no traumáticos y comenzaron hace dos años. Los síntomas aparecen constantemente. El dolor se describe como un dolor sordo e incómodo. El paciente se sometió a una reparación del meniscal derecho realizada por un médico externo hace 3 años.
El dolor era de intensidad moderada a intensa y perturbaba su sueño. Describió una sensación de pérdida de la rodilla derecha. El dolor estaba localizado en la parte interna de la rodilla y no se irradiaba.
La paciente no podía realizar sus actividades diarias. Describió la exacerbación del dolor al caminar, agacharse, arrodillarse, sentarse, ponerse de pie y subir escaleras. No podía caminar más de 3 manzanas y subía escaleras paso a escalón.
Trabajaba como encargada en un supermercado, pero actualmente no trabajaba por el dolor. Estaba emocionalmente estresada por el dolor. Dijo que evitaba levantarse de la cama por temor al dolor. Usaba un bastón como dispositivo de ayuda.
Probó fisioterapia y un programa de ejercicio en casa con un alivio mínimo o nulo. Recibió tres inyecciones de cortisona en la rodilla derecha. Al principio, describió un alivio significativo con la inyección durante un mes. Pero posteriormente, su última inyección duró menos de una semana. También probó con almohadillas térmicas e inyecciones de gel sin ningún alivio significativo.
Describió una ingesta previa de esteroides para el lupus. Actualmente no estaba tomando esteroides ni inmunosupresores. Ella no fumaba ni bebeba. Actualmente tomaba Tylenol para el dolor y Crestor para la dislipidemia.
En el examen físico, mostró un dolor notable en el arco de su movimiento. Su paso era antálgico con una fase de postura reducida en el lado derecho. Había una leve hinchazón en la rodilla derecha. El crepitus patelofemoral estaba presente. Había sensibilidad en la línea articular medial y en la faceta rotuliana.
La prueba de McMurray dio positivo para menisco medial. No hubo laxitud ni inestabilidad en las pruebas de esfuerzo de valgo y varo a 0, 30 grados y 60 grados. No hubo laxitud en los planos sagital y axial.
El examen de la rodilla izquierda, la cadera bilateral y los tobillos fue normal. No había déficit neurológico distal. Los pulsos bilaterales eran palpables y comparables. No hubo disfunción intestinal de vejiga.
Los estudios de imagen revelaron osteoartritis severa en el compartimento medial de la rodilla derecha junto con artritis patelofemoral. La resonancia magnética reveló la progresión de una fractura subcondral previa en el cóndilo femoral medial, lo que ahora resulta en una región de necrosis avascular y una línea de fractura subcondral prominente llena de líquido que puede medir hasta 2,8 cm. Hubo un colapso leve del margen articular y un edema severo de médula ósea circundante.
Ahora hubo una progresión del desgarro meniscal medial con un desgarro de alto grado en la unión de la raíz posterior. Considerando el dolor de rodilla que limita el estilo de vida con necrosis avascular y artritis de la rodilla derecha. Se recomendó al paciente un reemplazo total de rodilla con instrumentos personalizados. Ella estuvo de acuerdo con el plan.
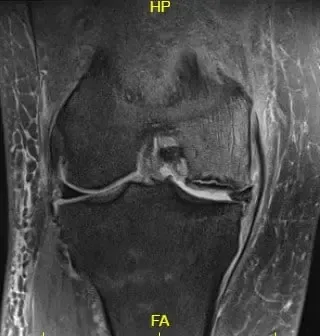
Imagen ponderada T2 que muestra la sección coronal de la rodilla con señal alterada de la médula ósea y el signo del borde.
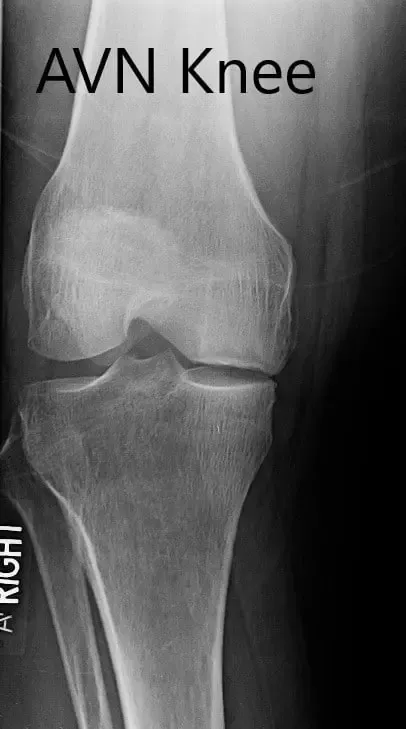
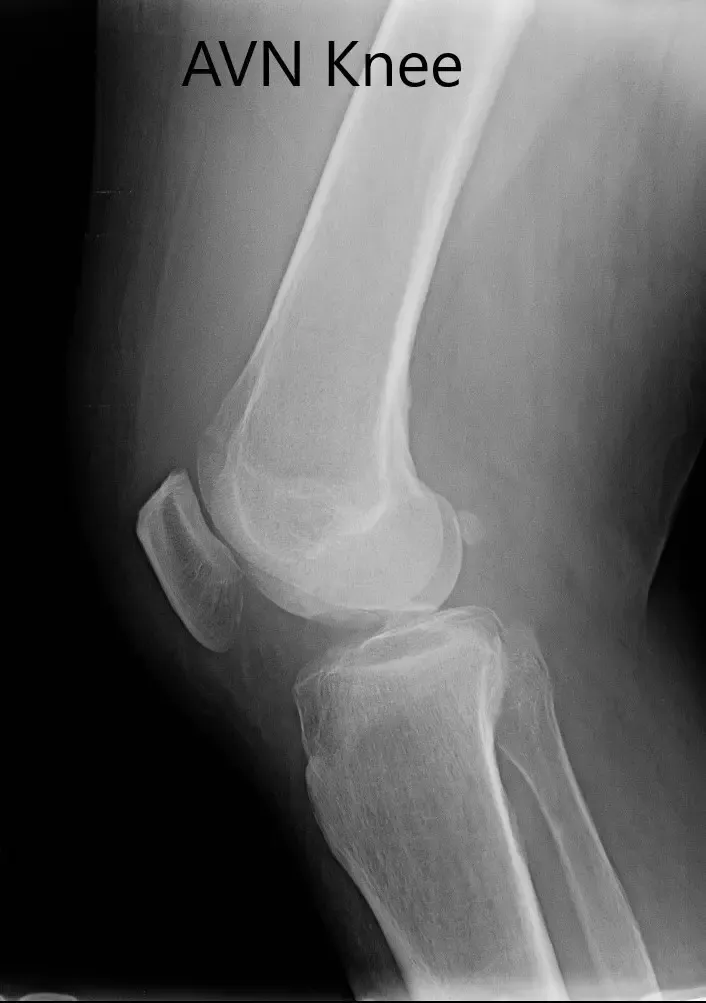
Radiografía preoperatoria de la rodilla derecha en vistas anteroposterior y lateral.
DIAGNÓSTICO(S) PREOPERATORIO(S): Artritis en la rodilla derecha con osteonecrosis.
OPERACIÓN: Reemplazo total de rodilla estabilizado por el posterior derecho
.
IMPLANTES UTILIZADOS: Tallo tibial tamaño E con extensión del tallo y polietileno rotuliano altamente reticulado de 35 mm y fémur tamaño 11 con polietileno estabilizado posterior de 10 mm.
DESCRIPCIÓN DEL PROCEDIMIENTO: El paciente fue llevado al quirófano tras obtener el consentimiento informado, firmando el lugar quirúrgico correcto. Los riesgos, beneficios y alternativas se discutieron extensamente con el paciente y con su esposa antes del procedimiento.
El paciente fue llevado al quirófano y el anestesista le obtuvo la anestesia. El paciente estaba definitivamente posicionado y la extremidad inferior derecha fue colocada y preparada de la manera habitual y estéril. Se realizó el tiempo de descanso y, tras administrar antibióticos, la extremidad fue desangrada.
Se utilizó una incisión recta para la artrotomía. Se incisionaron la piel y el tejido subcutáneo, se realizó una artrotomía parapatela medial. La rodilla quedó expuesta. La guía de corte tibial se utilizaba para realizar la resección tibial. A continuación se realizó la resección tibial y se extrajo el hueso.
Las guías de alineación se usaban para comprobar la alineación del corte. Entonces la atención se centró en el fémur. A continuación, se perforó el fémur distal y se colocó la guía de corte distal en su posición. Luego se realizó el corte distal, seguido de los cortes biselados y el corte en muesca.
Se usaron separadores de lámina tanto en la medial como en la lateral, y el resto del menisco y el cruciado se desbridaron después. Luego se comprobaron los espacios de flexión y extensión que resultaron correctos. A continuación se realizó la resección rotuliana.
Luego se hicieron agujeros en la rótula. A continuación, se colocó la prótesis rotuliana. Tras colocar el fémur y la tibia y las pruebas de poli, se probó la rodilla en un rango completo de movimiento y se comprobó que la estabilidad era excelente. Luego se retiraron los componentes de la prueba. Se administró un lavado exhaustivo.
El fémur estaba cementado en su posición. Se retiró el exceso de cemento. La tibia se cementó en su posición, se retiró el exceso de cemento. Se colocaba poliuretano en posición y luego se reducía la rodilla y se mantenía en extensión con el bulto bajo el tobillo. La rótula se fijó entonces en su posición.
Luego se retiró el exceso de cemento. La abrazadera rotuliana se colocaba en su posición hasta que el cemento se endurecía y, tras endurecerse, se aplicaba el lavado más minucioso. Se utilizó una inyección como anestesia local y luego la herida se cerró en capas. Luego se aplicó un apósito estéril sobre la herida y el paciente fue trasladado a la unidad de cuidados postanestésicos en estado estable.
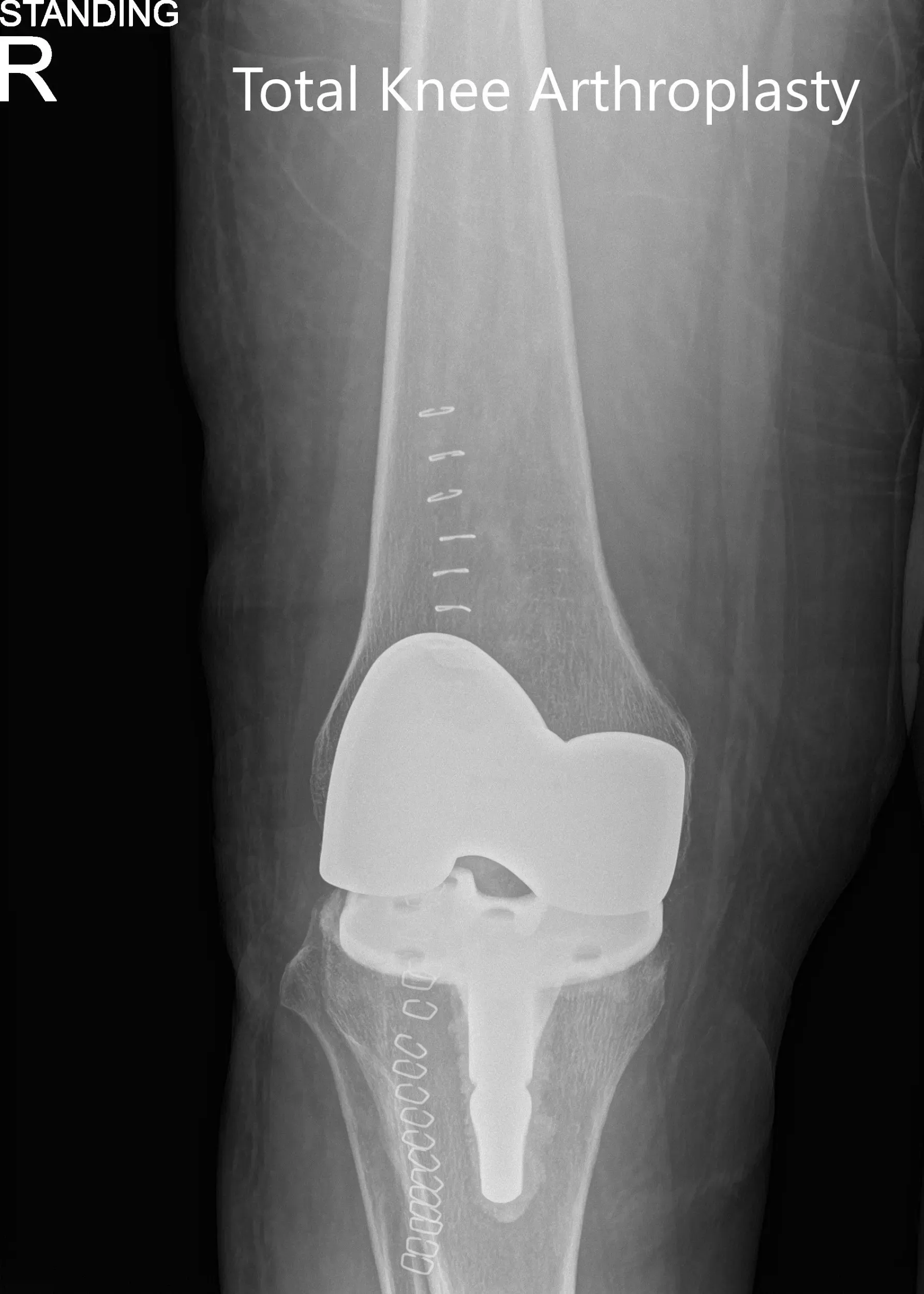
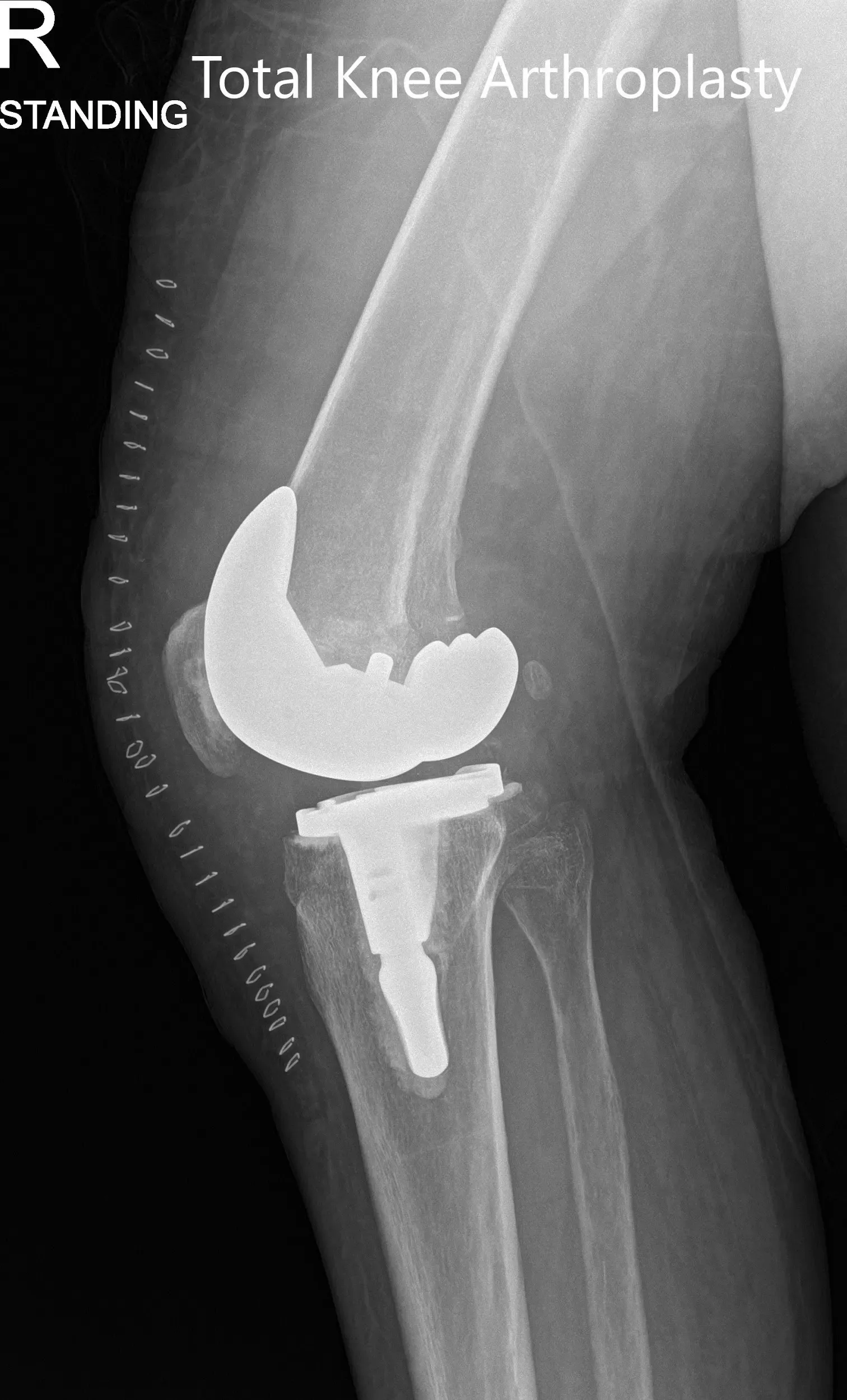
Radiografía postoperatoria que muestra las vistas anteroposterior y lateral de la rodilla derecha.
Después de la operación tuvo una recuperación excelente. Ella pudo ponerse de pie y caminar el mismo día del procedimiento. El dolor se manejó bien con medicación. Recibió fisioterapia ambulatoria y cumplió con el programa de ejercicios en casa. Se administró aspirina para la profilaxis de la trombosis venosa profunda.
Tres meses después de la operación mostró un rango de movimiento completo sin dolor. Caminaba sin apoyo y reportó su estado a su estado base. Estaba extremadamente contenta con el resultado.
Aviso legal – El nombre, edad, sexo, fechas y eventos del paciente han sido modificados o modificados para proteger su privacidad.

