Un asistente de salud domiciliario jubilado se presentó en nuestra oficina con quejas de dolor bilateral de rodilla durante los últimos 2 años. No recordaba ningún factor que la provocara dolor, pero consideraba que su larga carrera como auxiliar sanitaria durante 40 años contribuyó a su dolor de rodilla.
Describió el inicio del dolor de rodilla como insidioso situado en la interlateral de ambas rodillas (la derecha más grande que la izquierda). El dolor se describió como un dolor agudo que ocurría constantemente. El dolor se agravaba con actividades como caminar prolongadamente, estar de pie, girar, girar, girar, arrodillarse y agacharse.
Le resultaba difícil subir escaleras secundarias al dolor. Su capacidad actual para caminar estaba limitada a 3 manzanas debido al dolor. Recientemente, expresó su consternación por la incapacidad de morir incluso en actividades diarias como cocinar, lavar la ropa y limpiar la casa.
Actualmente vivía con su hija y estaba angustiada por no poder pasar tiempo de calidad con su familia. Ella reportó un sueño alterado debido al dolor. La intensidad del dolor se describió como 7/10 en una escala de 0 a 10. Había planeado hacer voluntariado en un hospital para niños, pero no pudo hacerlo debido al dolor.
Hace un año se le operaron de meniscal en ambas rodillas. Ella informó que el alivio duró solo un mes. También probó opciones de manejo conservador como fisioterapia, inyecciones de cortisona en la rodilla y almohadillas térmicas, pero con un alivio mínimo.
Era una fumadora activa, fumaba un cigarrillo cada día, desde medio paquete hace 20 años. Actualmente tomaba Simvastatina 20 mg para la dislipidemia y Vasotec 10 mg para la hipertensión. Tuvo antecedentes quirúrgicos de histerectomía hace 20 años y una extirpación de piedra renal hace 12 años.
En el examen físico, su paso era firme y usaba un bastón para caminar. Había una deformidad genu varum en ambas rodillas. La piel que cubría ambas rodillas era normal. Hubo una ligera hinchazón en las rodillas bilaterales, la punción rotuliana fue positiva al exprimir la bolsa suprapatelar. Se observaba sensibilidad en la articulación medial bilateral y en la línea articular lateral.
Había sensibilidad en las facetas patulianas bilaterales y crepitación en el rango de movimiento de ambas rodillas. El rango de movimiento de ambas rodillas era terminalmente doloroso. No hubo flexión fija ni deformidad por extensión. Al analizar la inestabilidad, no hubo evidencia de laxitud/inestabilidad coronal, sagital o rotacional.
El estudio de imagen reveló osteoartritis severa en ambas rodillas. Teniendo en cuenta que su dolor de rodilla limitaba el estilo de vida, le ofrecieron un reemplazo total bilateral personalizado. Se discutieron a fondo con ella y su hija los riesgos, beneficios y alternativas. Ella aceptó seguir adelante con la cirugía.
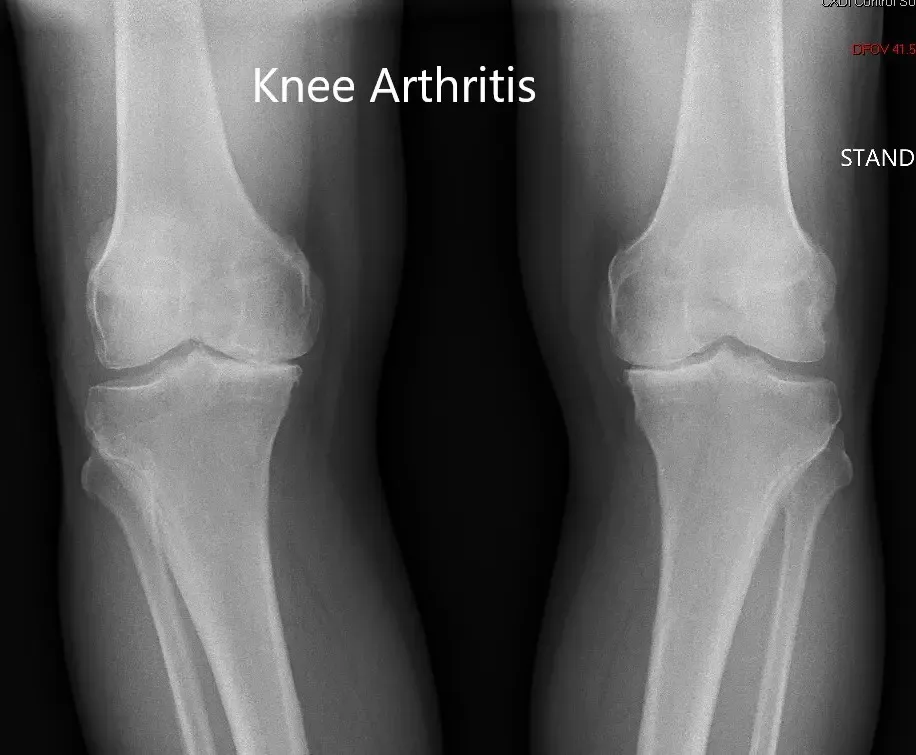
Radiografía preoperatoria que muestra la vista de las dos articulaciones de la rodilla
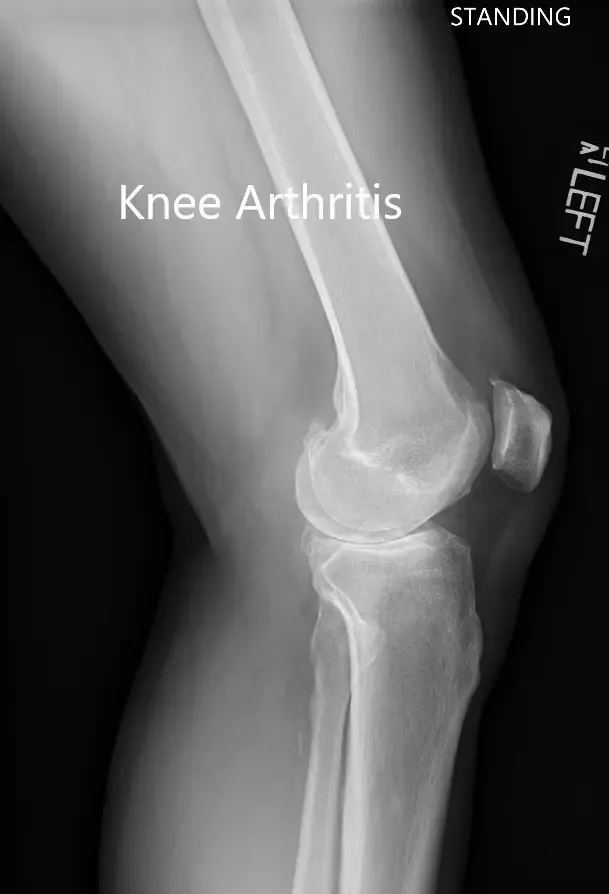
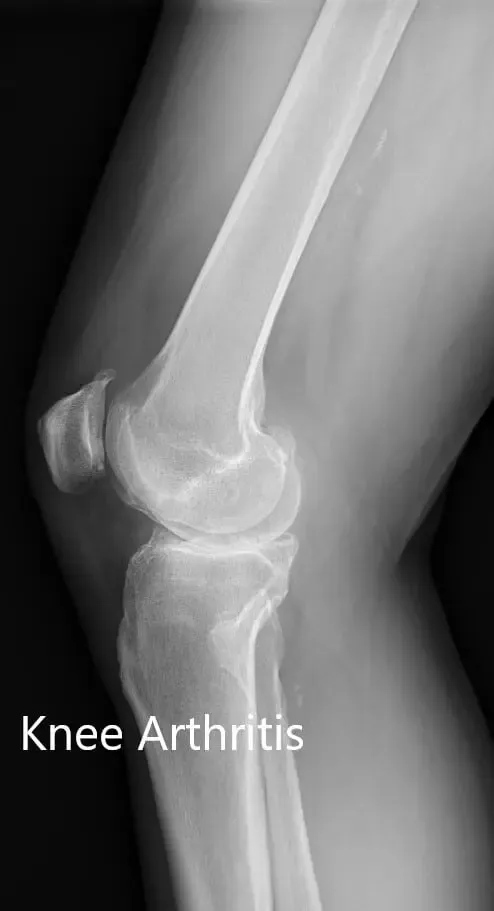
Radiografía preoperatoria que muestra la vista lateral de la articulación de la rodilla izquierda y derecha
Como parte de la planificación preoperatoria, se realizó una tomografía computarizada de las extremidades inferiores. Los datos obtenidos se utilizaron para analizar la correcta biomecánica y anatomía de las rodillas. Se fabricaron instrumentos desechables personalizados y bloques de corte para ayudar en la cirugía. Se construyeron implantes específicos para cada paciente que coincidían con la anatomía del paciente. Se formuló un plan preoperatorio para guiar los pasos quirúrgicos.
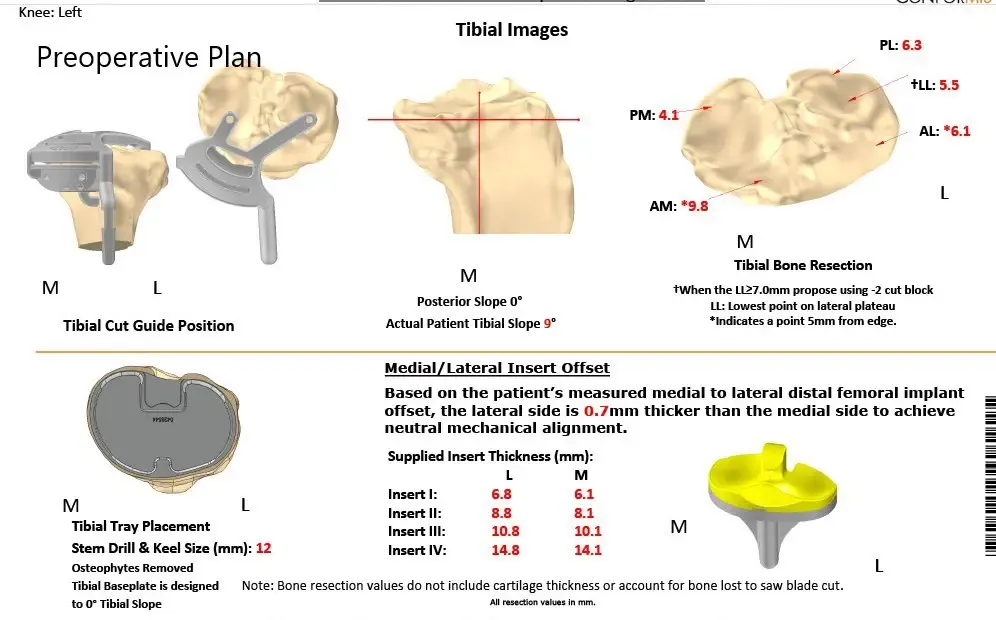
Plan quirúrgico completo específico para paciente en ortopedia para un reemplazo total bilateral personalizado de rodilla en una mujer de 72 años.
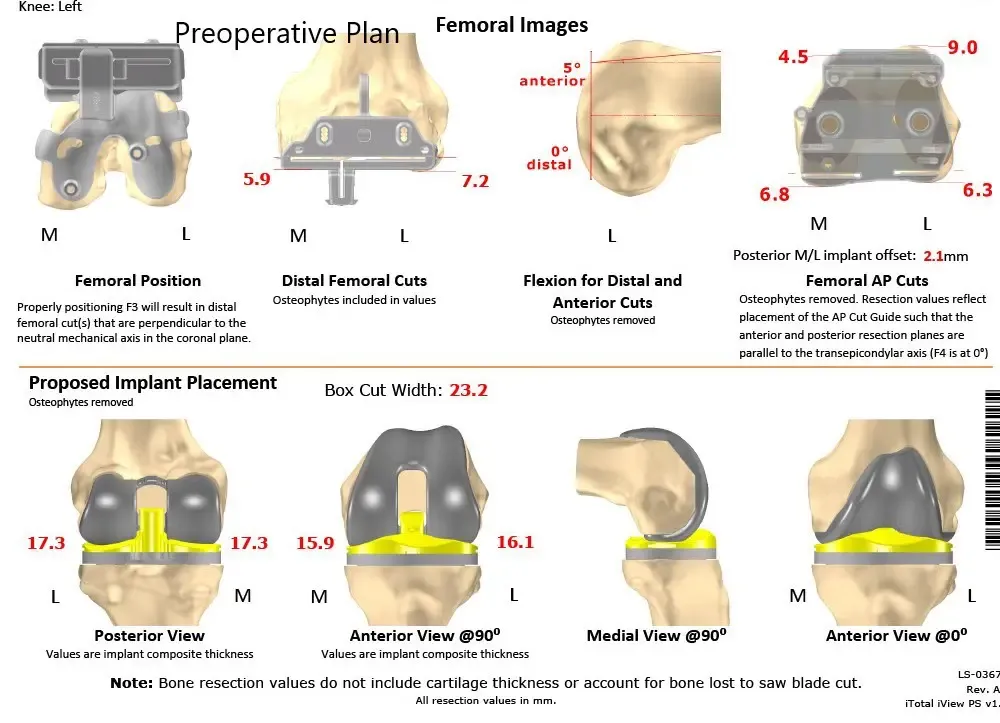
Plan quirúrgico completo de Ortopedia específico para paciente para un reemplazo total bilateral personalizado de rodilla en una mujer de 72 años (escaneo 2)
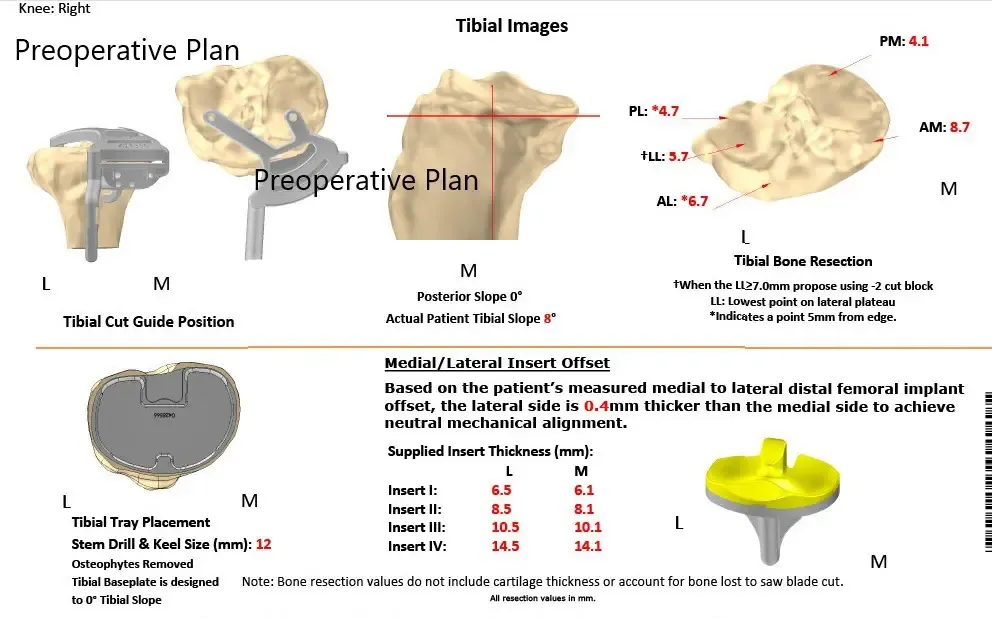
Plan quirúrgico completo de Ortopedia específico para paciente para un reemplazo total bilateral personalizado de rodilla en una mujer de 72 años (ecografía 3)
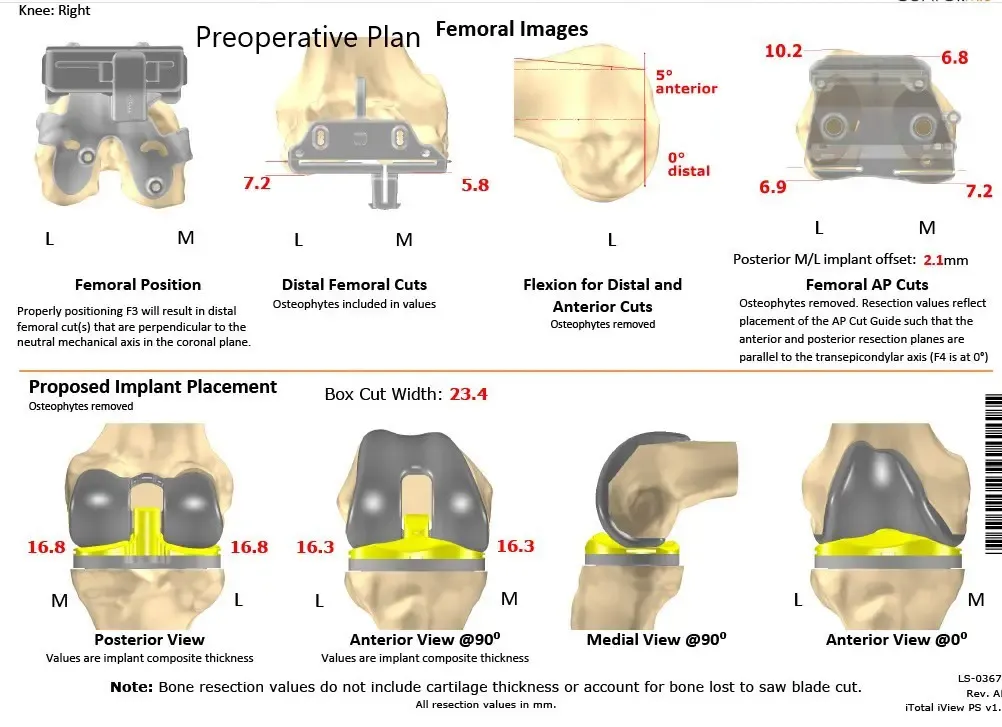
Plan quirúrgico completo de Ortopedia específico para paciente para un reemplazo total bilateral personalizado de rodilla en una mujer de 72 años (ecografía 4)
OPERACIÓN: Artroplastia total bilateral de rodilla, reemplazo total de rodilla derecha, seguido de rodilla total izquierda.
IMPLANTES UTILIZADOS: Implantes femorales y tibiales personalizados.
DESCRIPCIÓN DEL PROCEDIMIENTO: El paciente fue llevado al quirófano tras obtener el consentimiento informado, firmando el lugar quirúrgico correcto. Los riesgos, beneficios y alternativas se discutieron extensamente con el paciente antes del procedimiento. El paciente comprende los riesgos incrementados asociados a la cirugía bilateral de reemplazo de rodilla.
El paciente fue llevado al quirófano. El anestesiólogo obtuvo anestesia. El paciente fue entonces colocado de forma definitiva y ambas rodillas colocadas de forma estéril habitual. Se utilizó Esmarch para exsanguinar el miembro del lado derecho y el torniquete se elevó.
Se incisionaron la piel y los tejidos subcutáneos. La fascia se dividió entonces. Se realizó una fasciotomía parapatelara medial. La tibia quedó expuesta y se colocó una guía de corte tibial en su posición. Se realizó el corte tibial.
Entonces la atención se centró en el fémur. Los cortes anterior, posterior y biselado se realizaron entonces utilizando la guía de corte femoral. Se usaron separadores de lámina tanto en la medial como en la lateral, y el resto del menisco fue desbridado.
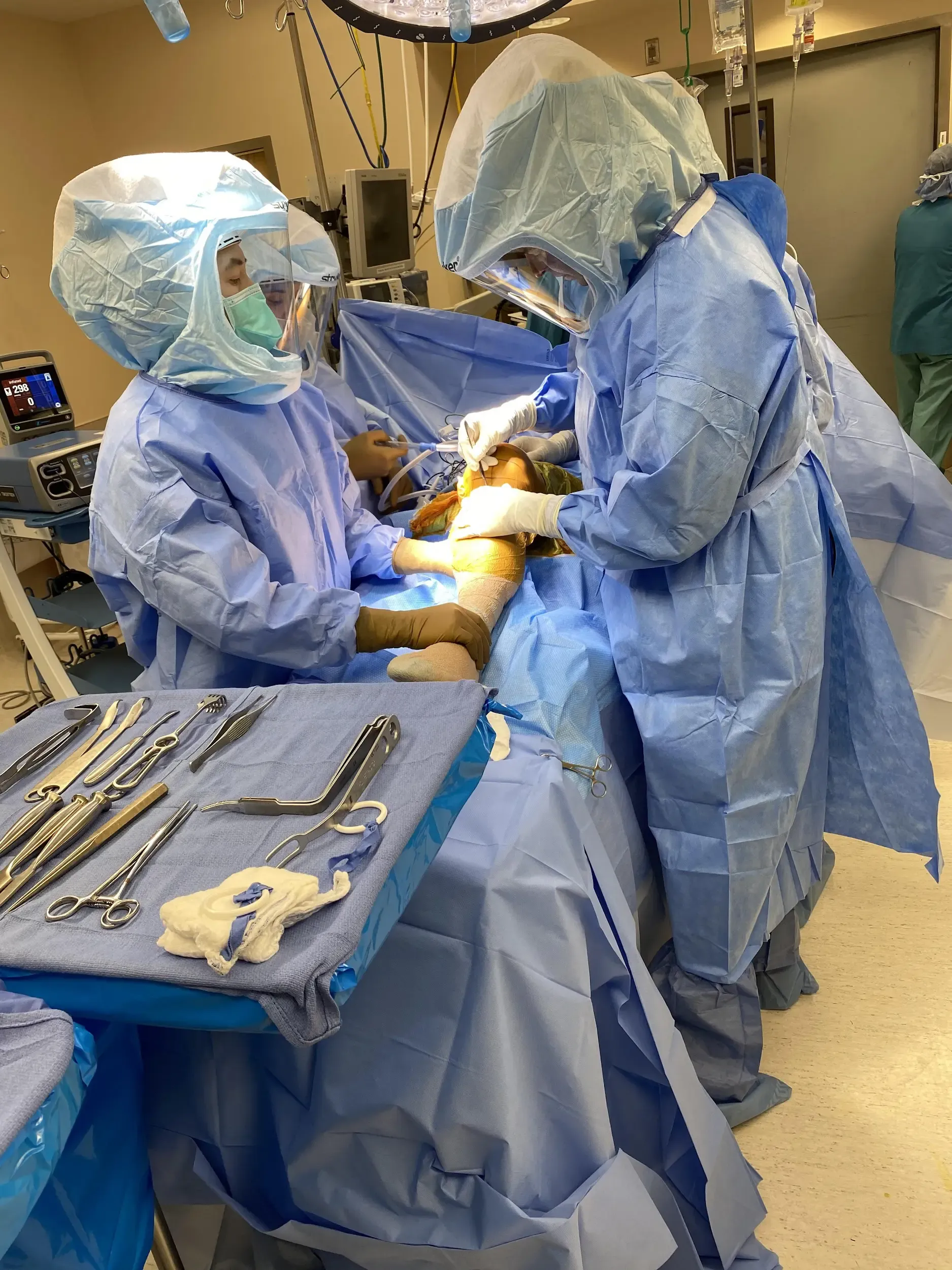
A continuación, se extirparon los osteófitos posteriores. Se realizó un balanceo de brechas y se comprobó correcto. La atención se centró entonces en la rótula. Se realizó la resección rotuliana. Se hicieron agujeros de perforación en la rótula. A continuación, se colocó la rótula de prueba en su lugar. Se les extirparon los osteófitos.
A continuación, se colocó el componente femoral en su posición. El componente tibial se colocó en su posición. Poly fue colocado en posición. La rodilla fue reducida y luego puesta a prueba en todo el rango de movimiento. Se observó una excelente estabilidad rotuliana, y fue posible la extensión y flexión total durante la operación.
Luego se retiraron los componentes de la prueba. Se administró un lavado exhaustivo. Se le administró la inyección. El fémur se cimentó en su posición, seguido por la tibial. Se colocó poliuretano en posición y se redujo la rodilla.
Se retiró el exceso de cemento. La rodilla se mantuvo en extensión completa, y el poliuretano se cementó sobre la rótula y se mantuvo en posición con un deslizamiento rotuliano.
Tras endurecer el cemento, se retiró la abrazadera. Se administró un lavado exhaustivo. La artrotomía parapatela medial se cerró con O Vicryl y con Quill. El tejido cutáneo se cerró con O Vicryl.
El tejido subcutáneo se cerró con 2-0 Vicryl. La piel se cerraba con grapas. Se aplicó un apósito estéril sobre la herida y luego se centró la atención en la rodilla izquierda.
Después de que el torniquete bajara por el lado derecho, el torniquete se elevaba por el lado izquierdo. Se incisionaron la piel y los tejidos subcutáneos. Se realizó una artrotomía parapatela medial. Entonces la atención se centró en la tibia. Se realizó una resección tibial, seguida de la resección femoral. Se usaron separadores de lámina tanto en la medial como en la lateral, y el resto de las cruzadas se dividió después.
La atención se centró entonces en la rótula. Se realizó la resección rotuliana. Se hicieron agujeros de perforación en la rótula. La rótula de prueba fue colocada en su lugar. Se extirparon osteófitos.
Entonces la atención se centró en el fémur. Se colocó el fémur de prueba en su lugar, seguido de la tibia de prueba. Poly fue colocado en posición. La rodilla se equilibraba entonces en un rango fisiológico completo de movimiento. Se logró una excelente estabilidad rotuliana. Se logró la extensión completa. Se logró la flexión completa.
A continuación, se retiraron los componentes de la prueba. Se le administró la inyección. Se administró un lavado exhaustivo. El fémur estaba cementado en su posición. Se retiró el exceso de cemento. La tibia estaba cementada en su posición. Se retiró el exceso de cemento. Poly fue colocado en posición.
La rodilla fue reducida y mantenida en extensión total con un bulto bajo el tobillo. Patella quedó consolidada en su posición. Se retiró el exceso de cemento. La rótula se mantuvo en posición con un planeo rotuliano.
Tras endurecer el cemento, se retiró la pinza rotuliana. Le aplicaron un lavado. La artrotomía parapatela medial se cerró con 0 Vicryl y con Quill. El tejido cutáneo se cerró con O Vicryl. El tejido subcutáneo se cerró con 2-0 Vicryl. La piel se cerraba con grapas. Se aplicó un apósito estéril sobre la herida. El paciente fue trasladado entonces a la unidad de cuidados postoperatorios en estado estable.
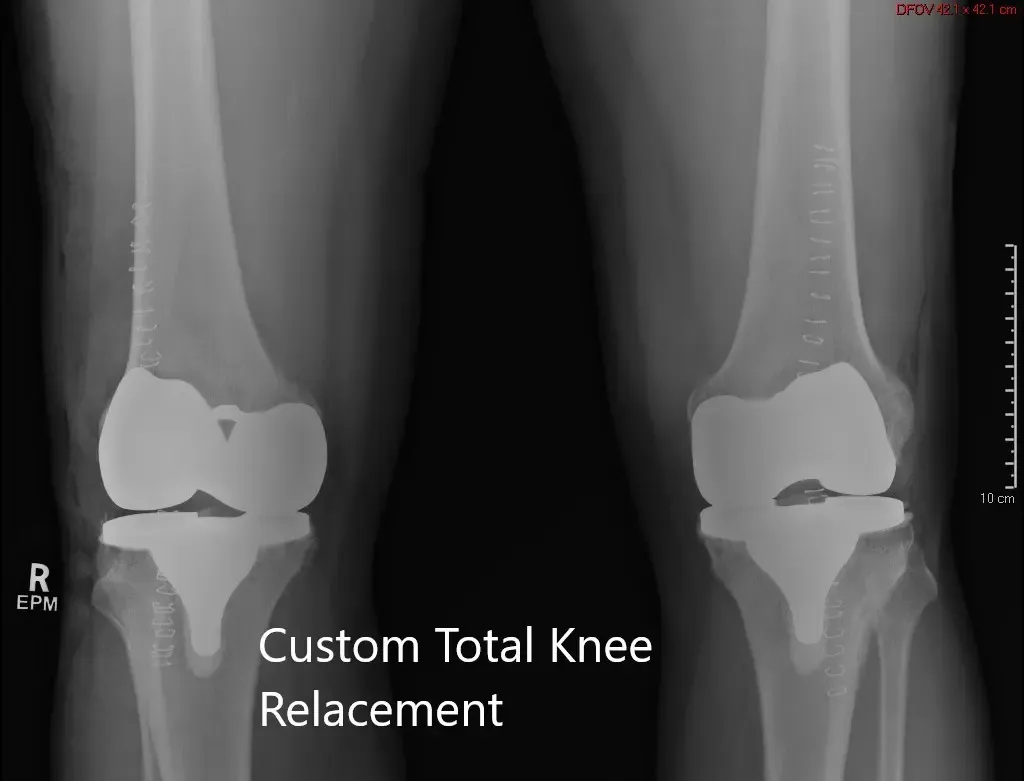
Radiografía postoperatoria que muestra la vista AP de ambas rodillas.
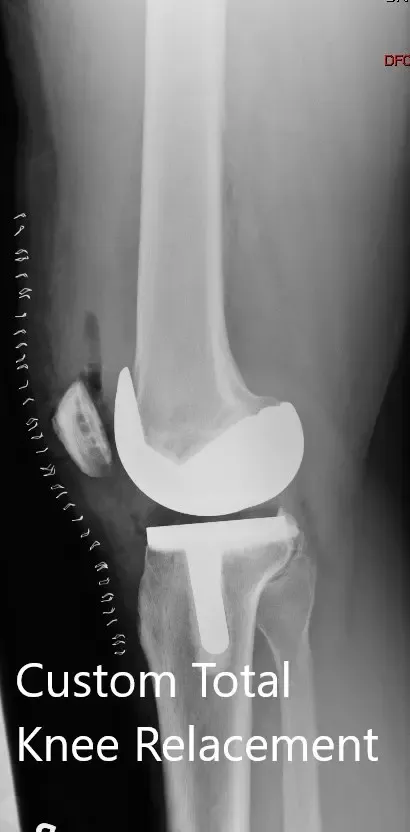
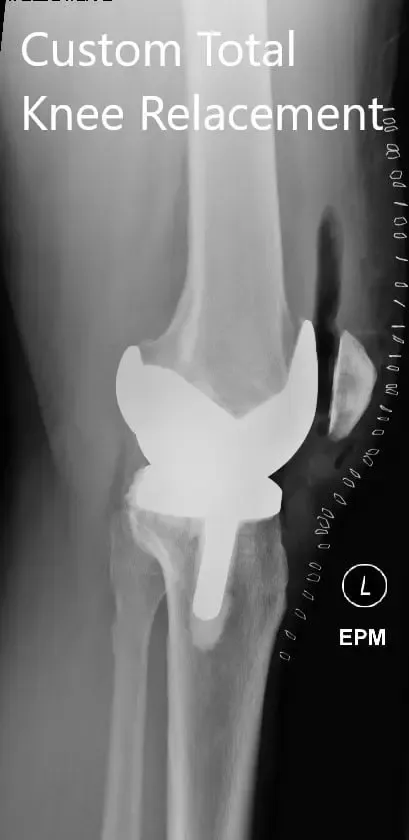
Radiografía postoperatoria que muestra la vista lateral de la rodilla derecha e izquierda
Después de la operación , el paciente caminaba el mismo día de la cirugía con apoyo. Se recomendó al paciente medias disuasoras de eventos trombóticos (TED) junto con aspirina para la profilaxis de la trombosis venosa profunda. El dolor del paciente se gestionaba bien con medicación.
Las suturas se retiraron al día 14 tras la operación sin incidentes. El paciente no reportó dolor en la revisión de dos meses. Caminaba sin soporte y tenía todo el rango de movimiento de ambas rodillas. Estaba extremadamente contenta con el resultado. Ella hace un seguimiento cuando es necesario.
Aviso legal – El nombre, edad, sexo, fechas y eventos del paciente han sido modificados o modificados para proteger su privacidad.

