Una mujer de 70 años se presentó con quejas de dolor bilateral en la rodilla (más grande que el derecho). El paciente es un policía retirado que disfruta mucho de jugar al tenis; también disfruta conduciendo con sus nietos. Durante los últimos 10 años, el paciente notó un inicio insidioso de dolor sordo en ambas rodillas, especialmente en el lado izquierdo.
El dolor empeoró con los años y probó tratamientos conservadores en forma de inyecciones de rodilla, programas de ejercicio en casa y fisioterapia. Es una exfumadora y tiene antecedentes de enfermedad úlcera péptica. También sufre hiperlipidemia e hipertensión, ambas bien controladas con medicación. Hace 7 años se sometió a una reparación artroscópica del labrum de la cadera derecha con un excelente alivio del dolor.
La paciente se queja de un dolor que empeora desde hace un año, lo que limita sus actividades diarias. Le cuesta estar mucho tiempo sentada en un coche y desde entonces ha limitado el juego al tenis por el dolor. La paciente estaba visiblemente angustiada por no poder jugar con sus nietos. Quería hablar sobre la artroplastia de rodilla y se sintió motivada para volver a las actividades que disfrutaba antes.
Su examen físico reveló una leve hinchazón de la rodilla con una deformidad genu-varo. Tenía una marcha antálgica con una fase de postura disminuida en el lado izquierdo. No había cicatriz, senos nasales ni eritema al inspeccionarlo visiblemente. La palpación reveló sensibilidad en la línea articular medial y sensibilidad en la faceta patuliana medial, con abundante crepitación articular en el rango de movimiento. La flexión final fue dolorosa sin contractura. Los estudios de imagen revelaron cambios degenerativos osteoartríticos tricompartmentales de la rodilla izquierda.
Tras evaluar sus condiciones médicas, examinar minuciosamente y revisar estudios de imagen, se consideró una candidata adecuada para una prótesis bilateral personalizada de rodilla. La paciente quería que le cambiaran primero la rodilla izquierda y luego hacer un seguimiento por la derecha. Le informaron sobre todas las demás opciones de tratamiento alternativo. Se explicaron al paciente los riesgos y beneficios del procedimiento. Decidió seguir adelante con una prótesis personalizada de rodilla izquierda.
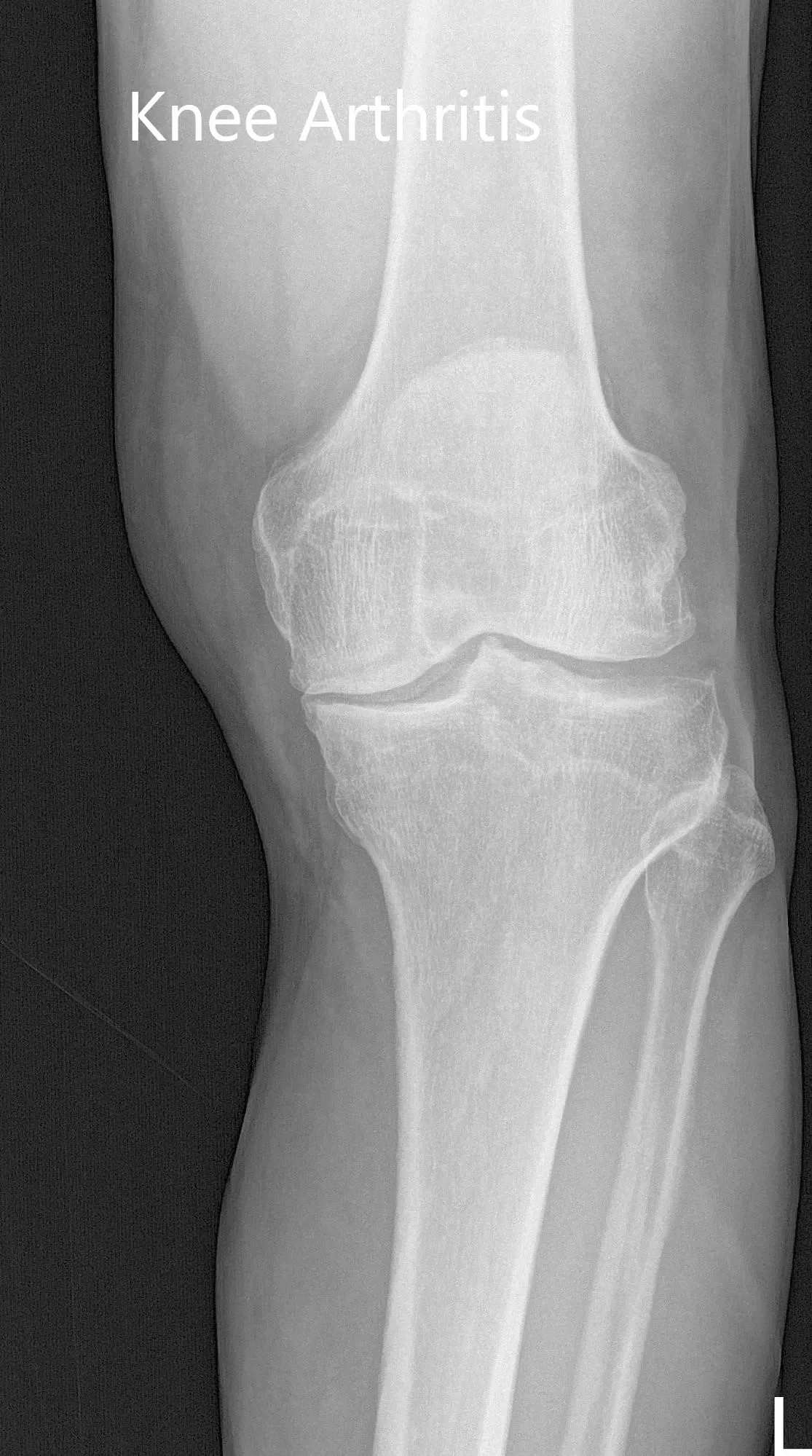
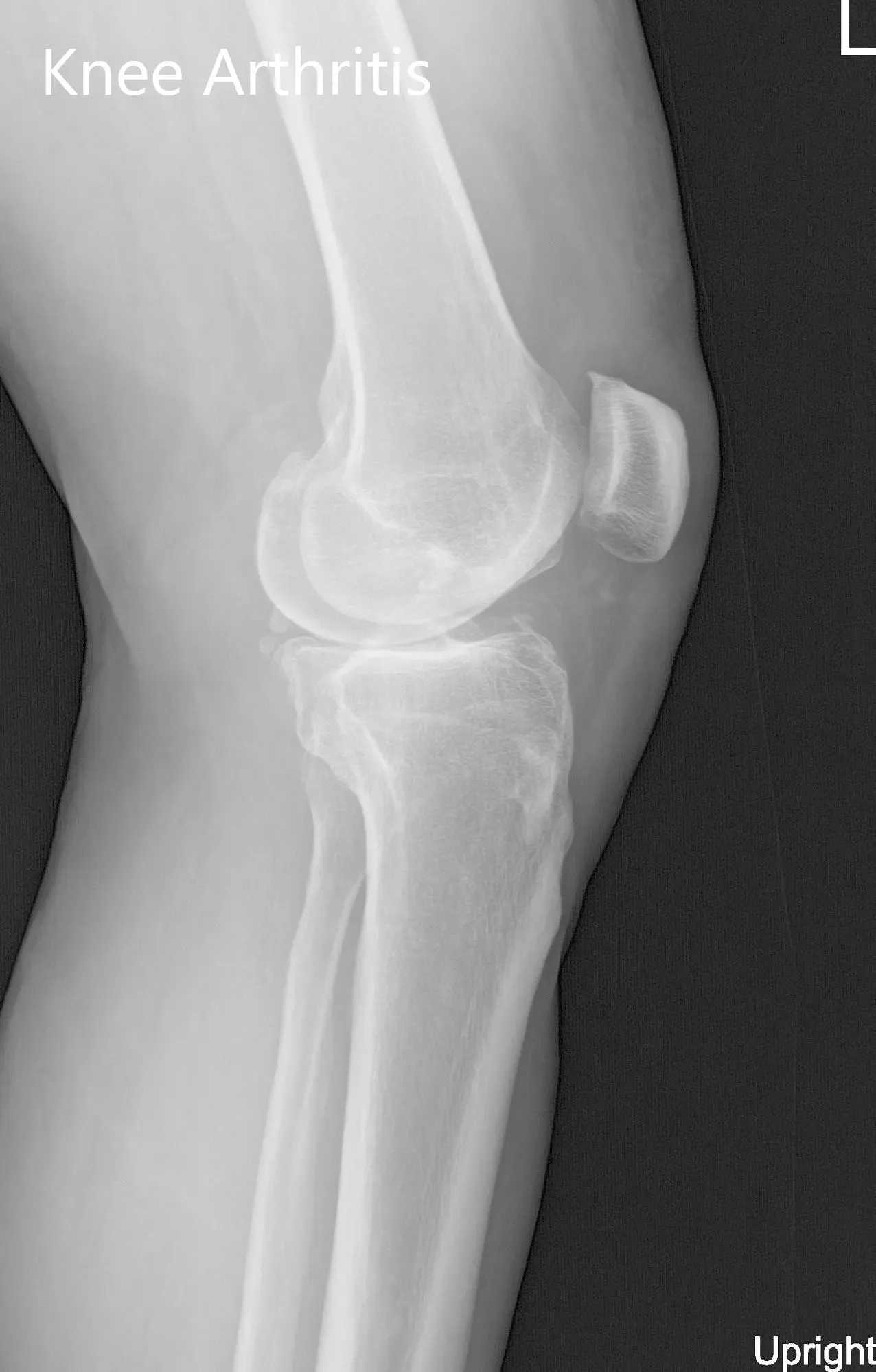
Radiografía preoperatoria de la rodilla izquierda que mostró vistas AP y laterales
El paciente se sometió a una tomografía computarizada preoperatoria para evaluar su biomecánica y anatomía y así ayudar en la cirugía de preservación ósea. Las imágenes se utilizaron para construir implantes e instrumentos personalizados específicos para cada paciente. Se utilizan bloques de corte impresos en 3D únicos para preservar el máximo hueso. Los planes preoperatorios se elaboran utilizando imágenes 3D para asegurar una alineación correcta y evitar la desadaptación de implantes, algo común en los implantes tradicionales.
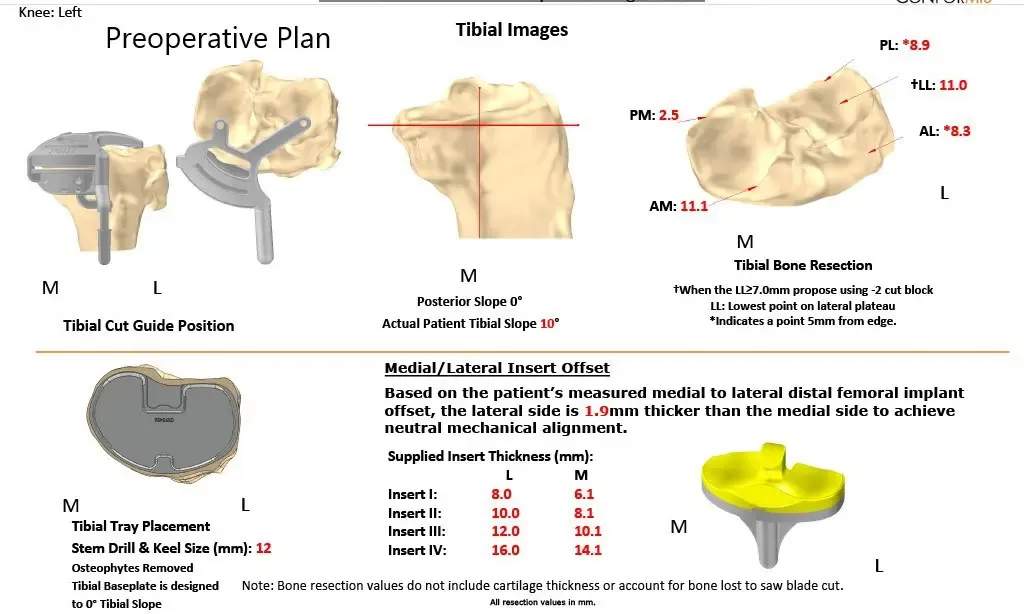
Plan quirúrgico completo de Ortopedia específico para paciente para un reemplazo personalizado de rodilla izquierda en una mujer de 70 años.
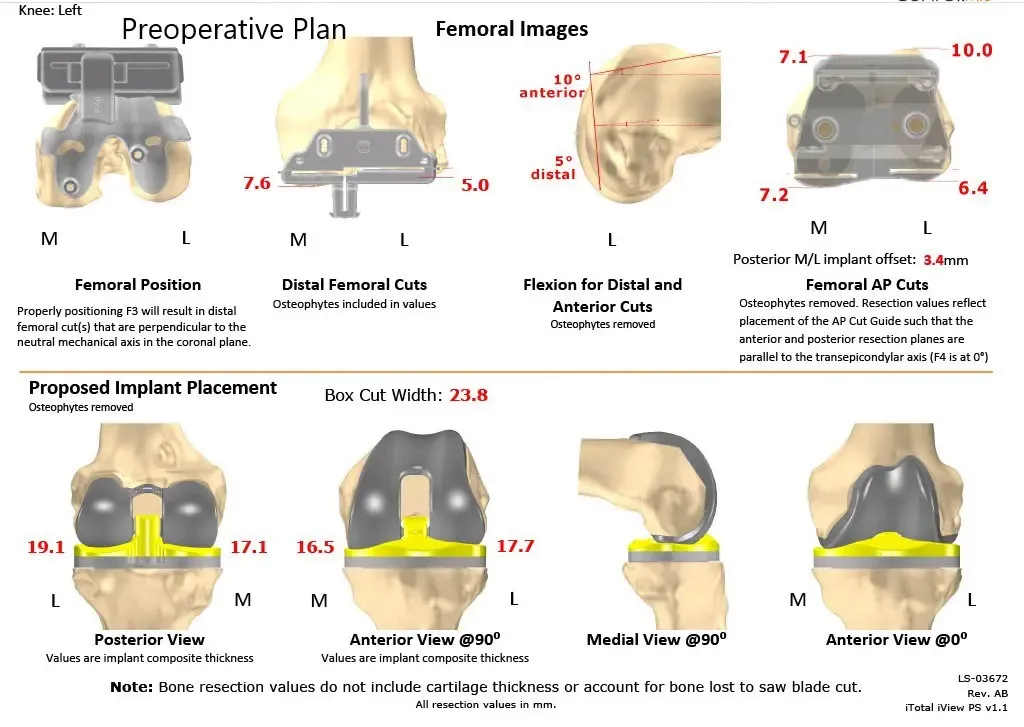
Plan quirúrgico completo de Orthopedics específico para paciente para un reemplazo personalizado de rodilla izquierda en una mujer de 70 años (escaneo 2)
Informe operativo:
Implante – Fémur personalizado con tibia y rótula personalizadas con inserto de polietileno de 8 mm.
El paciente fue llevado al quirófano tras obtener el consentimiento informado y firmar el lugar quirúrgico correcto. Los riesgos, beneficios y alternativas se discutieron extensamente con el paciente antes del procedimiento. La anestesia la obtuvo el anestesiólogo. Se colocó un torniquete sobre el muslo izquierdo y se preparó y colocó la extremidad inferior izquierda de la manera habitual y estéril.
Se utilizó una incisión recta para la artrotomía. Se incisionaron la piel y los tejidos subcutáneos. A continuación, se realizó una artrotomía parapatela medial. La guía para la resección tibial se colocó en posición tras la exposición de la tibia, y se realizó la resección tibial y se revisó. La atención se dirigía entonces al fémur y el corte distal se realizaba mediante una plantilla. 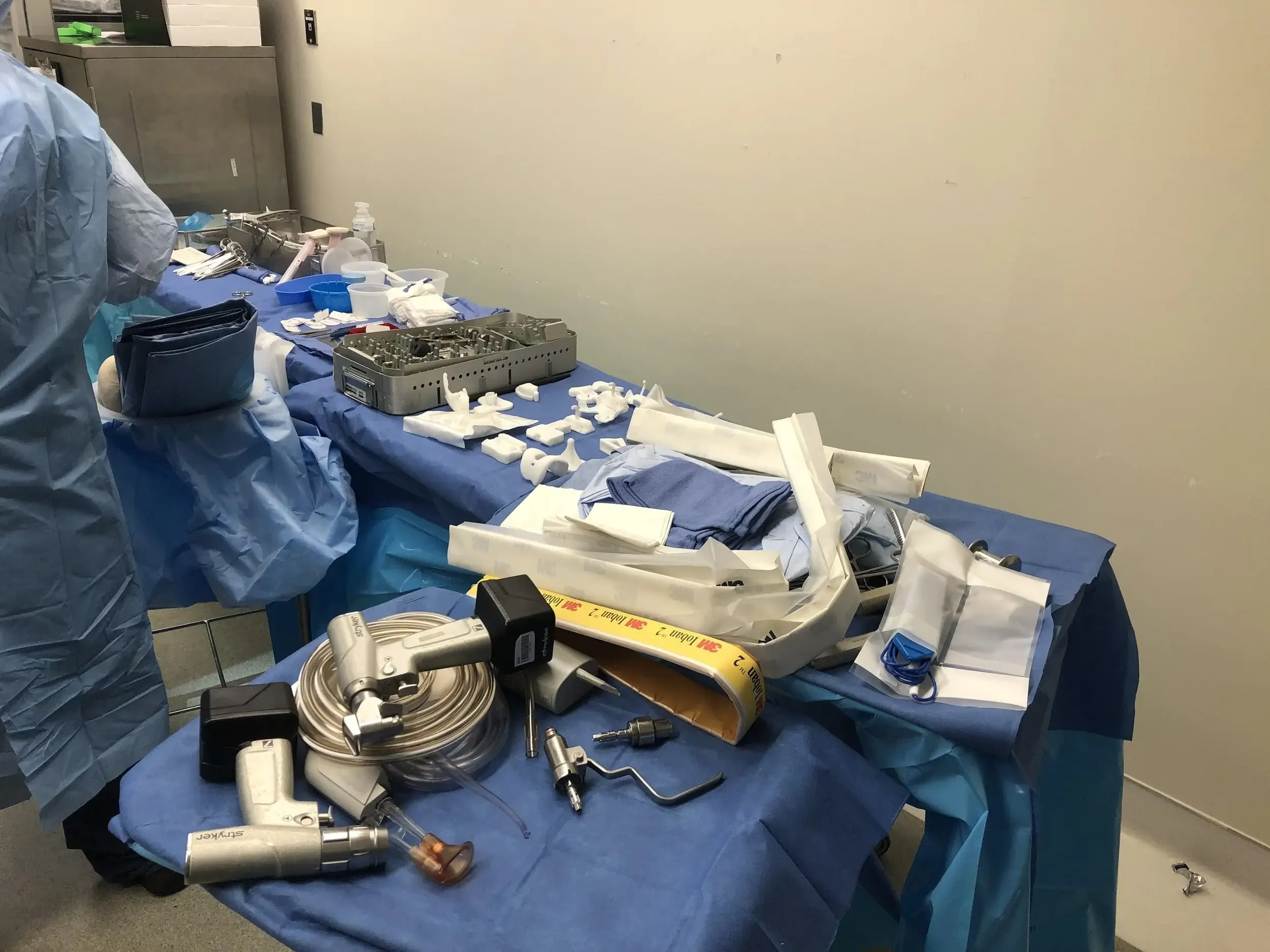
Instrumentos personalizados
Instrumentos personalizados
Los cortes biselados anteroposteriores se realizaron entonces utilizando las guías de corte correspondientes. A continuación, se realizó el corte de muesca. Los separadores laminares se usaron media y lateralmente, y el resto del menisco y el cruciado se dividieron después.
Luego se preparó la tibia. Se realizó un balanceo de brechas que resultó perfecto.
Entonces la atención se centró en la rótula. Luego se resecó la rótula y se hicieron agujeros en la rótula. Luego se colocó la rótula de prueba en su lugar. Luego se colocó el fémur de prueba en su posición seguido de la tibia de prueba.
Poly fue colocado en posición. La rodilla se probó entonces en un rango completo de movimiento. La estabilidad rotuliana era excelente. A continuación, se obtuvo el rango completo de la rodilla.
A continuación, se retiraron los componentes de la prueba. El fémur estaba cementado en su posición. Luego se retiró el exceso de cemento. La tibia estaba cementada en su posición. Luego se retiró el exceso de cemento. Poly fue colocado en posición. La rodilla se redujo y se mantuvo en extensión total con un bulto bajo el tobillo.
La rótula se fijó entonces en su posición. El exceso de cemento se retiraba y se sujetaba con una pinza rotuliana. La abrazadera se retiraba después de endurecer el cemento. Se administró un lavado exhaustivo.
Se le administró la inyección. La artrotomía parapatela medial se cerró y el resto de la herida se cerró en capas. Luego se aplicó un apósito estéril sobre la herida. El torniquete fue bajado y el paciente fue trasladado a la unidad de cuidados postoperatorios en estado estable.
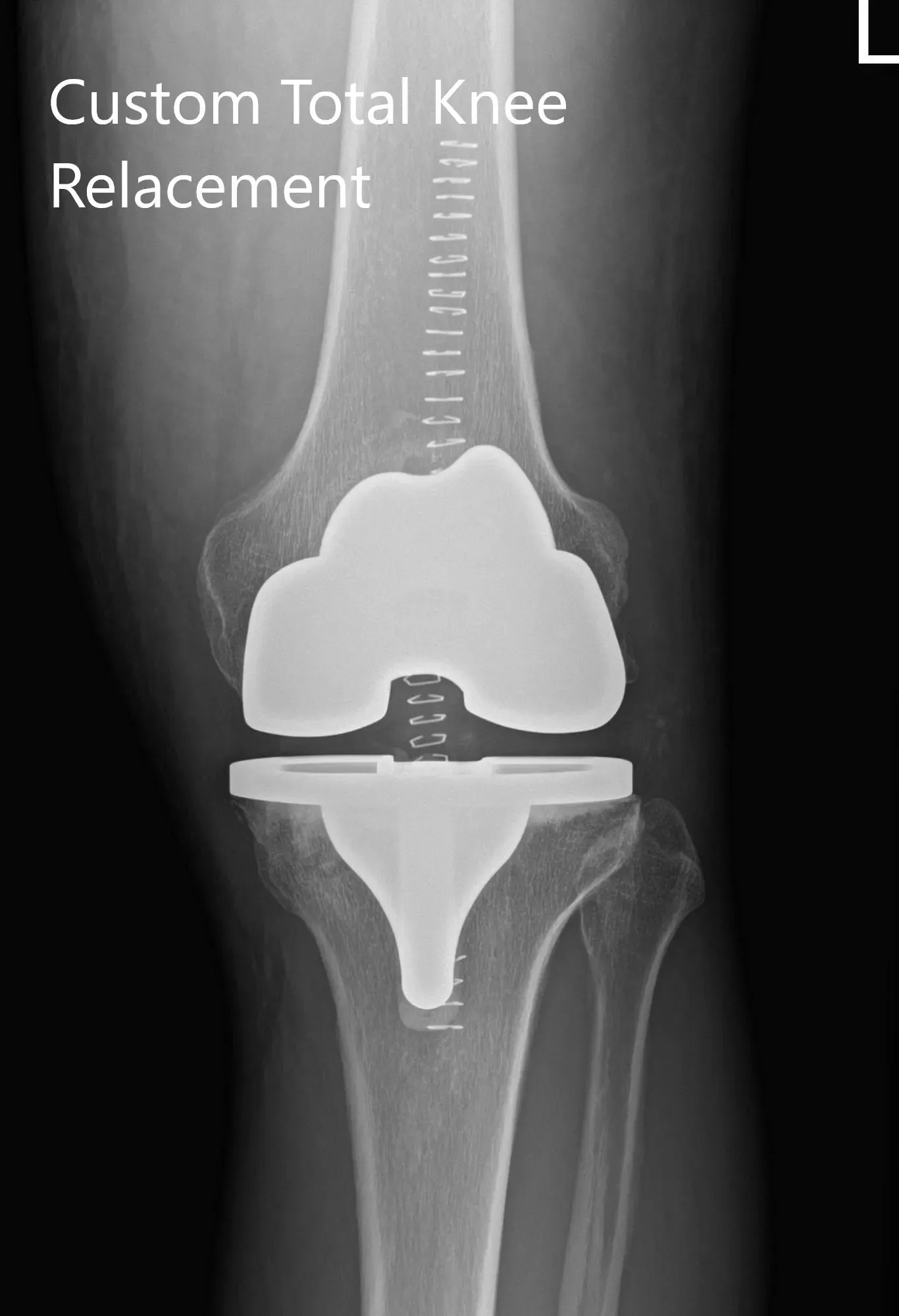
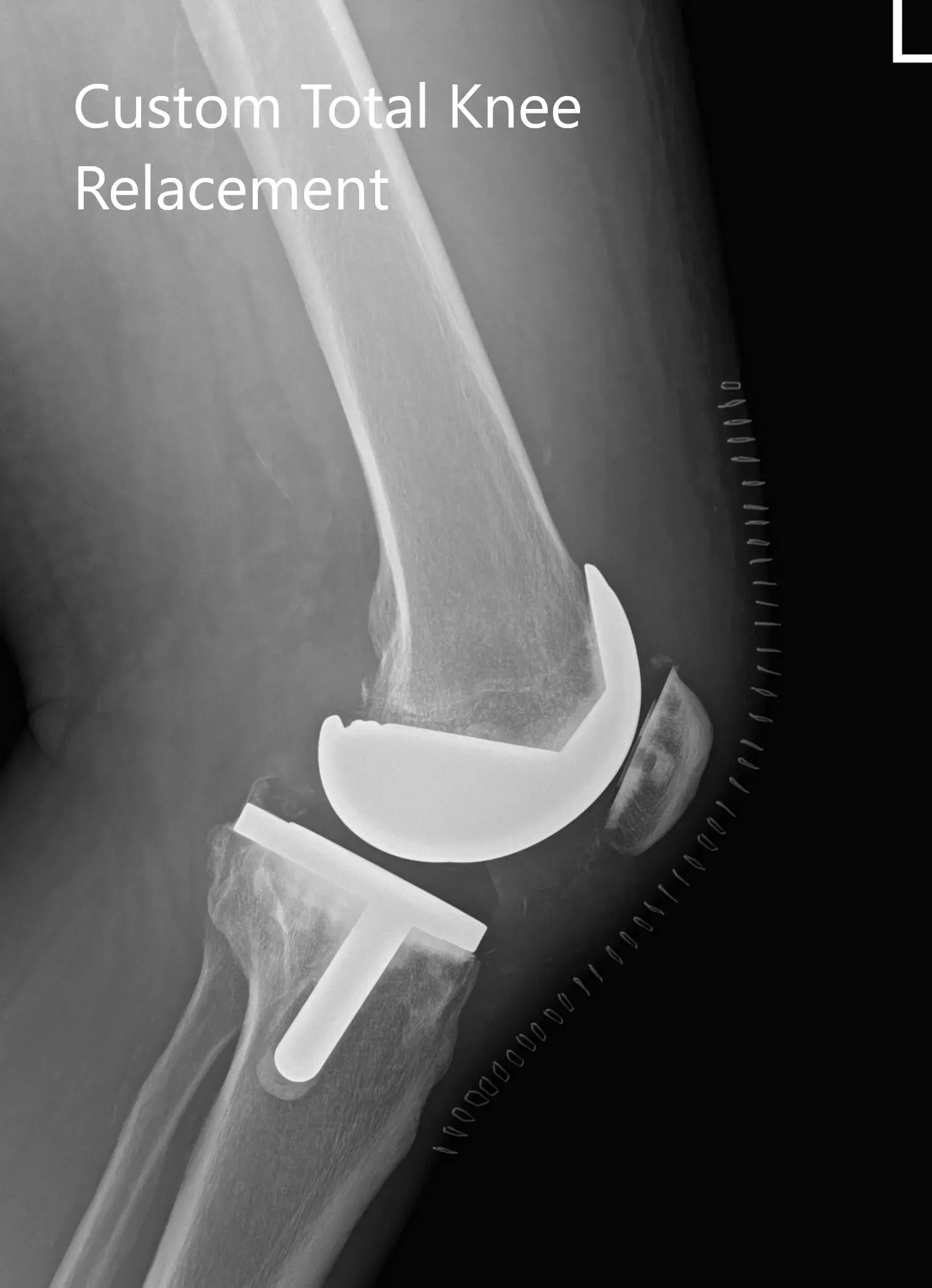
Radiografía preoperatoria de la rodilla izquierda que mostró visión AP y lateral.
La paciente tuvo una recuperación postoperatoria poco destacada. Ella pudo caminar con apoyo el mismo día. Las suturas inspeccionadas en visitas posteriores estaban limpias, secas e intactas. Se retiraron las suturas cuando la herida sanó. Comenzó a tomar aspirina 326 BID para la profilaxis de trombosis venosa profunda (TVP). En visitas posteriores, su puntuación de dolor en la rodilla izquierda fue de 0/10 y un dolor reducido en la rodilla derecha secundario a la descarga de descarga.
El paciente estaba entusiasmado con el éxito de la cirugía. Pudo volver a las actividades que disfrutaba. Estaba feliz de poder sacar a sus nietos a pasear y jugar con ellos sin el temor al dolor y la rigidez.

