Un hombre de 81 años se presentó en nuestra consulta con quejas de dolor en la rodilla derecha. Hace 6 años afirmó que el dolor tiene un inicio gradual e insidioso. Le diagnosticaron osteoartritis y probó el tratamiento conservador. Dijo que el dolor estaba en gran parte controlado, pero que recientemente había reaparecido en el último año.
Sus modalidades de tratamiento anteriores incluían fisioterapia e inyecciones de rodilla (cortisona e hialurónica). Dijo que el alivio de las inyecciones de cortisona al principio duró entre 4 y 6 semanas, pero que las últimas solo duraron una semana.
La localización del dolor era difusa en la rodilla derecha y de intensidad moderada (6/10). El dolor era especialmente peor en actividades que implicaban agacharse, arrodillarse, girar o caminar. Describió incomodidad y rigidez tras estar sentado mucho tiempo. No podía lavar la ropa ni siquiera caminar hasta el supermercado cercano a comprar la compra.
El paciente trabajó anteriormente en una galería de arte y tenía un gran interés por esculpir madera. Expresó su insatisfacción por no poder dedicarse a su afición y por no poder realizar sus actividades diarias. Uno de sus amigos se sometió recientemente a una cirugía de reemplazo articular con excelente inquietud. Motivado por su resultado exitoso, le interesaba saber si era candidato a una prótesis de rodilla.
El paciente era no fumador, abstemio y sin alergias a drogas conocidas. Estaba soltero y vivía con su hija, que trabajaba como profesora. Su historial médico incluía dislipidemia e hipertensión, ambas bien controladas con medicamentos (hidroclorotiazida 25 mg y Lipitor 20 mgz). Hace 4 años se sometió a una artroscopia del hombro derecho.
Su examen físico reveló una leve deformidad del género varo. El paso era firme y coordinado. Hubo un derrame leve en las rodillas bilaterales sin ningún aumento local de fiebre ni eritema. La sensibilidad de la línea articular medial y lateral fue positiva en el lado derecho.
El rango activo de movimiento iba de 5 grados de extensión a 95 grados de flexión. La flexión pasiva era posible hasta los 110 grados, pero era dolorosa. Las pruebas de esfuerzo para detectar inestabilidad y laxitud fueron negativas. Su examen de la articulación bilateral de la cadera, el tobillo y la rodilla izquierda fue normal. No había déficit neurológico distal.
Se realizaron estudios de imagen que revelaron osteoartritis tricompartimental de la rodilla derecha con afectación severa del compartimento medial. Teniendo en cuenta la condición y las necesidades del paciente, se consideró candidato para un reemplazo total de rodilla con implantes personalizados. Otras opciones de tratamiento, incluidos métodos no quirúrgicos, se discutieron en detalle con él. Aceptó hacerse una prótesis personalizada de rodilla derecha.
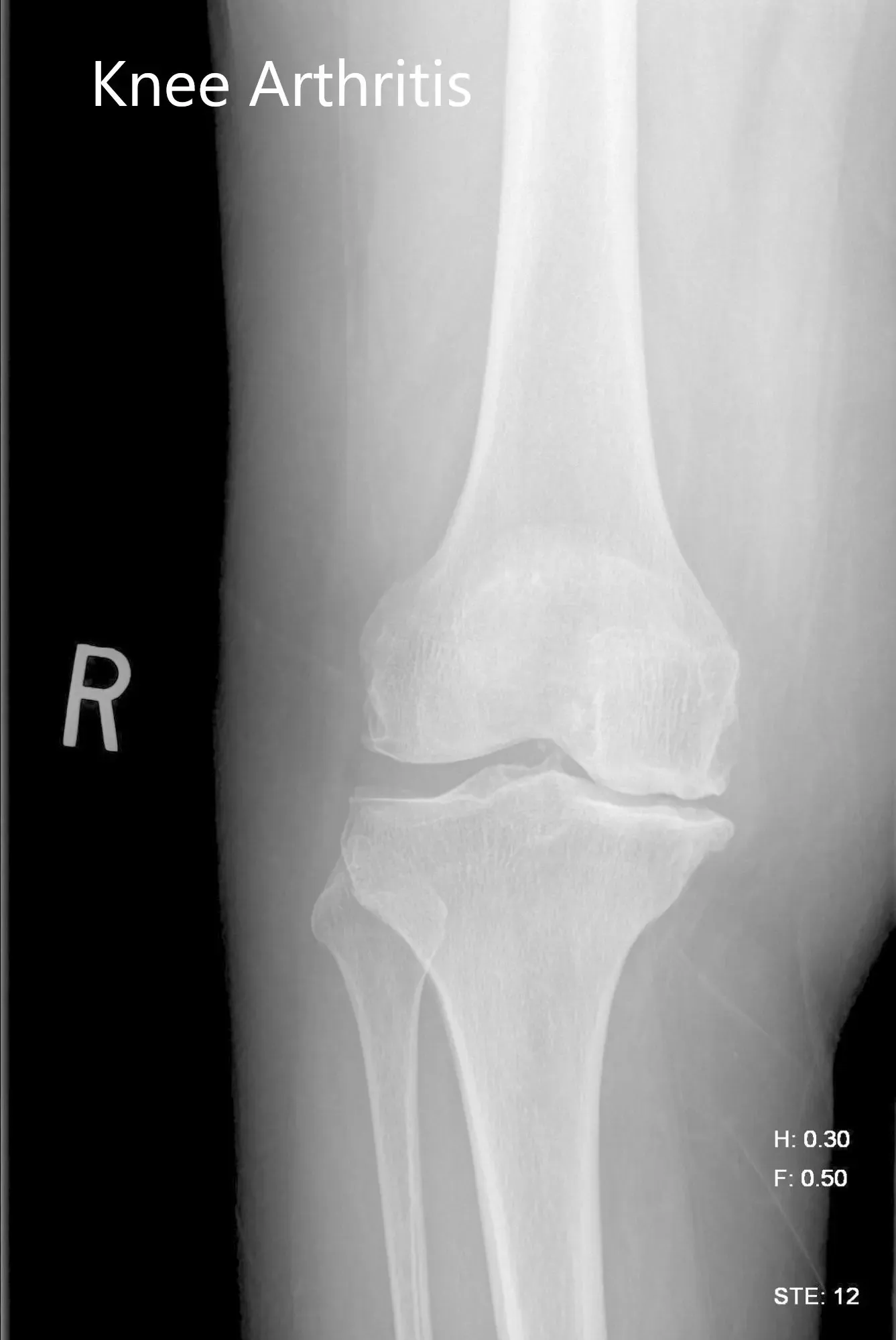

Imagen de rayos X preoperatorios de la rodilla derecha mostrando vistas AP y laterales
Se realizó un TAC adicional de la rodilla derecha antes de la cirugía. La información se utilizó para crear un modelo 3D de la anatomía de la rodilla del paciente. A continuación, se construyeron implantes únicos específicos para cada paciente utilizando la información de anatomía y biomecánica. Se imprimieron en 3D plantillas y instrumentos desechables personalizados para coincidir con la anatomía natural de la rodilla de los pacientes. Se creó un plan preoperatorio personalizado para cortes óseos precisos y biomecánica.

Plan quirúrgico completo de Ortopedia específico para paciente para una artroplastia personalizada de rodilla derecha en un hombre de 83 años.

Plan quirúrgico completo de ortopedia específica para paciente para una artroplastia personalizada de rodilla derecha en un hombre de 83 años (ecografía 2)
OPERACIÓN: Artroplastia total de rodilla derecha usando componente femoral personalizado con una bandeja tibial personalizada con polietileno de 6 mm y rótula de 32 mm x 6 mm.
DESCRIPCIÓN DEL PROCEDIMIENTO: El paciente fue llevado al quirófano tras obtener el consentimiento informado, firmando el lugar quirúrgico correcto. Los riesgos, beneficios y alternativas se discutieron extensamente con el paciente antes del procedimiento. El paciente fue llevado al quirófano. El anestesiólogo obtuvo anestesia.
Después, el paciente fue colocado y preparado definitivamente, y la rodilla derecha fue colocada de la manera quirúrgica habitual. Se realizó un tiempo muerto. El torniquete se elevó tras la exsanguinación del miembro. Se utilizó una incisión recta para la artrotomía. Se incisionaron la piel y los tejidos subcutáneos. A continuación, se realizó una artrotomía parapatela medial.
El fémur estaba expuesto y la tibia también. A continuación, se colocó la guía de corte tibial y se realizó el corte tibial. Se comprobó la alineación. Entonces la atención se centró en el fémur. Luego se cortó el fémur distal, seguido de los cortes biselados anterior y posterior, así como los cortes anterior y posterior, además del corte adicional. A continuación, se realizó el corte de muesca. Se utilizaron separadores de lámina tanto en la medial como en la lateral, y luego se realizó un equilibrio de espacios.
Entonces la atención se centró en la tibia. A continuación se preparó la tibia. A continuación, se colocó la tibia de prueba en su lugar. A continuación, el fémur de prueba se colocó en su posición. A continuación, se colocó el polígrafo de prueba en su sitio. Luego se preparó la rótula. Se hicieron los agujeros en la rótula y luego se colocó la rótula de prueba en su lugar.
Durante el proceso de equilibrio, se retiraron osteófitos en el lado medial de la tibia.
La rodilla fue puesta a prueba mediante todo un rango de movimiento. El seguimiento de la rótula fue excelente. Se obtuvo el rango completo de la rodilla durante la operación. Luego se eliminaron los componentes de la prueba. Se le administró la inyección. Se daba a través del lavado.
El fémur estaba cementado en su posición. Se retiró el exceso de cemento. La tibia se cementó en su posición, se retiró el exceso de cemento. Luego se colocó el poliureno en su sitio. Luego se redujo la rodilla. La rótula se cementó en su posición y luego se retiró el exceso de cemento. La rodilla se mantuvo entonces en plena extensión con un bulto bajo el tobillo. La abrazadera rotuliana se retiró después de que el cemento se endureciera. El aricept se utilizaba para el riego.
La artrotomía parapatela medial se cerró con Vicryl y Stratafix. Se cerraron incisiones cutáneas con O Vicryl, 2-0 Vicryl y la piel se cerró con grapas. Luego se aplicó un apósito estéril sobre la herida. El paciente fue trasladado entonces a la unidad de cuidados postoperatorios en estado estable.


Radiografía postoperatoria de la rodilla derecha que muestra vistas AP y laterales
El dolor se controló bien con Percocet y paracetamol. Le empezaron a tomar aspirina 325 mg para la profilaxis de trombosis venosa profunda (TVP). Él caminaba el mismo día del procedimiento con apoyo. Además, le recomendaron fisioterapia y una máquina de movimiento pasivo continuo para algo de rigidez que se quejó tras el procedimiento.
Las grapas se retiraron sin incidentes. En su revisión de 3 meses tras la cirugía , no tenía dolor en la rodilla derecha. Le aconsejaron suspender la aspirina. Pudo volver con éxito a sus actividades diarias habituales. El paciente quedó muy satisfecho con el resultado y sigue según sea necesario.

