Una mujer de 74 años se presentó en nuestra consulta con quejas de dolor bilateral en la ingle durante los últimos cuatro años. Negó cualquier trauma o caída previa y no recordaba el inicio exacto del dolor. El dolor fue avanzando gradualmente con un inicio insidioso.
El dolor se describió como agudo a sordo en ambas ingles (izquierda >derecha). Hubo radiación en la rodilla medial y en los glúteos posteriores. La intensidad del dolor era moderada, lo que sería muy intenso durante la actividad.
Describió un agravamiento del dolor con actividades como caminar prolongadamente, subir y bajar escaleras, agacharse, agacharse y levantarse de una silla.
Ella comentó que su madre también sufría artritis bilateral de rodilla y cadera, al igual que su hermana. Era una no fumadora y bebedora social. No había antecedentes de disarticulaciones inflamatorias ni de dolores articulares múltiples.
Los pacientes previamente probaron el manejo conservador en forma de inyecciones de cortisona en la cadera, almohadillas de calor y fisioterapia, sin un alivio significativo. Su tolerancia al caminar se limitaba a un bloqueo secundario al dolor. Utilizaba un bastón como dispositivo de ayuda para caminar.
Era profesora jubilada y, antes de que comenzara el dolor, mantenía un estilo de vida activo. Le encantaba viajar al aire libre y fotografiar las calles, un hobby que ya no podía dedicar. Estaba desanimada por su menor movilidad.
Negó cualquier alergia conocida a los medicamentos. Su historial médico anterior dio positivo en migrañas, enfermedad por reflujo gastroesofágico, dislipidemia e hipertensión. Sus medicamentos actuales incluían topiramato, simvastatina, pantoprazol y vasotec. Todas sus condiciones médicas estaban bien controladas con medicación.
En el examen físico, caminaba con un paso antiálgico. Ambos hombros, espinas ilíacas, rótula y maléolo medial estaban al mismo nivel. No hubo exageraciones sobre la lordosis lumbar. No hubo atrofia en los glúteos ni en los músculos de los muslos.
En el examen supino, ambas espinas ilíacas anterosuperiores estaban al mismo nivel. No había plenitud en el triángulo de Scarpa. Había sensibilidad en la línea articular anterior bilateral. No había ganglios linfáticos inguinales agrandados. No hubo engrosamiento ni ensanchamiento del trocánter.
El rango de movimiento de ambas caderas estaba restringido en la abducción y la rotación interna debido al dolor. No existía una deformidad fija en el plano coronal, sagital o axial. Los trocánteres bilaterales estaban al mismo nivel y no hubo discrepancia en la longitud de las piernas.
El examen de las rodillas y tobillos bilaterales fue normal. No hubo déficit neurológico distal y los pulsos bilaterales en las extremidades eran palpables y comparables. El examen de potencia y sensorial de ambas extremidades inferiores no fue nada destacable.
Los estudios de imagen revelaron osteoartritis bilateral severa de las caderas con quistes subcondrales, esclerosis y osteófitos. Teniendo en cuenta el dolor de cadera que limita el estilo de vida, le recomendaron una prótesis total bilateral. Ella aceptó seguir adelante con el procedimiento.
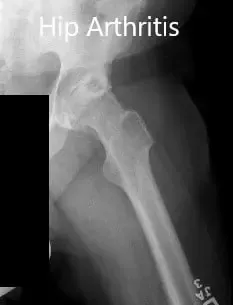

Radiografía preoperatoria que muestra las vistas laterales de la pata de rana de la articulación derecha e izquierda de la cadera.
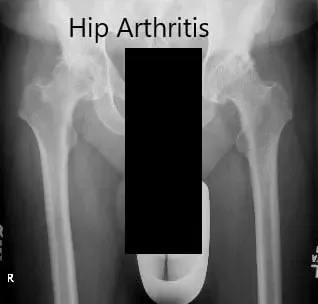
Radiografía preoperatoria que muestra la vista AP de la pelvis con ambas caderas.
OPERACIÓN: Artroplastia total bilateral de cadera.
IMPLANTES UTILIZADOS: Carcasa bilateral de 54 mm con tornillo de 6,5 mm, 25 mm con polietileno de 36 grados con tallo de 127 grados tamaño 5 con cabeza femoral, 36 mm más 0.
DESCRIPCIÓN DEL PROCEDIMIENTO: El paciente fue llevado al quirófano. Tras obtener el consentimiento informado y firmar el lugar quirúrgico correcto. Los riesgos, beneficios y alternativas se discutieron extensamente con el paciente y la familia antes del procedimiento. La cadera izquierda dolía más, y se decidió hacer primero la cadera izquierda.
El paciente fue llevado al quirófano y el anestesiador le realizó la anestesia. El paciente se colocó definitivamente con la cadera izquierda hacia arriba, y la cadera izquierda fue colocada y preparada de la manera habitual y estéril. Para la artrotomía se utilizó una incisión curva centrada sobre el trocánter mayor. Se incisionaron la piel y los tejidos subcutáneos.
La fascia se dividió entonces. Las estructuras posteriores de tejido blando fueron luego retiradas y colocadas para su reparación futura. La cadera estaba dislocada. Se midió la menor distancia entre el centro del trocánter, en comparación con la planificación preoperatoria, y además, se utilizó el centro de la cabeza y la punta del trocánter con los hallazgos preoperatorios.
A continuación, se realizó una resección de cuello. Luego se retiró la cabeza. Entonces la atención se centró en el acetábulo. El resto del labrum fue entonces retirado. El acetábulo se escariaba secuencialmente y la concha final se posicionaba en la abducción y eversión correctas.
El tornillo se utilizó para fijaciones adicionales. Luego se usaba un poliuretano sobre la concha y la atención se dirigía al fémur. Se extrajo el resto del tejido bajo el trocánter mayor. El fémur se rompió secuencialmente.
El último broche quedó en su posición. El muñón y la cabeza se colocaban entonces sobre el broche. Se medía de nuevo la distancia menor del trocánter. A continuación, se midió la distancia por encima de la punta del trocánter mayor y se comprobó que era precisa.
Luego se redujo la cadera y se probó a través del rango fisiológico de movimiento, y se comprobó que la cadera era estable en todo el rango fisiológico.
Luego se dislocó la cadera. Luego se retiraron los componentes de la prueba. Los componentes finales se colocaron entonces en su posición. Luego se reubicó la cadera. Se le dio un lavado exhaustivo. La inyección se administró para controlar el dolor postoperatorio.
Los agujeros de perforación se hicieron en el trocánter mayor, y las estructuras posteriores de tejidos blandos se clavaron al trocánter mayor a través de túneles transóseos.
La fascia se cerró, los tejidos subcutáneos se cerraron, los tejidos subcutáneos se cerraron y la piel se cerró con grapas. Se aplicó un vendaje estéril sobre la herida.
Luego se giraba al paciente hacia el otro lado, y la cadera derecha se colocaba y preparaba de la manera habitual y estéril. El reemplazo de cadera derecha se realizó de forma similar. El paciente fue trasladado entonces a la unidad de cuidados postoperatorios en estado estable.
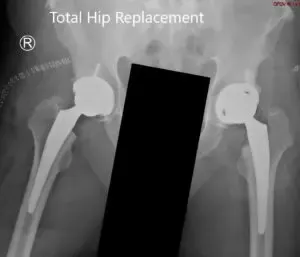
Radiografía postoperatoria que muestra la vista AP de la pelvis con ambas caderas.
Después de la operación, el dolor se manejó bien con medicación y le recomendaron precauciones para la cadera. Se inició la aspirina 325 mg de BID para la profilaxis de trombosis venosa profunda. Se impartió formación en la marcha y educación sobre la prevención de caídas al paciente.
Se inició fisioterapia para fortalecer los músculos y aumentar la flexibilidad. Las suturas se retiraron sin incidentes. Dos meses después de la operación pudo caminar sin apoyo y no reportó ningún dolor.
Las precauciones para la cadera se fueron retirando poco a poco. Había vuelto a su rutina y disfrutaba caminando sin ninguna incomodidad ni limitación. Ella sigue cuando es necesario.
Aviso legal – El nombre, edad, sexo, fechas y eventos del paciente han sido modificados o modificados para proteger su privacidad.

