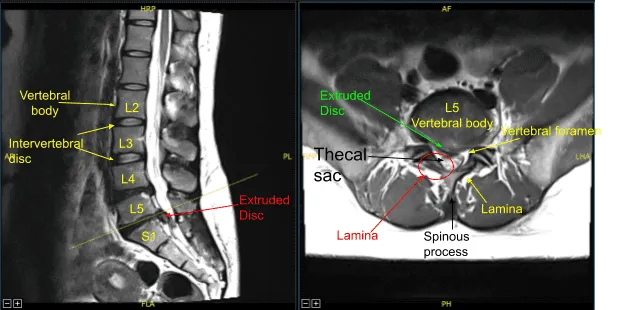
El paciente presentó signos y síntomas de debilidad en la extremidad inferior derecha con una hernia discal intervertebral muy grande en L5-S1 en la resonancia magnética que causó una compresión severa del saco tecal y de la raíz nerviosa S1 del lado derecho. Debido al déficit neurológico y al dolor intenso, se recomendó la cirugía para descomprimir la columna lumbar.
Se explicaron los riesgos, beneficios, alternativas y posibles complicaciones. Todas las preguntas fueron respondidas hasta que no se plantearon más problemas y el paciente proporcionó un consentimiento informado por escrito que se incluyó en la historia.
El paciente fue llevado al quirófano. Se realizó un tiempo muerto. Se indujo anestesia general. El paciente fue intubado por el Servicio de Anestesia.
Se colocaron electrodos de monitorización respiratoria y cardíaca. Se colocaron electrodos de neuromonitorización para potenciales evocados somatosensoriales y EMG, y se obtuvieron señales basales.
El paciente recibió antibióticos profilácticos intravenosos preoperatorios. El paciente estaba situado boca abajo sobre un cuerpo Wilson. Todos los puntos de presión estaban cuidadosamente acolchados. La zona lumbar se limpió con clorhexidina y se esterilizó con solución de DuraPrep.
Las cortinas estériles se colocaron de la manera habitual. La unidad C-arm estaba cubierta de forma estéril. El microscopio operatorio se equilibró y se colocó de forma estéril, y la cirugía se realizó utilizando instrumentos microquirúrgicos y técnicas de visualización, realizando microdisección para descompresión.
Se utilizó una aguja espinal calibre 22 para localizar el nivel L5-S1. Se utilizó un corral de marcación para delimitar la línea media. Se demarcó una incisión vertical de 18 mm adyacente al proceso espinoso en el lado derecho. Se infundió lidocaína al 1% con epinefrina.
La piel se abrió con un bisturí #15. La hemostasia se obtuvo con Bovie. Se utilizó Bovie para dividir bruscamente la fascia. Se usaban dilatadores secuenciales para acoplar un separador tubular de 16 mm de diámetro x 4 cm que se fijaba rígidamente al armazón de la cama.
El microscopio quirúrgico fue llevado al campo para la microdisección utilizando instrumentos y técnicas microquirúrgicas durante el resto del procedimiento. Se usaron rongeurs de bovie, monopolar e hipofisario para resecar los superyacentes
tejido blando sobre la lámina L5 derecha.
Se utilizó un taladro eléctrico de alta velocidad con irrigación estéril para realizar laminotomía L5 derecha, exponiendo el ligamento flavo, que se desprendió rostral de la lámina ventral con una cureta angulada y se reflejó caudalmente, y luego se resecó de forma fragmentada con rongeurs de Kerrison de 2 y 3 mm que dejaron al descubierto la duramadre intacta.
La raíz nerviosa derecha S1 parecía extendida bajo presión e inflamada. Había una hernia discal evidente en la axila entre el saco tecal y la raíz nerviosa S1 derecha.
Se utilizó microdisección de Penfield para explorar el espacio epidural ventral y luego se empleó un retractor de raíz nerviosa para retraer la raíz nerviosa S1. Se utilizaron varios ganchos nerviosos para resecar la hernia discal que se extirpó con rongeurs microhipofisarios.
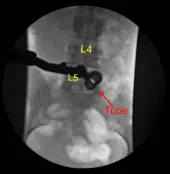
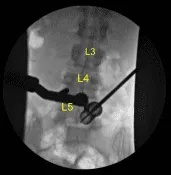
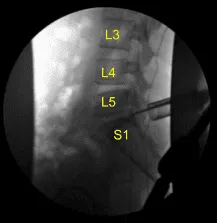
Se recogieron los fragmentos de disco herniado y se enviaron a patología para su análisis. Se identificó un defecto anular y se amplió con un bisturí #15 con bayoneta con cuchilla. La neurolisis se realizó con microinstrumentos de la raíz nerviosa S1, permitiendo una retracción suficiente para eliminar completamente los múltiples fragmentos herniados de disco hasta que, circunferencialmente, la raíz nerviosa S1 quedó completamente descomprimida, así como el saco tecal ventral. Esto se confirmó con ganchos nerviosos, microinstrumentos de Penfield y fluoroscopia.
Se confirmó la hemostasia con electrocautería bipolar y matriz hemostática de Surgiflo. La herida estaba completamente irrigada. Se dejaron 40 mg de esteroide Depo-Medrol en el espacio epidural. Se retiró el separador tubular. De nuevo, el trastorno bipolar se utilizó para realizar hemostasia en el músculo mientras se retiraba el separador tubular.
El microscopio fue entonces sacado del campo. La herida se cerró en capas, incluyendo suturas 2-0 de Vicryl para la fascia. A continuación, se infundió anestésico local de acción prolongada Exparel en los tejidos blandos.
La capa subdérmica se cerró con suturas 2-0 de Vicryl y la piel se reaproximaba con un Monocryl subcuticular en curso 4-0, que se limpió, secó de forma estéril y se vendó con apósito Prineo Dermabond, seguido de Telfa y Tegaderm.
El paciente fue colocado boca arriba en el carrito, extubado sin incidentes y trasladado a la sala de recuperación en estado estable. Al final del caso, todos los conteos de esponjas, agujas y instrumentos estaban correctos. El paciente toleró bien el procedimiento.
El paciente hizo un seguimiento una semana después de la cirugía y dijo que había observado mejoras con. El paciente continuó haciendo seguimiento como paciente ambulatorio durante 4, 6 y 8 semanas después de la cirugía
Aviso legal – El nombre, edad, sexo, fechas y eventos del paciente han sido modificados o modificados para proteger su privacidad.

