La paciente es una mujer de 40 años que fue atendida en la consulta con quejas de dolor que irradiaba a ambas extremidades superiores, con debilidad, hormigueo y entumecimiento. Sus hallazgos de examen físico e imagen fueron consistentes con estenosis del canal cervical. Había probado un tratamiento no quirúrgico que no ha funcionado. Hablamos sobre las opciones de tratamiento y acordamos el manejo quirúrgico. Se obtuvo el consentimiento informado.
El paciente fue llevado al quirófano donde se le indujo anestesia general. El paciente fue colocado en la mesa Jackson. El mástil se extendió mediante el uso de rollos en la parte superior de la espalda. Sus hombros estaban pegados a la mesa para permitir la fluoroscopia de la parte baja de la columna cervical. Se estableció la neuromonitorización. La zona estaba acordonada, preparada y colocada de forma aséptica de la manera habitual. Se administró antibiótico preoperatorio. Se pidió un tiempo muerto.
Se planificó un acercamiento transversal derecho. El nivel se comprobó mediante fluoroscopia lateral. Se realizó una incisión transversal a lo largo del pliegue del cuello en el lado derecho. Se logró la hemostasia y se alcanzó el platisma. Se realizó una disección supraplatismática. El ornitorrissa se cortó en la línea de la incisión.
Se realizó una disección supraplatismática para permitir la movilidad de la incisión. Se realizó una disección profunda entre los músculos de la correa y el esternocleidomastoideo. Se alcanzó la columna vertebral anterior. Se usó hemostat para comprobar el nivel y se encontró en C5-C6.
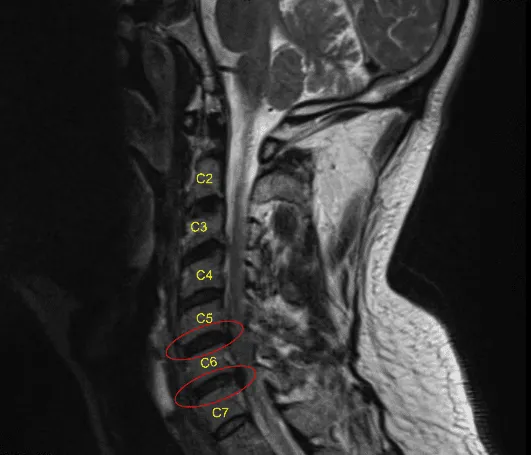
Se realizó una disección adicional tanto distal como proximal para abrir la zona. Se utilizó una aguja en el espacio del disco para confirmar el nivel y se encontró que era C5-C6 y se guardó. El disco estaba marcado y el disco distal también marcado en C6-C7. El longus colis se elevaba a ambos lados de C5, C6 y C7 para exponer tanto el cuerpo como el disco.
Se usaron separadores Skyline. El pasador de Caspar se pasó a C7 y C6 para distraer a C6-C7. La discectomía de C6-C7 se realizó usando curette y Kerrison. Se realizó una foraminotomía exhaustiva de la C7 bilateral con el uso de los punzones Kerrison número 1 y 2.
También se extirpó el PLL y se extirparon osteófitos posteriores usando Kerrison #1 y #2. Una vez realizada la discectomía, se nivelaron las placas terminales. Se utilizaba un separador vertebral para comprobar el aplanamiento de la superficie. Se utilizó una plantilla para el reemplazo del disco y se planeó un disco de 19 mm x 15 mm x 6 mm. El disco se insertó en el espacio del disco y se comprobó con el brazo en C, y se comprobó que era satisfactorio.
Se retiró el soporte del disco. Ahora, el pasador Caspar C7 fue retirado e insertado en C5. La distracción de C5-C6 se realizó utilizando el distractor de Caspar. La discectomía se realizó usando curette y Kerrison #1 mm y 2 mm. Se extirpó la LLP y se extirparon los osteófitos. Se realizó una foraminotomía exhaustiva de la C6 bilateral con el uso de los puñetazos Kerrison número 1 y 2.
El espacio del disco fue ampliado y se planificó un disco de 6 mm x 17 mm x 15 mm. El disco se abría, se insertaba en el espacio del disco y se comprobaba satisfactorio en la vista AP y lateral del brazo C mediante fluoroscopia. Al encontrarlo en una posición satisfactoria, se retiraron los pasadores de Caspar.
La herida fue completamente lavada. Se inyectó una espuma surgida mezclada con 40 mg de Depo-Medrol en la herida para permitir la hemostasis. El cierre se hizo en capas usando Vicryl 2-0 para platisma, puntada subcuticular y Monocryl 5-0. Se aplicó Steri-Strip sobre la herida. El paciente fue extubado y trasladado a recuperación en estado estable.
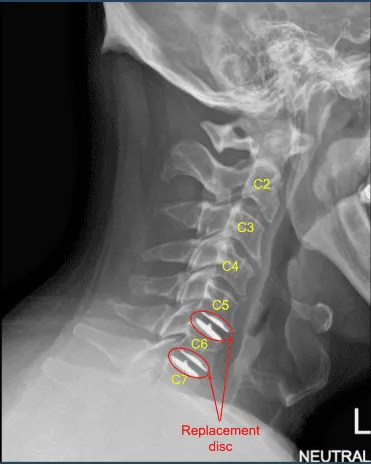
El paciente fue seguido regularmente a las 2, 6, 12 semanas y luego a los 6 y 12 meses. Se recuperó completamente y tuvo un alivio total de los síntomas.
Aviso legal – El nombre, edad, sexo, fechas y eventos del paciente han sido modificados o modificados para proteger su privacidad.

