El paciente acudió a nuestra clínica con signos y síntomas de estenosis lumbar. Tras el fallido del tratamiento no quirúrgico, se recomendó la cirugía para descomprimir la columna lumbar. Se le explicaron los riesgos, beneficios, alternativas y posibles complicaciones de la cirugía.
Todas sus preguntas fueron respondidas y proporcionaron un consentimiento informado por escrito que se incluyó en la historia. Su pareja estuvo presente para el consentimiento informado y sus preguntas también fueron respondidas.
El paciente fue llevado al quirófano. Su identidad fue verificada. Se realizó un tiempo muerto quirúrgico. Se indujo anestesia general. Fueron intubados por el Servicio de Anestesia. Se colocaron electrodos de monitorización respiratoria y cardíaca.
Se colocaron electrodos de neuromonitorización para potenciales evocados somatosensoriales y EMG, y se obtuvieron señales basales. Recibieron antibióticos profilácticos intravenosos preoperatorios. Estaban posicionados boca abajo sobre un chasis Wilson. Todos los puntos de presión estaban acolchados.
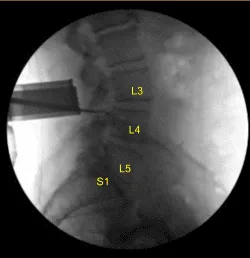
La zona lumbar se preparó con una máquina de cortar el pelo eléctrica y se limpió con clorhexidina. Se utilizaron aguja espinal y fluoroscopia para localizar el nivel L3-4. La piel fue esterilizada con una solución de DuraPrep. Las cortinas estériles se colocaron de la manera habitual. La unidad C-arm se colocó de forma estéril para su localización.
La incisión en la línea media se realizó con bisturí #15 tras infiltrarse con lidocaína al 1% y epinefrina. La hemostasia se obtuvo mediante electrocauterización bipolar. Se utilizó bovie y monopolar para llevar la incisión hacia abajo a través de los tejidos subcutáneos, dividiendo bruscamente la fascia y realizando una disección subperiostal de la lámina L3 y cefálica L4. Se colocó un elevador Woodson bajo la lámina L3.
Se utilizó una unidad C-arm para confirmar el nivel. Se utilizaron rongeurs Bovie y Leksell para resecar el proceso espinoso. Se utilizó un taladro eléctrico de alta velocidad bajo riego estéril continuo para realizar laminectomía L3 y laminectomía parcial L4.
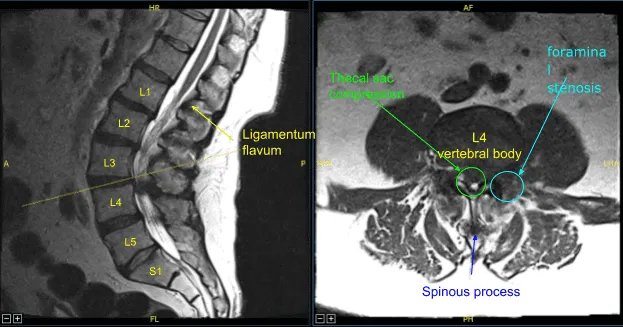
El ligamento flavo estaba expuesto y se observó que estaba significativamente hipertrofiado. Se observaron cambios artríticos extensos y osteofitos en esta parte de la columna. Se usaron rongeurs de Kerrison para resecar el ligamento flavum, dejando al descubierto la duramadre.
La descompresión se continuó lateralmente hasta que el saco tecal se descomprimió completamente. Mientras descomprimía el hueco lateral con rongeurs de Kerrison y exploraba el hueco lateral con instrumentos de Penfield, se observó una cantidad muy pequeña de fluido transparente. No se determinó si esto era secundario a un quiste sinovial observado en la resonancia magnética preoperatoria o a una fuga de líquido cefalorraquídeo.
Se mantuvo el saco de turgor de la caliza. Se inspeccionó la duramadre y, en el aspecto anterolateral, se observó una pequeña posible mancha arácnida. Aunque no se vio líquido cefalorraquídeo saliendo de esto, se colocó un punto Nurolon 4-0, un trozo de grasa y, al final del procedimiento, pegamento de fibrina DuraSeal.
Se realizaron maniobras de Valsalva y, de nuevo, no produjo fuga de líquido cefalorraquídeo. Durante todo el procedimiento se obtuvo hemostasia con matriz hemostática de Surgiflo, cera ósea y trastorno bipolar. Las raíces nerviosas bilaterales L3 fueron completamente neurolizadas con la técnica de Metzenbaum-Penfield.
Descompresión confirmada con elevadores Woodson. La herida fue irrigada abundantemente y, una vez considerada la descompresión, se realizó el cierre con una reaproximación estanca de la fascia con 0 suturas de Vicryl.
Se infundió anestesia local de acción prolongada en los tejidos blandos de Exparel con anestesia local. La capa subdérmica se cerró con suturas 2-0 Vicryl y la piel se reaproximaba con un nylon 3-0 en corriente, luego se limpiaba y secaba de forma estéril, y se vendaba con Xeroform, Telfa y Tegaderm.
El paciente fue luego puesto boca arriba en el carro, extubado sin incidentes y trasladado a la sala de recuperación en estado estable. Al final del caso, todos los conteos de esponjas, agujas y instrumentos eran correctos. El paciente toleró bien el procedimiento.
El paciente hizo un seguimiento dos semanas después de la cirugía en nuestra consulta ambulatoria. El paciente afirmó haber experimentado mejorías en el dolor de espalda y mostrar pocos o ningún signo de estenosis lumbar.
Aviso legal – El nombre, edad, sexo, fechas y eventos del paciente han sido modificados o modificados para proteger su privacidad.

