Un paciente de 70 años estuvo en nuestra consulta, con quejas de dolor que irradiaba a la pierna derecha durante los últimos 2 meses. El dolor era extremadamente intenso, descrito como 8 en una escala de 0 a 10. El paciente describe el dolor como punzante. El dolor era intermitente y sí altera el sueño. El dolor estaba asociado a la radiación y la cojera.
El dolor no se asoció a hinchazón, hematomas, hormigueo, entumecimiento, debilidad, anormalidad intestinal o vesiga, que cedieron. El problema no ha cambiado desde que empezó. El paciente tiene antecedentes quirúrgicos previos de reparación del meniscal derecho y liberación del túnel carpiano derecho. El paciente tiene antecedentes médicos de sarcoidosis, hipertensión y colesterol alto.
El paciente estaba tomando actualmente Motrin para el dolor, lisinopril y metoprolol para la hipertensión y pravastatina para la hiperlipidemia. El paciente no fumaba. El paciente sí tenía alergias. La paciente trabajaba como profesora de música, pero describe una dificultad creciente para llevar a cabo sus actividades diarias y su trabajo debido al dolor.
En el examen general, el paciente estaba tranquilo, consciente, cooperativo y bien orientado hacia el tiempo, el lugar y la persona. Al examinar la columna lumbar, el paciente mostró sensibilidad palpable sobre la musculatura paraspinal derecha. No había sensibilidad sobre los procesos espinosos ni evidencia de crepitación en el rangeo. El rango de movimiento de la columna estaba limitado debido a la incomodidad.
La prueba de elevación de pierna recta dio positivo. No hubo sensibilidad en la palpación sobre la bursa trocantérica y la cadera. No hubo hinchazón de tejidos blandos ni equimosis. El paciente tiene todo el rango de movimiento de las caderas. Las caderas están estables en el examen.
La intensidad fue de 5/5 en las extremidades inferiores bilaterales y no hubo déficit neurovascular distal. No hay eritema, calor ni lesiones cutáneas presentes. El examen de las extremidades superiores bilaterales no reveló déficit neurovascular. El reflejo de Babinski era indeterminado bilateralmente, el signo de Hoffman era negativo y el de Lhermit negativo. La radiografía de la columna lumbar sugirió cambios degenerativos lumbares multinivel, retrolistesis leve L2-L3 y L3-L4. Hubo una anterolistesis leve L4-L5.

Vista AP de la columna vertebral de la LS de rayos X.
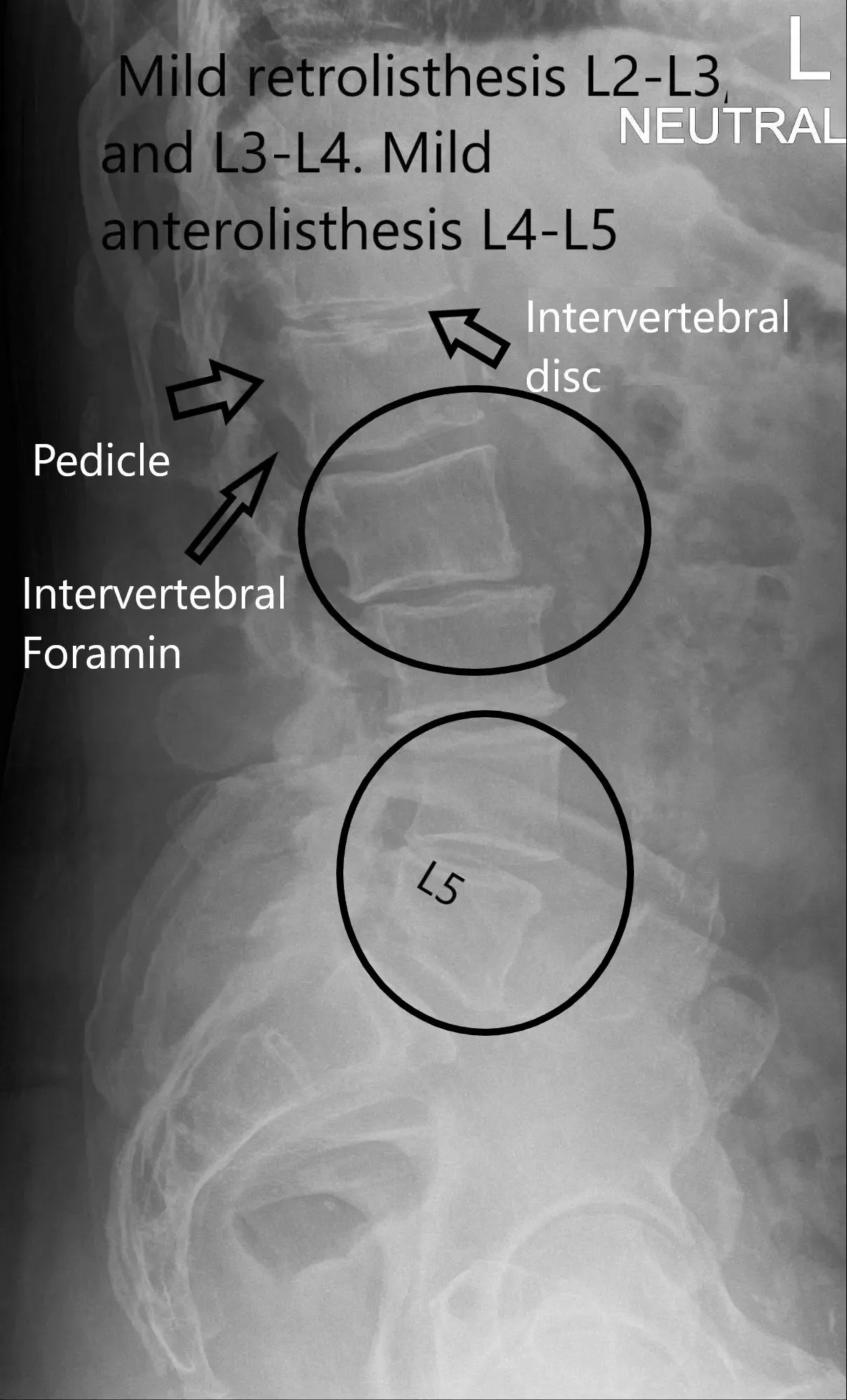
Rayos X Vista lateral de la columna vertebral del LS.
El paciente tenía radiculopatía de la L5 derecha, enfermedad degenerativa del disco y espondilolistesis L4-5 con escoliosis degenerativa. Opciones de tratamiento discutidas extensamente con el paciente. Se aconsejó al paciente que mantuviera precauciones junto con terapia de calor y hielo. Se solicitan opciones como el bloqueo selectivo del nervio lumbar que se discuta con el paciente y una resonancia magnética.
La resonancia sugirió levoscoliosis toracolumbar leve. Retrolistesis leve en L2-L3. Espondilosis y artrosis facetaria. Protrusión discal lateral izquierda lejana, pequeña en L2-L3, con contacto mínimo en el nervio L2 izquierdo. Protrusión moderada del disco paracentral derecho en L4-L5, que avanza ligeramente sobre la raíz nerviosa derecha de L5. Estenosis leve del canal central en L3-L4. Estenosis del canal central de leve a moderada en L4-L5.
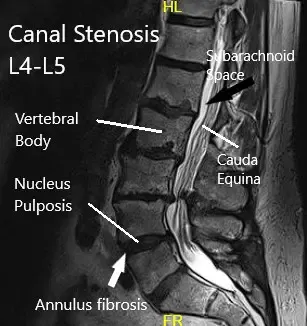
Resonancia magnética de la columna lumbar.
Se recetó fisioterapia y Medrol Dosepak. El Medrol Dosepak ayudó de forma transitoria. Se discutieron varias opciones de tratamiento y el paciente optó por un bloqueo de raíz nerviosa. Los riesgos y complicaciones incluyen lesiones temporales o permanentes en la raíz nerviosa, empeoramiento del dolor, embolización vascular del medicamento, efectos posteriores, entre otros. El paciente entendió y firmó su consentimiento informado.
La paciente fue llevada a la sala de procedimientos, donde fue tumbada boca abajo sobre la mesa de operaciones. La zona de interés estaba preparada y colocada de forma aséptica como de costumbre. Se introdujo un brazo en C y el portal de entrada se marcó con el brazo en C que cuadraba el espacio del disco LS-S1. Se utilizó anestesia local de xilocaína 1% 3 ml para infiltrarse en la zona de entrada.
Se introdujo una aguja espinal calibre #22 de 5 pulgadas tras la introducción del tiempo muerto junto con el acceso al brazo C. Una vez que la aguja tocó el hueso, se introdujo hacia abajo y se revisaron las imágenes finales en vistas AP y lateral, encontrándose en el lugar adecuado. Se produjo un neurograma derecho L5 de forma satisfactoria. La foto fue tomada y guardada.
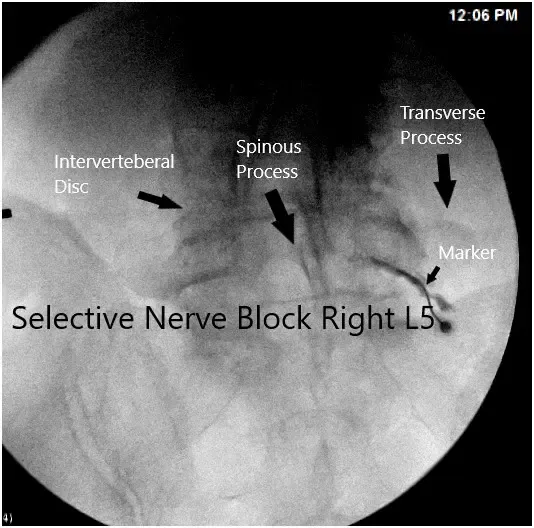
Imagen fluoroscópica intraoperatoria.
La zona fue infiltrada utilizando 0,5 cc de Marcaína al 1% y 40 mg de Kenalog. Se retiró la aguja y se le aplicó una tirita. El procedimiento transcurrió sin incidentes. El paciente fue trasladado a la unidad de recuperación en estado estable.
El paciente tuvo un alivio excelente tras el bloqueo nervioso. El alivio duró 3 meses. El paciente se repitió el procedimiento una vez más y desde entonces tuvo un excelente alivio durante el último año.
Aviso legal – El nombre, edad, sexo, fechas y eventos del paciente han sido modificados o modificados para proteger su privacidad.

