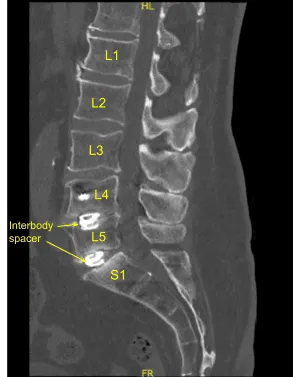
Este paciente se sometió previamente a una fusión intersomática lumbar mínimamente invasiva de L4 a S1. Estuvo bien y se recuperó, pero posteriormente desarrolló una recurrencia del dolor lumbar, recibió diversas inyecciones y tratamientos no quirúrgicos, incluyendo una fusión de la articulación sacroilíaca.
Sin embargo, el dolor de espalda solo empeoró. Las imágenes mostraron aflojamiento de tornillos pediculares bilaterales y signos de pseudartrosis. Se recomendó la cirugía para estabilizar la columna lumbar. Se les explicaron los riesgos, beneficios, alternativas y posibles complicaciones de la cirugía.
Todas sus preguntas fueron respondidas hasta que no se plantearon más cuestiones y proporcionaron un consentimiento informado por escrito que se incluyó en la historia.
El paciente fue llevado al quirófano. Su identidad fue verificada. Se realizó un tiempo muerto quirúrgico. Se indujo anestesia general. Fueron intubados por el Servicio de Anestesia. Se colocaron electrodos de monitorización respiratoria y cardíaca.
Se colocaron electrodos de neuromonitorización para potenciales evocados somatosensoriales y EMG. Recibieron antibióticos profilácticos intravenosos preoperatorios. También recibieron ácido tranexámico intravenoso. Estaban colocados boca abajo sobre un cuerpo Jackson Relton-Hall con todos los puntos de presión cuidadosamente acolchados.
La zona lumbar se preparó con una máquina eléctrica de cortar el pelo, se limpió con clorhexidina y se esterilizó con una solución de DuraPrep. Se demarcó una incisión en la línea media. Las cortinas estériles se colocaron de la manera habitual. Se infundió lidocaína al 2% con epinefrina a lo largo de la línea de la piel.
La piel se abrió con un bisturí #10. La hemostasia se obtuvo mediante electrocauterización bipolar. Se utilizaron el elevador monopolar Bovie y el elevador Cobb para realizar la disección subperióstea, exponiendo elementos posteriores de la columna desde L4 hasta el sacro, incluyendo la construcción previa de pedículos de tornillo y varilla de pedículo espinal desde L4 hasta S1. Se colocaron separadores autoretenibles. Las tapas de bloqueo se retiraron x6 veces en ambos lados. Se retiraron las barras. Se exploró la fusión y se demostró que era insuficiente.
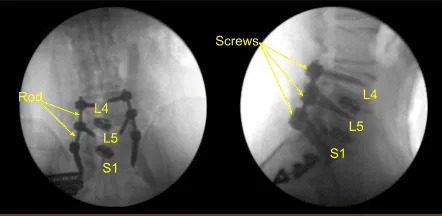
Se confirmó el aflojamiento de los tornillos sacros bilaterales y se retiraron. Colocamos el conjunto de neuronavegación y lo fijamos rígidamente a la cresta ilíaca posterior superior con dos pasadores de Schanz.
El paciente estaba cubierto de forma estéril. Se obtuvo un TAC y los datos se transfirieron al ordenador de neuronavegación. Se utilizaron técnicas de neuronavegación para reposicionar y reemplazar tornillos sacros bilaterales, que se aumentaban tanto en diámetro como en longitud hasta que se apretaban.
También sustituimos los tornillos pediculares izquierdos L4 y L5 de forma similar por un nuevo tornillo de oruga auxiliar decorticando con un taladro eléctrico de alta velocidad, canulando con localizador pedicular navegado, palpando para detectar brechas, midiendo la profundidad, subfilando 1 mm y colocando los tornillos pediculares sin dificultad.
Se realizaron tomografías computarizadas adicionales que mostraron la correcta posición de todo el hardware de los tornillos pediculares. Las señales de neuromonitorización se mantuvieron estables. A continuación, decorticamos bilateralmente los procesos transversales bilaterales y las articulaciones facetarias, incluyendo el ala sacro, desde L4 hasta S1, bilateralmente con un taladro eléctrico de alta velocidad para la artrodesis. La herida fue irrigada abundantemente.
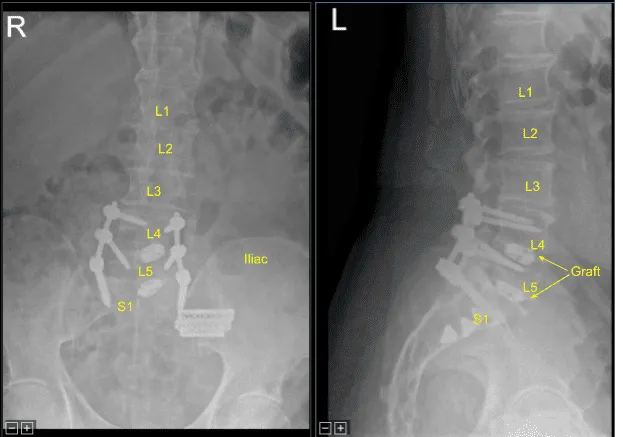
Se seleccionaron varillas de titanio precortadas, contorneadas y colocadas bilateralmente sobre los tulipanes desde L4 hasta S1, asegurándose con tapones de bloqueo que se apretaron finalmente con un dispositivo de par y antitorque. Se utilizaron AP y fluoroscopia lateral para confirmar el tamaño y la posición adecuados de las varillas.
A continuación, se mezcló autoinjerto morselado de procesos espinosos de L4 y L5, que fue fragmentado en el molino óseo, mezclado con masilla aloinjerto de matriz ósea desmineralizada así como con proteína morfogénica ósea. Aspiramos la médula ósea de la cresta ilíaca mediante una incisión separada creada para el pasador de Schanz con un aspirador de médula ósea. Esto también fue mixto.
Estos se empaquetaban en canaletas laterales y a lo largo de las articulaciones facetarias tras la decorticación de L4 a S1 para la artrodesis. La herida estaba completamente irrigada. La hemostasia se obtuvo mediante electrocauterización bipolar y cera ósea.
Se aplicó abundantemente polvo de vancomicina. El drenaje Hemovac de tamaño medio se excavó de forma subfascial y se fijó a la piel con sutura de nailon 3-0. Se colocaron suturas de Vicryl interrumpidas 0 de forma hermética para reaproximar la fascia.
Se inyectó anestésico local de acción prolongada Exparel en los músculos y luego se logró el cierre subdérmico con suturas 2-0 de Vicryl, y la piel se reacercó con Monocryl subcutáneo 4-0, se limpió, secó de forma estéril y se vendó con apósito Prineo Dermabond. Se aplicó un recipiente hemovac a la succión.
El paciente fue luego puesto boca arriba en el carro, extubado sin incidentes y trasladado a la sala de recuperación en estado estable. Al final del caso, todos los conteos de esponjas, agujas y instrumentos eran correctos. El paciente toleró bien el procedimiento.
El paciente hizo un seguimiento inicial 12 días después de la cirugía y luego continuó en nuestra consulta 4, 6, 8, semanas después de la operación. El paciente informó de mejoras en el dolor de espalda. Pudieron retomar sus actividades diarias.
Aviso legal – El nombre, edad, sexo, fechas y eventos del paciente han sido modificados o modificados para proteger su privacidad.

