La estenosis del canal lumbar se refiere al estrechamiento del canal espinal en la parte baja de la espalda (columna lumbar). Este estrechamiento reduce el espacio disponible para los nervios espinales, causando presión e irritación. Puede afectar uno o varios niveles de la columna y a menudo provoca dolor de espalda, dolor en las piernas, entumecimiento o debilidad.
¿Qué frecuencia tiene y quién la padece? (Epidemiología)
La estenosis del canal lumbar es uno de los problemas de columna más comunes en adultos mayores de 50 años. Normalmente se desarrolla por desgaste y deterioro de la columna vertebral causado por la edad. Hombres y mujeres se ven afectados por igual. Las personas con conductos estrechos congénitos (desde el nacimiento) tienen más probabilidades de desarrollar síntomas antes.
Por qué ocurre – Causas (Etiología y Fisiopatología)
La causa más común es la degeneración causada por el envejecimiento. Con el tiempo, los discos pierden agua y altura, los ligamentos se engrosan y las articulaciones se agrandan con la artritis. Estos cambios estrechan el conducto espinal y ejercen presión sobre las raíces nerviosas.
Otras causas incluyen:
- Hernia discal o discos abultados
- Espolones óseos (osteófitos) causados por artritis
- Engrosamiento del ligamento flavo (un ligamento espinal de soporte)
- Estenosis congénita (canal espinal estrecho al nacer)
- Traumatismos, fracturas o dislocaciones
- Inestabilidad postquirúrgica o degenerativa
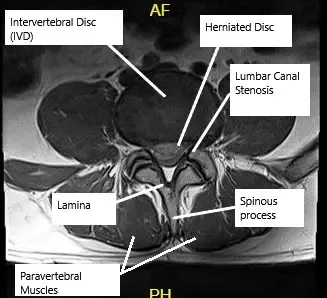
Resonancia magnética que muestra estenosis del canal lumbar
¿Cómo funciona normalmente una parte del cuerpo? (Anatomía relevante)
La columna lumbar consta de cinco vértebras unidas por discos intervertebrales y articulaciones facetarias. Estas estructuras permiten flexibilidad mientras protegen la médula espinal y los nervios. El conducto espinal alberga los nervios que se ramifican hacia las piernas. Cuando el conducto se estrecha, los nervios se comprimen, causando síntomas de dolor, entumecimiento o debilidad en la parte inferior del cuerpo.
Lo que puedes sentir – Síntomas (presentación clínica)
Los síntomas más frecuentes son:
- Dolor, hormigueo o entumecimiento en una o ambas piernas
- Debilidad o pesadez en las piernas, especialmente después de caminar o estar de pie
- Alivio al inclinarse hacia adelante o sentarse (conocido como el «cartel del carrito de la compra»)
- El dolor empeora al estar de pie o al bajar cuesta
- En casos graves, pérdida del control de la vejiga o del intestino (síndrome de la cauda equina, una emergencia quirúrgica)
¿Cómo encuentran el problema los médicos? (Diagnóstico e imagen)
El diagnóstico comienza con una historia clínica detallada y un examen físico. Tu médico revisará la fuerza, la sensibilidad y los reflejos de las piernas.
Las pruebas de imagen pueden incluir:
- Radiografías: Muestra la alineación y los espolones óseos.
- Resonancia magnética: Revela compresión de tejidos blandos y nervios.
- TAC: Proporciona una estructura ósea detallada, útil si no se puede realizar una resonancia magnética.
Clasificación
La estenosis lumbar puede clasificarse según la ubicación y extensión:
- Estenosis central: Estrechamiento en medio del canal espinal, comprimiendo múltiples nervios.
- Estenosis del receso lateral: La compresión de los nervios a medida que se ramifican.
- Estenosis foraminal: Estrechamiento donde los nervios salen de la columna.
También puede describirse como de nivel único o multinivel según el número de segmentos afectados.
Otros problemas que pueden parecer similares (diagnóstico diferencial)
Las condiciones que pueden imitar la estenosis del canal lumbar incluyen:
- Hernia de disco
- Neuropatía periférica (enfermedad nerviosa)
- Claudicación vascular (mala circulación sanguínea a las piernas)
- Artritis de cadera o rodilla
- Tumores o infecciones espinales
Opciones de tratamiento
Cuidados no quirúrgicos
La mayoría de los pacientes responden bien al tratamiento conservador:
- Medicamentos: Antiinflamatorios y analgésicos.
- Fisioterapia: Fortalece los músculos del core y la espalda, mejorando la flexibilidad y la postura.
- Modificación de actividad: Evitar estar mucho tiempo de pie o levantar pesos pesados.
- Inyecciones epidurales de esteroides: Reduce la inflamación y alivia la presión nerviosa.
- Cambios en el estilo de vida: Control de peso, ejercicio y dejar de fumar.
Atención quirúrgica
Se considera la cirugía cuando los síntomas persisten a pesar del tratamiento conservador o si los déficits neurológicos empeoran.
Los procedimientos quirúrgicos más comunes incluyen:
- Laminectomía: Extracción de la parte posterior de la vértebra (lámina) para crear espacio para los nervios.
- Laminotomía: Extirpación parcial de la lámina para descompresión dirigida.
- Foraminotomía: Ensanchamiento de las aberturas (forámenes) por donde salen los nervios.
- Laminoplastia: Abrir la lámina para agrandar el conducto mientras se preserva el hueso.
- Cirugía de fusión: Se utiliza cuando hay inestabilidad espinal, combinando la descompresión con varillas, tornillos e injertos óseos para estabilizar la columna.
Se pueden emplear técnicas mínimamente invasivas para reducir el tiempo de recuperación y el daño tisular.
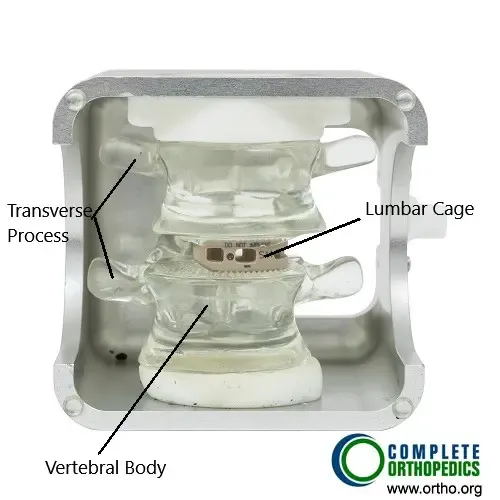
Jaula de fusión intersomática lombar transforaminal atraumática
La imagen muestra una fusión lumbar realizada con técnica transforaminal. La fusión se ve facilitada por la jaula ósea, que está llena de injerto óseo. La fusión del segmento alivia los síntomas de estenosis del conducto lumbar.
Recuperación y qué esperar después del tratamiento
- Tratamiento no quirúrgico: Muchos pacientes mejoran en un plazo de 6 a 12 semanas.
- Después de la cirugía: La estancia hospitalaria suele durar entre 1 y 3 días. Se recomienda caminar poco después de la cirugía.
La fisioterapia comienza en cuestión de semanas para recuperar la fuerza y la flexibilidad. La mayoría de los pacientes experimentan un alivio significativo del dolor y una mejor tolerancia al caminar.
Posibles riesgos o efectos secundarios (complicaciones)
Los riesgos potenciales incluyen:
- Infección o sangrado
- Lesión nerviosa o medular
- Dolor persistente o recurrencia
- Desgarro dural que causa fugas de líquido cefalorraquídeo
- Fallo de fusión o complicaciones de hardware
Una planificación cuidadosa y el cumplimiento de las instrucciones postquirúrgicas minimizan estos riesgos.
Perspectivas a largo plazo (pronóstico)
La mayoría de los pacientes logran un excelente alivio del dolor y una mejor función tras un tratamiento adecuado. La cirugía ofrece beneficios duraderos en más del 85% de los casos. La intervención temprana y la rehabilitación física mejoran los resultados a largo plazo.
Gastos de bolsillo
Medicare
Código CPT 63047 – Laminectomía lumbar (descompresión): 271,76 $
Código CPT 63030 – Laminotomía (descompresión parcial): $225,06
Código CPT 22612 – Fusión lumbar posterior: 382,85 $
Código CPT 22630 – Fusión Intercéntrica (PLIF/TLIF): $387.42
Código CPT 22842 – Instrumentación (varillas, tornillos, placas – 3–6 segmentos): $185.26
Bajo Medicare, el 80% del coste aprobado de estos procedimientos quirúrgicos está cubierto una vez que se cumple la franquicia anual. El paciente suele ser responsable del 20% restante. Los planes de seguro complementarios, como Medigap, AARP o Blue Cross Blue Shield, suelen pagar este saldo del 20%, lo que significa que los pacientes a menudo no tienen gastos de bolsillo para cirugías de columna aprobadas por Medicare. Estas pólizas complementarias se coordinan directamente con Medicare para proporcionar cobertura completa para procedimientos como descompresión, fusión e instrumentación.
Si tienes un seguro secundario, como un Plan Basado en el Empleador, TRICARE o cobertura de la Administración de Salud de Veteranos (VHA), este sirve como pagador secundario tras la tramitación de Medicare la reclamación. Una vez que se cumpla tu franquicia, estos planes pueden cubrir el coseguro o el saldo restante. Las franquicias de las pólizas secundarias suelen oscilar entre 100 y 300 dólares, dependiendo de tu plan y de si la cirugía se realiza dentro de la red.
Compensación por Trabajadores
Si tu estenosis del canal lumbar se desarrolló como resultado de una lesión laboral o una tensión repetitiva, la Compensación Laboral cubrirá todos los gastos quirúrgicos y hospitalarios relacionados con procedimientos de descompresión y fusión. Esto incluye el coste de los implantes, la anestesia y la atención postoperatoria, lo que te deja sin gastos de bolsillo bajo una reclamación aceptada de Compensación Laboral.
Seguro sin culpa
Si tu estenosis lumbar fue causada o agravada por un accidente de tráfico, el Seguro Sin Culpa cubrirá completamente todos los costes diagnósticos, quirúrgicos y de rehabilitación relacionados. El único gasto potencial de tu bolsillo sería una pequeña franquicia basada en los términos específicos de tu póliza.
Ejemplo
George, un paciente de 68 años, se sometió a laminectomía lumbar (CPT 63047) y fusión intersomática posterior (CPT 22630) para aliviar un dolor intenso en la espalda y las piernas causado por la estenosis del canal lumbar. Sus costes estimados de bolsillo de Medicare eran de 271,76 dólares y 387,42 dólares. Como George tenía seguro suplementario a través de Medigap, el 20% que Medicare no cubría se pagaba en su totalidad, dejándole sin gastos de bolsillo para su cirugía.
Preguntas más frecuentes (FAQ)
Q. ¿Qué causa la estenosis del canal lumbar?
Un. La causa más común es la degeneración relacionada con la edad, que provoca engrosamiento de ligamentos, espolones óseos y protrusión de discos, estrechando el canal espinal.
Q. ¿En qué se diferencia la estenosis del canal lumbar de una hernia discal?
Un. Una hernia de disco es un problema de un solo nivel causado por la rotura del disco, mientras que la estenosis suele implicar varios niveles con estrechamiento de todo el canal.
Q. ¿Puede el ejercicio ayudar con la estenosis del canal lumbar?
R. Sí. Los estiramientos y ejercicios para fortalecer el core pueden aliviar los síntomas y mejorar la postura. La fisioterapia también puede enseñar el movimiento adecuado para reducir la tensión.
Q. ¿Cuándo es necesaria la cirugía?
R. Se necesita cirugía si el dolor persiste más allá de las 6–12 semanas a pesar de la terapia o si desarrollas debilidad, entumecimiento o problemas de vejiga e intestinos.
Resumen y conclusiones
La estenosis del canal lumbar es una causa común de dolor en la zona lumbar y en las piernas debido al estrechamiento del canal espinal. La mayoría de los pacientes mejoran con medicación, fisioterapia y cambios en el estilo de vida. La cirugía ofrece un alivio fiable para compresión nerviosa persistente o severa. El tratamiento temprano, la rehabilitación activa y los hábitos saludables proporcionan una mejora a largo plazo y una movilidad restaurada.
Perspectiva clínica y hallazgos recientes
Un estudio reciente comparó la laminoplastia bilateral con la fusión intersomócrata lumbar posterior (PLIF) en pacientes mayores de 60 años que sufren estenosis del conducto lumbar multinivel. Realizado durante dos años, el estudio evaluó a 51 pacientes (26 laminoplastia, 25 PLIF) y encontró que la laminoplastia bilateral logró resultados neurológicos y de alivio del dolor similares, ofreciendo varias ventajas clave.
La laminoplastia resultó en tiempos operatorios significativamente más cortos (1,8 vs. 3,2 horas), menor pérdida de sangre (102 ml vs. 318 ml) y sin necesidad de transfusión en comparación con el PLIF, que tuvo una tasa de transfusión del 52%. Ambos grupos experimentaron mejoras sustanciales en el dolor y la función, pero el grupo de laminoplastia reportó mejores puntuaciones de discapacidad a largo plazo en el Índice de Discapacidad de Oswestry.
Los autores concluyeron que la laminoplastia bilateral es una alternativa segura y que preserva el movimiento a la fusión, especialmente adecuada para pacientes mayores con comorbilidades como hipertensión y diabetes, ofreciendo una descompresión eficaz con menor traumatismo quirúrgico y recuperación más rápida. (Estudio de la laminoplastia bilateral frente a la PLIF para estenosis del canal lumbar multinivel – Véase PubMed.)
¿Quién realiza este tratamiento? (Especialistas y equipo implicado)
El tratamiento es realizado por cirujanos ortopédicos de columna o neurocirujanos, apoyados por anestesiólogos, especialistas en rehabilitación y fisioterapeutas.
¿Cuándo acudir a un especialista?
Deberías acudir a un especialista en columna si tienes:
- Dolor persistente en la espalda o las piernas
- Dificultad para caminar largas distancias
- Hormigueo, entumecimiento o debilidad en las piernas
- Dolor que mejora al inclinarse hacia adelante
¿Cuándo acudir a urgencias?
Ve a urgencias inmediatamente si experimentas:
- Pérdida repentina del control de la vejiga o del intestino
- Debilidad o entumecimiento severo en las piernas
- Incapacidad para mantenerse en pie o caminar
¿Cómo es realmente la recuperación?
La mayoría de los pacientes reanudan gradualmente sus actividades normales en pocas semanas. La tolerancia al caminar mejora y el dolor disminuye con el tiempo. La fisioterapia regular mejora la flexibilidad y previene la recurrencia.
¿Qué ocurre si lo ignoras?
La estenosis lumbar no tratada puede provocar dolor crónico, debilidad progresiva o daño nervioso permanente. En casos graves, puede producirse parálisis o pérdida de control de la vejiga.
¿Cómo prevenirlo?
- Mantén una buena postura y alineación de la columna.
- Haz ejercicio regularmente, especialmente para fortalecer el core.
- Evita fumar y perder peso.
- Practica técnicas seguras de levantamiento para proteger tu espalda.
Nutrición y salud ósea o articular
Una dieta rica en calcio, vitamina D y proteínas apoya la salud ósea de la columna. Mantente hidratado y evita los alimentos procesados que fomentan la inflamación.
Modificaciones de la actividad y del estilo de vida
Los ejercicios de bajo impacto como caminar, nadar y yoga mejoran la fuerza y la flexibilidad. Haz pausas frecuentes al estar de pie o caminando, y utiliza muebles ergonómicos para apoyarte.
¿Tienes más preguntas?
¿Qué es exactamente la estenosis del canal lumbar?
La estenosis del canal lumbar es una afección en la que el espacio en el canal espinal de la parte baja de la espalda se estrecha, lo que puede comprimir las raíces nerviosas y provocar diversos síntomas.
¿Qué causa la estenosis del canal lumbar?
La causa más común es la degeneración causada por el envejecimiento. Otras causas incluyen lesiones traumáticas, condiciones congénitas y cambios en la columna como hernias discales, artritis y espolones óseos.
¿Cuáles son los síntomas de la estenosis del conducto lumbar?
Los síntomas incluyen dolor radicular (dolor que se irradia por las piernas), hormigueo, entumecimiento, debilidad y claudicación neurogénica (dolor y pesadez en las piernas al estar de pie o caminar).
¿Cómo se diagnostica la estenosis del canal lumbar?
El diagnóstico suele implicar un examen físico y estudios de imagen, como resonancias magnéticas o TAC, para visualizar el estrechamiento del conducto espinal y la compresión de la raíz nerviosa.
¿Qué tratamientos conservadores hay disponibles?
Los tratamientos conservadores incluyen analgésicos, antiinflamatorios, ejercicios de fisioterapia y posiblemente inyecciones de cortisona.
¿Puede mejorar la estenosis del canal lumbar sin cirugía?
Sí, muchos pacientes mejoran con tratamientos conservadores como medicación, fisioterapia y cambios en el estilo de vida.
¿Cuándo debería considerarse la cirugía para la estenosis del canal lumbar?
Se considera la cirugía cuando los síntomas persisten a pesar del tratamiento conservador, especialmente si hay dolor significativo, debilidad o claudicación neurogénica que afecta la calidad de vida.
¿Qué tipos de procedimientos quirúrgicos están disponibles?
Los procedimientos quirúrgicos comunes incluyen laminectomía por descompresión, foraminotomía y diversas técnicas de fusión (ALIF, LLIF, PLIF, TLIF).
¿Cuál es la tasa de éxito de la cirugía para la estenosis del conducto lumbar?
La cirugía generalmente tiene una alta tasa de éxito, con muchos pacientes experimentando un alivio significativo de sus síntomas.
¿Cuáles son los riesgos asociados a la cirugía lumbar?
Los riesgos incluyen infección, sangrado, daño nervioso, falta de fusión de los huesos y complicaciones relacionadas con la anestesia.
¿Qué cambios en el estilo de vida pueden ayudar a controlar la estenosis del conducto lumbar?
Mantener un peso saludable, mantenerse activo con ejercicios adecuados y evitar actividades que agraven los síntomas puede ayudar a controlar la condición.
¿Puede reaparecer la estenosis del canal lumbar tras la cirugía?
Aunque la cirugía puede proporcionar alivio a largo plazo, existe la posibilidad de recurrencia, especialmente si los procesos degenerativos subyacentes continúan.
¿Hay ejercicios específicos que puedan ayudar?
Sí, los ejercicios que refuerzan los músculos del core de la espalda y mejoran la flexibilidad pueden ayudar a estabilizar la columna y reducir los síntomas.
¿Qué es el síndrome de la cauda equina y por qué es grave?
El síndrome de la cauda equina es una afección grave en la que la compresión nerviosa provoca un dolor significativo, debilidad y pérdida del control intestinal o de la vejiga. Requiere atención médica inmediata.
¿Qué es la claudicación neurogénica?
La claudicación neurogénica es dolor, pesadez o debilidad en las piernas provocada por estar de pie o caminar, que se alivia al sentarse o inclinarse hacia adelante.
¿Puede la estenosis del canal lumbar causar daño nervioso permanente?
Si no se trata, la estenosis grave puede provocar daños nerviosos permanentes, pero un tratamiento oportuno puede evitar este resultado.
¿Cuánto dura el periodo de recuperación tras la cirugía de estenosis del canal lumbar?
El tiempo de recuperación varía según el procedimiento y los factores individuales del paciente, pero normalmente va desde unas semanas hasta unos meses.
¿Cómo puedo evitar que empeore la estenosis del conducto lumbar?
Mantenerse activo, mantener un peso saludable, evitar fumar y seguir un régimen regular de ejercicio puede ayudar a prevenir el empeoramiento de la condición.
¿Puede la fisioterapia por sí sola ser eficaz para tratar la estenosis del conducto lumbar?
La fisioterapia puede ser muy eficaz para muchos pacientes, especialmente aquellos con síntomas leves a moderados.
¿Es la estenosis del conducto lumbar una condición común?
Sí, es una condición común, especialmente entre adultos mayores debido a los cambios degenerativos que ocurren con el envejecimiento.
¿Se puede detectar la estenosis del canal lumbar a tiempo?
La detección precoz puede realizarse mediante revisiones médicas regulares y estudios de imagen si hay síntomas.
¿Cuál es el papel de los estudios de imagen en el diagnóstico de la estenosis del canal lumbar?
Los estudios de imagen, como la resonancia magnética y la tomografía computarizada, son cruciales para visualizar el grado de estrechamiento del canal espinal y la compresión nerviosa.
¿Puede la estenosis del canal lumbar afectar ambas piernas?
Sí, los síntomas pueden afectar una o ambas piernas, dependiendo de la gravedad y la ubicación de la estenosis.
¿Tienes alguna recomendación dietética para manejar la estenosis del conducto lumbar?
Aunque no existen recomendaciones dietéticas específicas, mantener una dieta equilibrada para apoyar la salud general y un peso saludable puede ser beneficioso.
¿Qué debo hacer si experimento síntomas graves repentinos?
Busca atención médica inmediata, especialmente si experimentas dolor intenso repentino, debilidad o pérdida de control intestinal o vesical, ya que esto podría indicar síndrome de la cauda equina.

