La paciente acudió a la clínica de neurocirugía con signos y síntomas de mielopatía espondilótica cervical, estenosis cervical y espondilolistesis cervical en C7-T1, con debilidad de las extremidades inferiores, pérdida de destreza y signos tempranos de mielopatía, así como cambios en la señal del cordón en la resonancia magnética.
Se recomendó cirugía para descomprimir y estabilizar la columna cervical y torácica. Se explicaron riesgos, beneficios, alternativas y posibles complicaciones al paciente y se respondieron todas sus preguntas hasta que no surgieron más problemas. Proporcionaron su consentimiento por escrito e informado y fueron incluidos en la lista.
El paciente fue llevado al quirófano y se verificó su identidad. Se indujo anestesia general. Fueron intubados por el servicio de anestesia. Se colocaron electrodos de monitorización respiratoria y cardíaca.
Se colocaron electrodos de neuromonitorización para potencial evocado motor, potencial evocado somatosensorial y EMG. Se obtuvieron señales basales que no mostraron respuestas potenciales evocadas motoras en las extremidades inferiores. Se sabía que el paciente ya estaba en silla de ruedas con caída bilateral del pie, así que se correlacionaba.
Su cabeza fue colocada en una fijación de tres puntos de Mayfield. Se colocó un catéter de Foley. Recibieron antibióticos profilácticos intravenosos preoperatorios y 3 gramos de cefazolina IV. Estaban posicionados boca abajo sobre un chasis Jackson Relton-Hall.
La abrazadera Mayfield se fijaba al adaptador Mayfield. Todos los puntos de presión estaban cuidadosamente acolchados. La zona posterior del cervical y torácica se preparó con una máquina de cortar el pelo eléctrica y se limpió con clorhexidina.
Se realizó una tomografía computarizada Airo. La piel fue esterilizada con una solución de DuraPrep. Las cortinas estériles se colocaron de la manera habitual. Se llevó una aguja espinal al campo y se localizó. Se infundió lidocaína al 1% con epinefrina.
La piel se abría con un bisturí de 10 hojas. La hemostasia se obtuvo mediante electrocauterización bipolar. Se usó el elevador de Cobb y Bovie para llevar la incisión hacia abajo a través de los tejidos subcutáneos, dividiendo bruscamente la fascia y exponiendo los elementos posteriores de la columna cervical y torácica desde C5 hasta T2.
Se colocaron separadores autoretenibles. La hemostasia se obtuvo con cera ósea, cautería de Bovie y bipolaridad. Se fijó un arreglo de neuronavegación al proceso espinoso, sujetado al proceso espinoso T1. El paciente estaba drapado. Se obtuvo una tomografía computarizada y se transfirieron los datos al ordenador de neuronavegación, verificando la precisión.
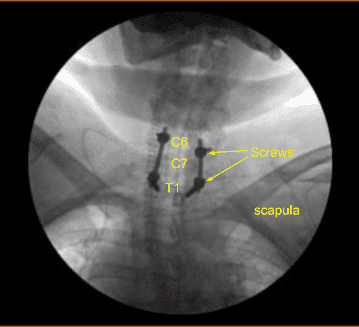
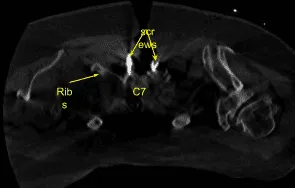
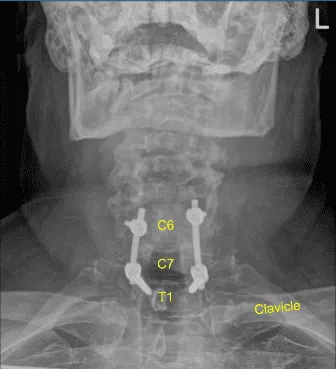
Se utilizó un marco estereotáctico guiado por imagen con técnicas de neuronavegación para colocar la instrumentación. Colocamos tornillos pediculares bilaterales T1 y decorticamos con canulación eléctrica de alta velocidad con el localizador pedicular de mano, palpando para detectar brechas, midiendo las profundidades, subroscando 11 mm y colocando tornillos pediculares de titanio de 30 mm x 5,0 mm bilateralmente sin dificultad.
Los potenciales evocados motores se comprobaban periódicamente y eran estables. A continuación, cenulamos las masas laterales bilaterales de C5 y C6 utilizando técnicas de navegación, decorticando con un taladro eléctrico de alta velocidad, canulando con una guía de perforación de 12 mm y un taladro eléctrico de mano, palpando en busca de brechas, y rellenando el agujero con Surgiflo.
A continuación, realizamos laminectomías C6, C7 y T1 perforando canaletas bilaterales bajo riego estéril continuo y resecando en bloque la lámina C6 y C7 con el rongeur de Leksell. Luego resecamos hueso residual y ligamento hipertrófico flavo con varios rongeurs de Kerrison protegiendo cuidadosamente la duramadremadre.
La duramadre fue inspeccionada y estaba intacta, sin señales de fuga de LCR ni durotomía. Se comprobaron los potenciales evocados motores y mostraron mejoría con respuestas aparentes en las extremidades inferiores que no estaban presentes antes de la descompresión.
A continuación, colocamos tornillos bilaterales de masa lateral en C6. Al inspeccionar la deformidad de la columna, se decidió no colocar los tornillos de masa lateral C5 debido a la deformidad cifótica y la dificultad para colocar las varillas.
Así que luego decoricamos las articulaciones en C6-C7 y C7-T1 y los procesos transversales bilaterales T1 con un taladro eléctrico de alta velocidad para la artrodesis. El autoinjerto resecado fue fragmentado. Se colocaron varillas de titanio precortadas y predelineadas sobre los tulipanes desde C6 hasta T1, se aseguraron con tapones de bloqueo y luego se apretaron finalmente con un dispositivo de par y antitorque.
El autoinjerto morselizado y el aloinjerto de matriz ósea desmineralizada se empaquetaron en canaletas laterales desde C6 hasta T1 bilateralmente. La herida fue irrigada abundantemente hasta que se despejó. Se confirmó hemostasis.
Se aplicó polvo de vancomicina. Un drenaje Hemovac de tamaño medio fue excavado de forma subfascial y fijado a la piel con una sutura de nailon 3-0. La fascia se cerró de forma hermética con suturas 0 Vicryl y se colocó una capa adicional de suturas 0 Vicryl debido al hábito del paciente.
Se inyectó anestesia local prolongada de Exparel en los tejidos blandos. La capa subdérmica se cerró con suturas interrumpidas de Vicryl 2-0 y la piel se reaproximaba con grapas quirúrgicas, se limpiaba y secaba de forma estéril, y se vendaba con apósito bacteriostático Mepilex. Se aplicó un recipiente hemovac a la succión. La abrazadera Mayfield se liberó junto con el adaptador.
El paciente se puso boca arriba en el carrito. Se retiró la pinza Mayfield. El paciente fue extubado sin incidentes y trasladado a la sala de recuperación en condición estable. Al final del caso, todos los conteos de esponjas, agujas y instrumentos eran correctos. El paciente toleró bien el procedimiento.
El paciente hizo un seguimiento inicial 16 días después de la cirugía y luego continuó en nuestra consulta a las 4, 6, 8, 12 y 24 semanas. En su última consulta, el paciente declaró que pudo realizar sus actividades habituales. También dijeron que la fisioterapia iba bien y que los signos de mielopatía se habían resuelto.
Aviso legal – El nombre, edad, sexo, fechas y eventos del paciente han sido modificados o modificados para proteger su privacidad.

