Una sensación audible de reloj o chasquido que puede o no ser dolorosa cuando el paciente mueve la cadera se conoce como saltans de cadera/coxa o cadera del bailarín. El chasquido es causado por el movimiento de los músculos y tendones sobre las estructuras óseas alrededor de la articulación de la cadera.
El sonido/sensación ocurre durante actividades como caminar, levantarse de una silla, balancear la pierna o practicar deportes que involucran la cadera. Se estima que entre el 5 y el 10% de la población está afectada, pero es más común entre deportistas y adolescentes/adultos jóvenes/adultos activos. El molesto chasquido con el tiempo se convierte en inflamación de las bursas alrededor de la cadera, lo que provoca dolor durante las actividades de la vida diaria.
Estructuras alrededor de la articulación de la cadera
La articulación de cadera es una articulación de bola y cavidad grande que soporta el peso. La bola está formada por la parte superior del fémur, que encaja en una cavidad formada por la pelvis (acetábulo). El alvéolo está cubierto por un tejido resistente conocido como labrum, que sella la articulación estabilizándola.
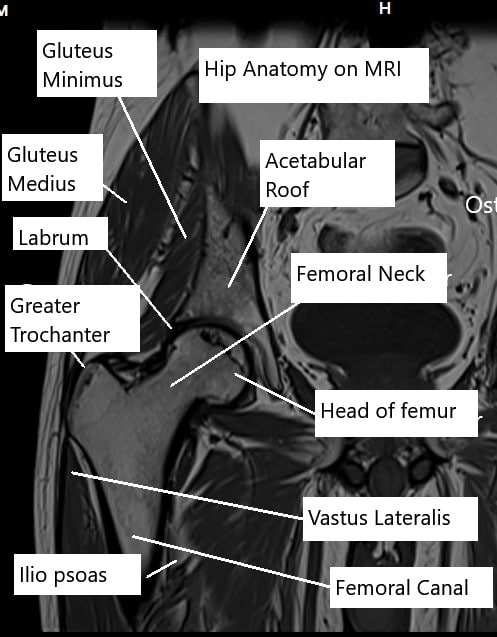
Resonancia magnética de la articulación de la cadera que muestra varias estructuras
La articulación también está cubierta por ligamentos que la mantienen en su lugar. Los tendones son tejidos resistentes que conectan los músculos con los huesos. Varios tendones y músculos cruzan la articulación de la cadera conectando el hueso del muslo con la pelvis. Las bursas son bolsas llenas de líquido que facilitan el movimiento suave de las estructuras sobre la cadera, proporcionando un amortiguado.
Causas y síntomas
Atletas como corredores, futbolistas y levantadores de pesas pesadas que realizan movimientos repetitivos alrededor de la articulación de la cadera suelen verse afectados.
Además, los jóvenes adultos y adolescentes que participan en actividades competitivas o recreativas como el ballet o deportes con movimientos repetitivos suelen sufrir golpes de cadera.
Ciertas cirugías realizadas en la cadera o inyecciones intramusculares en el músculo glúteo pueden provocar el síndrome de la cadera que se rompe. Algunos pacientes con variaciones anatómicas y tendones musculares tensos están predispuestos a esta condición.
Chasqueo interno
El chasquido es causado por los tendones que pasan delante de la articulación de la cadera. El chasquido audible y ilícito de los pacientes al doblar y extender la cadera afectada, señalando con el dedo la zona delante de la cadera. Este tipo de chasquido se debe a que el tendón del iliopsoas y el recto femoral pasan repetidamente sobre la cabeza nudosa del hueso del fémur.
Acoplamiento externo
Los pacientes suelen informar del movimiento visible de la ruptura de estructuras alrededor del lado posterior de la articulación de la cadera. La banda iliotibial (IB) actúa como una banda apretada que se mueve de detrás hacia adelante sobre el lado externo de la cadera mientras se dobla la cadera.
El trocánter mayor es una proyección en el lado externo de la articulación de la cadera, la banda tibial se mueve cuando está tensa y acompaña una sensación de crujido. Con el tiempo, la bursa que cubre el trocánter mayor se inflama y causa dolor.
Los isquiotibiales son un gran grupo de músculos situados detrás de la articulación de la cadera. El tendón a veces puede causar un sonido de chasquido al pasar sobre la tuberosidad isquial, también conocida como hueso sentado.
Intraarticular
Los desgarros del labrum y los cuerpos extraños dentro de la cápsula articular provocan la rotura de la articulación de la cadera. El chasquido suele ir acompañado de una sensación de bloqueo. El labrum y los cuerpos flojos provocan obstrucción física al movimiento de la articulación de la cadera en algunas posiciones de la cadera.
Diagnóstico
La visita al médico implica una historia detallada del desarrollo de los acontecimientos y un examen físico. Las inyecciones diagnósticas de anestesia de la articulación de la cadera pueden utilizarse para diferenciar y diagnosticar la causa del chasquido.
Se pueden utilizar modalidades de imagen como radiografías, ultragramas, tomografías computarizadas o artrogramas de resonancia magnética para diagnosticar la causa del estallido.
Administración
Dependiendo de la causa, el tratamiento puede ser quirúrgico o no quirúrgico. Los métodos conservadores o no quirúrgicos suelen ser la primera línea de tratamiento que consiste en lo siguiente:
- Se evitan o modifican las actividades que precipitan el chasquido
- La bursitis dolorosa se debe a la inflamación, que puede aliviarse con reposo o con el uso de medicamentos de venta libre como Tylenol o Advil.
- Las inyecciones de corticosteroides suelen ser útiles para aliviar la inflamación y el dolor.
- La fisioterapia ayuda a fortalecer los músculos alrededor de la cadera, y los ejercicios de estiramiento relajan las estructuras tensas. Algunos de los ejercicios, como el estiramiento iliotibial y el estiramiento piriforme, pueden realizarse en casa.
Se utilizan procedimientos quirúrgicos para corregir las variaciones anatómicas y aliviar estructuras tensas para tratar el síndrome de cadera que se rompe.
- La cirugía artroscópica se realiza utilizando una cámara en miniatura, que se utiliza para visualizar las estructuras dentro de la cadera proyectadas en una pantalla grande. El cirujano puede guiar herramientas en miniatura para aliviar las estructuras o eliminar cualquier cuerpo suelto de la articulación. Las incisiones son mínimas y el procedimiento es en una guardería, los pacientes vuelven a casa el mismo día.
- Los procedimientos abiertos se realizan cuando no se pueden realizar procedimientos artroscópicos. Las incisiones pueden medir varios centímetros de largo. Las estructuras compactas se liberan y reparan con un tiempo de recuperación prolongado.
Independientemente de los tratamientos, los resultados son buenos y la mayoría de los pacientes describen alivio de los síntomas. Programa tu visita con un cirujano ortopédico especializado en procedimientos artroscópicos si tienes alguno de los síntomas mencionados.
¿Tienes más preguntas?
¿Puede el síndrome de la cadera que rompe la cadera provocar daños o complicaciones a largo plazo en la articulación de la cadera?
El síndrome de cadera que rompe normalmente no provoca daños o complicaciones a largo plazo en la articulación de la cadera, pero los síntomas persistentes pueden afectar la calidad de vida y requerir una evaluación adicional.
¿Existen diferentes tipos de síndrome de cadera que chasquea y en qué se diferencian en la presentación y el tratamiento?
Sí, el síndrome de cadera que chasquea puede clasificarse en tipos internos (intraarticulares) y externos (extraarticulares), cada uno con causas, síntomas y enfoques terapéuticos distintos.
¿Qué pruebas diagnósticas se utilizan para confirmar el diagnóstico del síndrome de cadera que se rompe?
Las pruebas diagnósticas para el síndrome de cadera que chasquea pueden incluir examen físico, estudios de imagen como radiografías, resonancia magnética o ecografía, y ocasionalmente inyecciones diagnósticas para localizar la fuente del chasquido.
¿Se puede tratar el síndrome de cadera que rompe sin cirugía y qué opciones de tratamiento no quirúrgico hay disponibles?
Sí, muchos casos de síndrome de cadera que se rompe pueden gestionarse con éxito con tratamientos no quirúrgicos como reposo, modificación de la actividad, fisioterapia, ejercicios de estiramiento, antiinflamatorios e inyecciones de corticosteroides.
¿Es necesaria la cirugía para todos los casos de síndrome de cadera que se rompe, o existen criterios específicos para considerar la intervención quirúrgica?
La cirugía para el síndrome de cadera que rompe la cadera suele reservarse para casos que no responden a tratamientos conservadores o cuando existe un deterioro funcional significativo o dolor que afecta a las actividades diarias.
¿Cuáles son los posibles riesgos y complicaciones del tratamiento quirúrgico para el síndrome de cadera que chasquea?
Los riesgos y complicaciones del tratamiento quirúrgico para el síndrome de cadera que se rompe pueden incluir infección, lesión nerviosa, formación de tejido cicatricial, dolor persistente y falta de resolución de síntomas.
¿Cuánto tiempo se tarda en recuperarse de una cirugía por síndrome de cadera que rompe y cómo es el proceso de rehabilitación?
La recuperación tras una cirugía para el síndrome de cadera que rompe varía según el procedimiento específico realizado y los factores individuales del paciente, pero puede implicar un periodo de inmovilización seguido de rehabilitación gradual para recuperar fuerza y movilidad.
¿Puede el síndrome de la cadera que se rompe en ambas caderas simultáneamente, o suele ser unilateral?
El síndrome de la cadera que rompe puede darse unilateral o bilateralmente, con síntomas que se manifiestan en una o ambas caderas dependiendo de la causa subyacente y los factores que contribuyen.
¿Hay ejercicios o estiramientos específicos que puedan ayudar a aliviar los síntomas del síndrome de cadera que se rompe?
Sí, los ejercicios y estiramientos dirigidos destinados a mejorar la flexibilidad, fortalecer los músculos alrededor de la articulación de la cadera y corregir desequilibrios biomecánicos pueden ayudar a aliviar los síntomas del síndrome de la cadera que se rompe.
¿Qué modificaciones en el estilo de vida pueden hacer las personas con síndrome de cadera que chasquea para reducir los síntomas y prevenir la recurrencia?
Modificaciones en el estilo de vida, como mantener un peso saludable, evitar movimientos repetitivos que agravan los síntomas e incorporar rutinas adecuadas de calentamiento y enfriamiento en las actividades físicas pueden ayudar a reducir los síntomas y prevenir la recurrencia del síndrome de la cadera que se rompe.
¿Puede el síndrome de la cadera que chasquea puede agravarse con ciertas actividades o movimientos y, de ser así, cuáles deberían evitarse?
Sí, el síndrome de la cadera que chasquea puede agravarse con actividades o movimientos que impliquen flexión o extensión repetitiva de la cadera, como correr, montar en bicicleta o ciertos movimientos de baile. Evitar o modificar estas actividades puede ayudar a aliviar los síntomas.
¿Existen factores de riesgo específicos que predispongan a las personas a desarrollar síndrome de cadera que chasquea?
Sí, los factores de riesgo para el síndrome de cadera que se rompe pueden incluir la participación en deportes o actividades que impliquen movimientos repetitivos de la cadera, músculos o tendones de la cadera tensos, anomalías estructurales en la articulación de la cadera y lesiones previas de cadera.
¿Puede el síndrome de cadera que se rompe con el estallido ser un signo de una afección subyacente más grave, como el pinzamiento de cadera o el desgarro del labrum?
Sí, en algunos casos, el síndrome de cadera que rompe puede estar asociado con afecciones subyacentes de cadera como el pinzamiento femoroacetabular (FAI) o desgarros del labrum, que pueden requerir una evaluación y tratamiento adicionales.
¿Cómo afecta la edad de la persona a la probabilidad de desarrollar el síndrome de la cadera que se rompe?
El síndrome de la cadera que rompe puede aparecer en personas de cualquier edad, pero puede ser más común en personas jóvenes, especialmente en deportistas o bailarines, debido a la mayor movilidad de la cadera y la participación en actividades que estresan la articulación de la cadera.
¿Puede el síndrome de la cadera que chasquea afectar el rendimiento deportivo y, de ser así, existen estrategias que los atletas puedan usar para gestionar los síntomas mientras continúan practicando deportes?
Sí, el síndrome de cadera que rompe puede afectar al rendimiento deportivo al causar dolor, molestias o limitaciones en el movimiento. Los deportistas pueden trabajar con profesionales de la medicina deportiva para desarrollar estrategias que gestionen los síntomas optimizando el rendimiento, como modificar técnicas de entrenamiento o usar férulas de soporte.
¿Cómo influye la gravedad del síndrome de cadera que se rompe en las decisiones de tratamiento, y existen diferentes enfoques terapéuticos para casos leves frente a graves?
Las decisiones de tratamiento para el síndrome de cadera que rompe están influenciadas por la gravedad de los síntomas y el deterioro funcional. Los casos leves pueden responder bien a tratamientos conservadores, mientras que los casos graves o refractarios pueden requerir intervención quirúrgica.
¿Puede el síndrome de cadera que rompe puede causar dolor referido o síntomas en otras zonas del cuerpo, como la zona lumbar o la rodilla?
Sí, el síndrome de cadera que se rompe puede causar dolor referido o síntomas en otras zonas del cuerpo, como la parte baja de la espalda o la rodilla, debido a movimientos compensatorios o alteraciones biomecánicas. Abordar la disfunción subyacente de la cadera puede ayudar a aliviar estos síntomas secundarios.
¿Existen precauciones específicas que las personas con síndrome de cadera que se rompa deberían tomar para evitar que los síntomas se agraven durante las actividades diarias o el ejercicio?
Sí, las personas con síndrome de cadera que chasquea pueden beneficiarse de evitar actividades o movimientos que agraven los síntomas, utilizar una mecánica y postura corporal adecuadas, e incorporar ejercicios regulares de estiramiento y fortalecimiento en su rutina para mantener la salud de las articulaciones de la cadera.
¿Puede el síndrome de cadera que se rompe espontáneamente sin tratamiento, o suele requerir intervención para mejorar los síntomas?
El síndrome de la cadera que rompe puede resolverse espontáneamente sin tratamiento en algunos casos, especialmente si es causado por una rigidez muscular temporal o sobreuso. Sin embargo, los síntomas persistentes o recurrentes pueden requerir intervención para abordar problemas biomecánicos subyacentes.
¿Cómo influye la localización de la sensación de chasquido (delantero, lateral o posterior de la cadera) en el enfoque diagnóstico y el plan de tratamiento?
La localización de la sensación de chasquido en la cadera (delantero, lateral o trasera) puede proporcionar pistas sobre la causa subyacente del síndrome de la cadera que se rompe y puede influir en el enfoque diagnóstico y el plan de tratamiento. Por ejemplo, el chasquido anterior puede estar relacionado con el pinzamiento del tendón iliopsoas, mientras que el chasquido lateral puede involucrar la banda iliotibial o el trocánter mayor.
¿Puede el síndrome de la cadera que chasquea puede agravarse con movimientos o posiciones específicas, como estar sentado durante largos periodos o subir escaleras?
Sí, el síndrome de la cadera que se rompe puede agravarse por movimientos o posiciones específicas que ejercen estrés sobre la articulación de la cadera, como estar sentado durante largos periodos con la cadera flexionada o subir escaleras, lo que puede aumentar la fricción o la tensión en las estructuras afectadas.
¿Existen suplementos dietéticos o nutricionales que puedan ayudar a aliviar los síntomas del síndrome de cadera que se rompe o apoyar la salud de las articulaciones de la cadera?
Aunque los suplementos dietéticos o nutricionales por sí solos pueden no tratar directamente el síndrome de cadera que chasquea, mantener una dieta equilibrada rica en nutrientes esenciales como calcio, vitamina D y ácidos grasos omega-3 puede apoyar la salud musculoesquelética general y potencialmente reducir la inflamación en la articulación de la cadera.

