La discectomía abierta (OD) y la microdiscectomía (MD) son técnicas quirúrgicas utilizadas para tratar la radiculopatía lumbar (ciática) causada por una hernia o una protrusión del disco intervertebral. Aunque ambos procedimientos buscan aliviar la compresión nerviosa mediante la extracción de material discológico, difieren en su enfoque, tiempo quirúrgico, tiempo de recuperación y riesgos. La decisión de elegir entre ambos está influida por la condición del paciente, la experiencia del cirujano y otros factores como el nivel de hernia.
¿Qué frecuencia tiene y quién la padece? (Epidemiología)
La hernia discal lumbar es una causa común de ciática, con una alta prevalencia en adultos entre 30 y 50 años. La condición es especialmente común en personas que realizan actividades que dificultan la zona lumbar, como levantar peso o sentarse durante mucho tiempo. Aproximadamente entre el 10 y el 15% de las personas con hernia de disco lumbar requerirán cirugía, siendo la microdiscectomía y la discectomía abierta las dos intervenciones quirúrgicas más comunes.
Por qué ocurre – Causas (Etiología y Fisiopatología)
Una hernia de disco ocurre cuando la porción interna blanda (núcleo pulposo) de un disco intervertebral atraviesa una grieta en la dura capa externa (anillo fibroso). Esta hernia puede comprimir los nervios espinales, provocando síntomas como dolor irradiado en la pierna (ciática), entumecimiento, hormigueo o debilidad en las extremidades inferiores. Con el tiempo, la columna experimenta cambios degenerativos, que pueden contribuir a la protrusión de los discos y la compresión nerviosa. El estrés repetitivo, el trauma o la mala postura también pueden contribuir al desarrollo de una hernia discal.
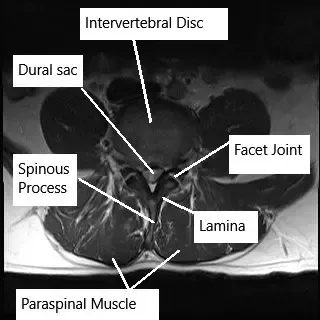
¿Cómo funciona normalmente una parte del cuerpo? (Anatomía relevante)
La columna lumbar consta de cinco vértebras (L1-L5) separadas por discos intervertebrales. Estos discos actúan como amortiguadores y permiten flexibilidad y movimiento de la columna. La médula espinal atraviesa el canal espinal y los nervios se ramifican a través de aberturas entre las vértebras. Estos nervios espinales controlan la sensación y el movimiento de la parte inferior del cuerpo, incluyendo las piernas, los pies y los órganos pélvicos. Cuando un disco se hernia, puede comprimir estos nervios, provocando síntomas como dolor, entumecimiento y debilidad.
Lo que puedes sentir – Síntomas (presentación clínica)
- Dolor radicular (ciática): Dolor que se irradia desde la parte baja de la espalda hacia las nalgas y hasta las piernas.
- Entumecimiento o hormigueo: Sensación de «hormigueo» en las piernas o pies.
- Debilidad: dificultad para levantar las piernas o los pies, o sensación de inestabilidad.
- Dolor de espalda: Dolor localizado en la zona lumbar, que a menudo empeora con la actividad o el movimiento.
- Pérdida de reflejos: Reducción de reflejos en las piernas debido a la compresión nerviosa.
¿Cómo encuentran el problema los médicos? (Diagnóstico e imagen)
- Examen físico: Evaluar reflejos, fuerza y zonas de dolor o entumecimiento.
- Resonancia magnética (MRI): La herramienta más eficaz para visualizar hernias discales y compresión nerviosa.
- TAC: Proporciona una imagen más detallada de los huesos y articulaciones.
- Radiografías: Para descartar otras causas de dolor de espalda, como fracturas.
- Electromiografía (EMG): Para evaluar la función nerviosa y confirmar la compresión.
Clasificación
La discectomía abierta y la microdiscectomía se utilizan para tratar hernias discales, pero difieren en cuanto al enfoque:
- Discectomía abierta (OD): Implica una incisión más grande y una manipulación tisular más extensa para eliminar la hernia discal.
- Microdiscectomía (DM): Procedimiento mínimamente invasivo que utiliza una pequeña incisión, a menudo con un microscopio operatorio o endoscopio, para eliminar la hernia discal con menos alteración tisular.
Otros problemas que pueden parecer similares (diagnóstico diferencial)
Las condiciones que pueden imitar los síntomas de la hernia discal lumbar incluyen:
- Estenosis espinal: Estrechamiento del canal espinal, que a menudo provoca síntomas similares de dolor en la pierna y entumecimiento.
- Síndrome piriforme: Compresión del nervio ciático por el músculo piriforme en las nalgas.
- Disfunción de la articulación sacroilíaca: Dolor en la parte baja de la espalda y los glúteos que puede irradiar a las piernas.
- Síndrome de la articulación facetaria: Degeneración de las articulaciones facetarias, que causa dolor similar a la ciática.
Opciones de tratamiento
Cuidados no quirúrgicos
- Fisioterapia: Fortalecimiento de los músculos de la espalda y abdominales para reducir la presión sobre la columna.
- Medicamentos: AINEs o corticosteroides para el alivio del dolor y la inflamación.
- Inyecciones epidurales de esteroides: Para reducir la inflamación alrededor de las raíces nerviosas.
- Bloqueos nerviosos: Para tratar y aliviar el dolor en zonas específicas.
Procedimientos quirúrgicos
Discectomía abierta (OD)
- Procedimiento: Consiste en una incisión cutánea en la línea media, retracción de tejidos paravertebrales, laminectomía parcial y extirpación del ligamento flavo para exponer la médula espinal y las raíces nerviosas. A continuación, se extrae el material del disco y se abre el ligamento longitudinal posterior.
- Duración: Tiempo de operación significativamente más corto (37,82±7,15 minutos).
Microdiscectomía (MD)
- Procedimiento: Utiliza un microscopio para una mejor visualización, con mínima laminectomía y extracción del ligamento flavo. La raíz nerviosa se retrae medialmente y se extrae el contenido del disco.
- Duración: Tiempo de operación más largo (49,07±6,88 minutos).
Recuperación y qué esperar después del tratamiento
- Discectomía abierta: El tiempo de recuperación suele ser más largo debido a la incisión más grande y a una manipulación tisular más extensa. Los pacientes pueden necesitar permanecer en el hospital entre 1 y 2 días y pueden esperar volver a las actividades normales en 4-6 semanas.
- Microdiscectomía: La recuperación es más rápida debido a la naturaleza mínimamente invasiva del procedimiento. La mayoría de los pacientes pueden volver a actividades ligeras en 1-2 semanas, con una recuperación completa que suele durar entre 4 y 6 semanas. Los pacientes suelen poder irse a casa el mismo día de la cirugía.
Posibles riesgos o efectos secundarios (complicaciones)
- Discectomía abierta:
- Infección: En el lugar de la cirugía.
- Lesión nerviosa: Rara, pero puede ocurrir durante la cirugía.
- Hernia recurrente: El disco puede herniar de nuevo al mismo nivel.
- Desgarro dural: Desgarro accidental de la duramadre madre, que requiere reparación.
- Microdiscectomía:
- Infección: Bajo riesgo, pero posible.
- Lesión nerviosa: Menos común debido a una mejor visualización.
- Hernia recurrente: Puede ocurrir, pero es menos probable si un procedimiento es exitoso.
- Desgarro dural: Raro, pero puede ocurrir durante el procedimiento.
Perspectivas a largo plazo (pronóstico)
Tanto la discectomía abierta como la microdiscectomía tienen altas tasas de éxito para aliviar el dolor y mejorar la función. La mayoría de los pacientes experimentan un alivio significativo de la ciática y vuelven a las actividades normales en unas semanas o unos meses. Sin embargo, existe un pequeño riesgo de hernia recurrente, especialmente si no se sigue la atención postoperatoria adecuada.
Gastos de bolsillo
Medicare
Código CPT 63030 – Discectomía lumbar abierta / Microdiscectomía lumbar: 225,06 $
Código CPT 63020 – Discectomía cervical abierta / Microdiscectomía cervical: 271,49 $
Código CPT 63040 – Discectomía torácica abierta / Microdiscectomía torácica: 335,83 $
Bajo Medicare, el 80% del importe aprobado para estos procedimientos está cubierto una vez que se ha alcanzado tu franquicia anual. El 20% restante suele ser responsabilidad del paciente. Los planes de seguro complementario —como Medigap, AARP o Blue Cross Blue Shield— suelen cubrir este 20%, dejando a la mayoría de los pacientes con pocos o ningún gasto de bolsillo para cirugías de columna aprobadas por Medicare. Estos planes complementarios trabajan directamente con Medicare para proporcionar cobertura completa de los procedimientos.
Si tienes un seguro secundario —como cobertura basada en el empleador, TRICARE o la Administración de Salud de Veteranos (VHA)— actúa como pagador secundario una vez que Medicare ha procesado la reclamación. Una vez que se cumpla tu franquicia, estos planes secundarios pueden cubrir cualquier saldo restante, incluyendo coseguros o cualquier cargo no cubierto. Los planes secundarios suelen tener una franquicia modesta, normalmente entre 100 y 300 dólares, dependiendo de la póliza y el estado de la red.
Compensación por Trabajadores
Si tu condición espinal que requiere estos procedimientos de discectomía está relacionada con el trabajo, la Compensación Laboral cubrirá completamente todos los costes relacionados con el tratamiento, incluyendo cirugía, hospitalización y rehabilitación. No tendrás gastos de bolsillo bajo una reclamación aceptada de compensación laboral.
Seguro sin culpa
Si tu lesión medular es consecuencia de un accidente de tráfico, el Seguro Sin Culpa cubrirá todos los gastos médicos y quirúrgicos, incluidos los procedimientos de discectomía lumbar, cervical y torácica. El único coste posible de tu bolsillo puede ser una pequeña franquicia, dependiendo de los términos de tu póliza.
Ejemplo
Laura, una paciente de 59 años con una hernia de disco cervical, se sometió a una discectomía cervical abierta (CPT 63020) para aliviar la compresión nerviosa y aliviar sus síntomas. Su coste estimado de bolsillo de Medicare era de 271,49 dólares. Como Laura tenía seguro suplementario a través de Blue Cross Blue Shield, el 20% que Medicare no cubría se pagó íntegramente, dejándola sin gastos personales para la cirugía.
Preguntas más frecuentes (FAQ)
Q. ¿Cuánto tiempo se tarda en recuperarse de una discectomía abierta o microdiscectomía?
R. La recuperación de una discectomía abierta suele durar entre 4 y 6 semanas, mientras que los pacientes con microdiscectomía suelen volver a actividades ligeras en 1-2 semanas y lograr la recuperación completa en 4-6 semanas.
Q. ¿Qué procedimiento es mejor para mí: discectomía abierta o microdiscectomía?
R. La microdiscectomía suele ser preferida debido a su naturaleza mínimamente invasiva, menor tiempo de recuperación y menor riesgo de complicaciones. Sin embargo, la elección depende de la extensión de la hernia, la condición del paciente y la experiencia del cirujano.
Q. ¿Cuáles son los riesgos asociados a estos procedimientos?
Un. Ambos procedimientos conllevan riesgos mínimos, incluyendo infección, lesión nerviosa y hernias recurrentes. Sin embargo, la microdiscectomía suele causar menos daño tisular y menor riesgo de complicaciones.
Resumen y conclusiones
Tanto la discectomía abierta como la microdiscectomía son cirugías altamente efectivas para tratar la radiculopatía lumbar causada por hernias discales. La microdiscectomía se ha convertido en la opción preferida debido a su naturaleza mínimamente invasiva, su recuperación más rápida y menos complicaciones. La elección entre los dos procedimientos depende de la condición del paciente, la experiencia del cirujano y otros factores como la extensión de la hernia y la preferencia del paciente.
Perspectiva clínica y hallazgos recientes
Un estudio reciente comparó los resultados estéticos y relacionados con cicatrices entre la discectomía endoscópica transforaminal percutánea (PTED) y la microdiscectomía abierta (OM) para el tratamiento de la ciática causada por hernia discal lumbar.
El estudio encontró que la TEPT provocaba cicatrices menores, menor pérdida de sangre y una recuperación más rápida, incluyendo movilización más rápida y estancias hospitalarias más cortas. Los pacientes que se sometieron a PTED también reportaron una mayor satisfacción con sus cicatrices, especialmente en los primeros 6 meses tras la cirugía.
Aunque la satisfacción de las cicatrices se volvió comparable entre ambos grupos a los 12 meses, los pacientes con PTED generalmente presentaron mejores estéticas cicatrices autoinformadas en el periodo inicial de seguimiento. («Estudio de la imagen corporal y los resultados de cicatrices en tratamientos de hernia discal lumbar – véase PubMed.»)
¿Quién realiza este tratamiento? (Especialistas y equipo implicado)
Ambos procedimientos suelen realizarse mediante:
- Cirujanos de columna: ortopédicos o neurocirujanos especializados en trastornos de la columna.
- Anestesiólogos: Para el manejo de la anestesia durante la cirugía.
- Fisioterapeutas: Para ayudar con la rehabilitación y recuperación postoperatoria.
¿Cuándo acudir a un especialista?
Si experimentas dolor de espalda, dolor en las piernas, entumecimiento o debilidad persistentes o que empeoran, y los tratamientos conservadores han fracasado, consulta a un especialista en columna para hablar sobre las opciones quirúrgicas.
¿Cuándo acudir a urgencias?
Busca atención de urgencias si experimentas:
- Pérdida repentina de control de la vejiga o del intestino.
- Dolor intenso e incontrolable.
- Debilidad o entumecimiento repentino en las piernas o los pies.
¿Cómo es realmente la recuperación?
La microdiscectomía ofrece una recuperación más rápida, y la mayoría de los pacientes regresan a actividades ligeras en pocas semanas. La recuperación por discectomía abierta tarda más, pero la mayoría de los pacientes vuelven a las actividades normales en 4-6 semanas.
¿Qué ocurre si lo ignoras?
Ignorar una hernia discal puede provocar un empeoramiento de los síntomas, daño nervioso permanente y pérdida de función. La intervención quirúrgica temprana suele conducir a mejores resultados y a una recuperación más rápida.
¿Cómo prevenirlo?
Mantener una buena postura, evitar esfuerzos repetitivos y fortalecer los músculos que sostienen la columna vertebral puede ayudar a prevenir la hernia de disco.
Nutrición y salud ósea o articular
Una dieta saludable rica en calcio y vitamina D favorece la salud de los huesos y los discos, ayudando a prevenir cambios degenerativos en la columna.
Modificaciones de la actividad y del estilo de vida
Tras la cirugía, se fomentan actividades de bajo impacto como caminar o nadar para mantener la flexibilidad y la fuerza, evitando ejercicios de alto impacto o levantamientos pesados durante la recuperación.
¿Tienes más preguntas?
¿Cuáles son los síntomas principales de la LDH?
Los síntomas principales incluyen dolor lumbar, dolor irradiado en las piernas (ciática), entumecimiento, hormigueo y debilidad muscular en las piernas.
¿Qué es la hernia discal lumbar (LDH)?
La hernia de disco lumbar ocurre cuando el núcleo interno gelatinoso de un disco lumbar sobresale a través de su capa externa, comprimiendo nervios cercanos. Esto provoca síntomas como dolor lumbar, ciática y déficits neurológicos.
¿Qué es la microdiscectomía (DM)?
La microdiscectomía es una técnica quirúrgica mínimamente invasiva que utiliza un microscopio para proporcionar una visión más clara de la zona quirúrgica. Implica incisiones más pequeñas y menos alteración tisular en comparación con la sobredosis.
¿Cuáles son las ventajas de la MD frente a la sobredosis?
La MD resulta en menos daño en los tejidos, menor dolor postoperatorio, recuperación más rápida y una estancia hospitalaria más corta debido a su naturaleza mínimamente invasiva.
¿Cuáles son los riesgos asociados a la sobredosis?
Los riesgos de la sobredosis incluyen desgarros durales, infecciones de heridas, lesiones en la raíz nerviosa y reoperaciones por hernias recurrentes.
¿Cuáles son los riesgos asociados con la DM?
Los riesgos de la DM incluyen desgarros durales, infecciones de heridas, lesiones de la raíz nerviosa y un riesgo ligeramente mayor de reoperación debido a una hernia recurrente en comparación con la sobredosis.
¿Qué método quirúrgico tiene una tasa de reoperación más alta?
La DM tiene una tasa de reoperación ligeramente superior (9,5%) en comparación con la OD (6,9%), aunque la diferencia no es estadísticamente significativa.
¿Cómo es la recuperación postoperatoria para los pacientes que se someten a la medicación médica?
Los pacientes que se someten a la MD suelen experimentar menos dolor postoperatorio, movilización más rápida y estancias hospitalarias más cortas debido a la naturaleza mínimamente invasiva del procedimiento.
¿Hay alguna condición específica en la que se prefiera un método sobre el otro?
La MD suele preferirse para pacientes que requieren un enfoque mínimamente invasivo debido a la menor alteración tisular, mientras que la OD puede ser preferida para cirujanos con más experiencia en procedimientos abiertos o en casos donde sea necesaria una visualización directa.
¿Cuáles son las complicaciones más comunes de cirugías de columna como la sobredosis y la MD?
Las complicaciones más comunes incluyen desgarros durales, lesiones de la raíz nerviosa, infecciones de heridas y reoperaciones por hernias recurrentes.
¿Cuál es la importancia de la curva de aprendizaje en MD?
La curva de aprendizaje para la MD puede ser más larga debido a la necesidad de destreza con técnicas microscópicas, pero los cirujanos experimentados pueden realizarla eficazmente y con excelentes resultados.
¿Cómo difiere el tamaño de la incisión entre la OD y la MD?
La OD suele implicar una incisión más grande en comparación con las incisiones más pequeñas y mínimamente invasivas que se utilizan en la MD.
¿Qué cuidados postoperatorios se requieren para los pacientes que se someten a una sobredosis o a un MD?
La atención postoperatoria incluye manejo del dolor, cuidado de heridas, antibióticos para prevenir infecciones y fisioterapia para ayudar en la recuperación y restaurar la función.
¿Cómo afecta la experiencia quirúrgica del cirujano a los resultados de la OD y la MD?
La experiencia quirúrgica es fundamental para determinar los resultados. Los cirujanos experimentados pueden lograr excelentes resultados tanto con la sobredosis como con la medicación, minimizando complicaciones y mejorando los tiempos de recuperación.
¿Qué avances futuros se esperan en el tratamiento de la LDH?
Los avances futuros pueden incluir técnicas endoscópicas mejoradas, cirugías asistidas por robot y tecnologías de imagen mejoradas para reducir aún más la invasividad, mejorar la precisión y mejorar los resultados para los pacientes.

