El dolor de espalda es uno de los problemas médicos más comunes que afectan a personas en todo el mundo. Casi el 80% de los adultos experimentan dolor de espalda en algún momento de su vida. Aunque la mayoría de los casos son temporales y mejoran con reposo, ejercicio y tratamiento conservador, el dolor de espalda severo o persistente puede interferir en la vida diaria y indicar un problema subyacente en la columna.
La buena noticia es que la mayoría de los dolores de espalda pueden gestionarse con éxito mediante un diagnóstico adecuado, fisioterapia, medicación y—si es necesario—cirugía.
¿Qué frecuencia tiene y quién la padece? (Epidemiología)
El dolor de espalda afecta a personas de todas las edades, pero es más común entre los 30 y los 60 años.
- Es una de las principales causas de absentismo laboral y discapacidad.
- Tanto hombres como mujeres se ven afectados por igual.
- La probabilidad aumenta con la edad, la mala postura, la inactividad y la obesidad.
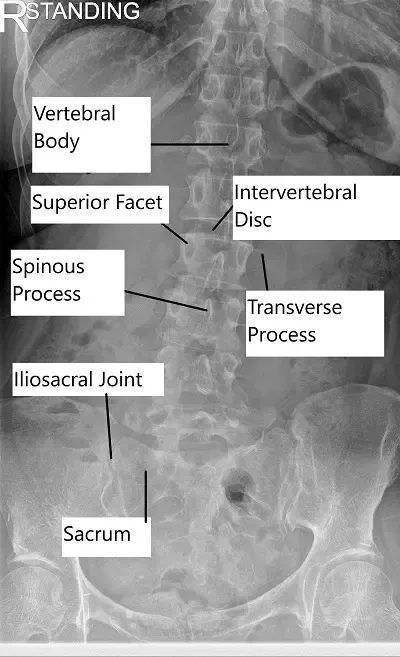
Radiografía de la columna lumbar.
Por qué ocurre – Causas (Etiología y Fisiopatología)
El dolor de espalda puede ser mecánico, degenerativo o relacionado con enfermedades sistémicas. Las causas más comunes incluyen:
- Distensión muscular o ligamentosa: Por levantar objetos pesados, movimientos bruscos o mala postura.
- Hernias discales o abultadas: Los discos actúan como cojines entre las vértebras; Cuando se rompen, pueden presionar los nervios, causando dolor o ciática.
- Artritis y estenosis espinal: La artritis por desgaste estrecha el canal espinal, lo que provoca compresión nerviosa.
- Osteoporosis: Huesos débiles y frágiles pueden causar pequeñas fracturas por compresión en la columna.
- Infecciones o tumores: Rara vez, las infecciones de columna o el cáncer pueden causar dolor.
- Mala postura e inactividad: Los músculos del core débiles y el tiempo sentado prolongado contribuyen al dolor mecánico.
Aviso legal – El contenido del vídeo anterior es externo y muestra la opinión del proveedor implicado.
¿Cómo funciona normalmente una parte del cuerpo? (Anatomía relevante)
La columna vertebral está formada por 33 vértebras apiladas unas sobre otras, separadas por discos intervertebrales blandos que actúan como amortiguadores. Los músculos y ligamentos alrededor de la columna proporcionan estabilidad y movimiento.
El dolor ocurre cuando estas estructuras—huesos, articulaciones, discos o músculos—están forzadas o comprimidas, irritando los nervios cercanos.
Lo que puedes sentir – Síntomas (presentación clínica)
Los síntomas comunes del dolor de espalda incluyen:
- Molestia sorda y dolorosa en la parte baja de la espalda.
- Dolor punzante o ardiente que baja por una pierna (ciática).
- Rigidez muscular o espasmos.
- Dolor que empeora con la actividad pero mejora con el descanso.
- Rango de movimiento o rigidez limitados al doblarse o torcer.
En casos graves, el dolor puede irradiarse por debajo de la rodilla, o puede sentir entumecimiento, hormigueo o debilidad en una o ambas piernas.
¿Cómo encuentran el problema los médicos? (Diagnóstico e imagen)
El diagnóstico comienza con una historia clínica detallada y un examen físico para identificar la causa del dolor.
Las pruebas de imagen o análisis de laboratorio pueden incluir:
- Radiografías: Revela la alineación ósea o fracturas.
- Resonancia magnética: Ideal para detectar hernias de disco, compresión nerviosa o problemas de tejidos blandos.
- TAC: Proporciona imágenes óseas detalladas.
- Análisis de sangre: Ayuda a detectar infecciones, inflamaciones o enfermedades sistémicas.
En casos raros, pueden solicitarse estudios adicionales como escáneres ósea o pruebas de conducción nerviosa (EMG/NCS).
Clasificación
El dolor de espalda se clasifica por duración y causa subyacente:
- Agudo: Dura menos de 6 semanas.
- Subagudo: Dura entre 6 y 12 semanas.
- Crónica: Persiste más allá de los 3 meses.
También puede dividirse en dolor mecánico (estructural) y no mecánico (sistémico o referido).
Otros problemas que pueden parecer similares (diagnóstico diferencial)
- Cálculos o infecciones renales
- Aneurisma aórtico
- Enfermedad pélvica u ovárica
- Disfunción de la cadera o de la articulación sacroilíaca
- Tumores o infecciones espinales
Opciones de tratamiento
Cuidados no quirúrgicos
La mayoría de los casos de dolor de espalda mejoran con cuidados conservadores:
- Medicamentos:
- Analgésicos de venta libre (paracetamol, AINEs).
- Relajantes musculares recetados o medicamentos para el dolor nervioso si es necesario.
- Fisioterapia: Fortalece los músculos del core, mejora la flexibilidad y corrige la postura.
- Terapia de calor y frío: Reduce la inflamación y alivia los músculos doloridos.
- Cambios en el estilo de vida: Mantén un peso saludable, evita fumar y mantente físicamente activo.
- Terapias alternativas: La acupuntura, el cuidado quiropráctico o el masaje pueden proporcionar un alivio adicional.
- Inyecciones: Las inyecciones epidurales de esteroides o facetas pueden reducir la inflamación y el dolor.
Atención quirúrgica
La cirugía está reservada para pacientes con dolor persistente o intenso debido a problemas estructurales como hernias discales, estenosis espinal o inestabilidad.
Los procedimientos comunes incluyen:
- Discectomía: Elimina la parte herniada de un disco.
- Laminectomía: Extrae parte de una vértebra para aliviar la presión sobre los nervios.
- Fusión espinal: Estabiliza la columna mediante tornillos y varillas para unir dos o más vértebras.
Recuperación y qué esperar después del tratamiento
- Tratamiento conservador: La mayoría de los pacientes se recuperan en 4–6 semanas.
- Después de la cirugía: La recuperación dura entre 1 y 4 meses, dependiendo del procedimiento.
La fisioterapia y el regreso gradual a la actividad son vitales para el éxito a largo plazo.
Posibles riesgos o efectos secundarios (complicaciones)
- Dolor persistente o recurrente
- Lesión o infección nerviosa tras la cirugía
- Debilidad muscular por inactividad
- Complicaciones de la medicación (malestar estomacal, somnolencia)
Perspectivas a largo plazo (pronóstico)
La mayoría de las personas se recuperan completamente del dolor de espalda y vuelven a sus actividades normales. Sin embargo, la recurrencia es común, especialmente si no se mantienen la postura, la fuerza del core y la mecánica corporal. El dolor crónico de espalda puede requerir un manejo continuo y cambios en el estilo de vida.
Gastos de bolsillo
Medicare
Código CPT 63047 – Laminectomía (descompresión): 271,76 $
Código CPT 63030 – Discectomía (extirpación de hernia discal): 225,06 $
Código CPT 22612 – Fusión (fusión lumbar posterior): 382,85 $
Código CPT 22842 – Instrumentación (varillas, tornillos, placas – 3–6 segmentos): $185.26
Código CPT 22867 – Colocación de dispositivo de proceso interspinoso: $257.99
Bajo Medicare, el 80% del importe aprobado para estos procedimientos está cubierto una vez que se ha alcanzado tu franquicia anual. El 20% restante suele ser responsabilidad del paciente. Los planes de seguro complementarios —como Medigap, AARP o Blue Cross Blue Shield— están diseñados para cubrir este 20%, asegurando que la mayoría de los pacientes tengan pocos o ningún gasto de bolsillo por cirugías aprobadas por Medicare. Estos planes complementarios trabajan directamente con Medicare para proporcionar cobertura completa para procedimientos de descompresión, fusión, instrumentación y estabilización interespinosa.
Si tienes un seguro secundario —como Planes Baseados en el Empleador, TRICARE o la Administración de Salud de Veteranos (VHA)— actúa como pagador secundario una vez que Medicare ha tramitado tu reclamación. Una vez cumplida la franquicia, estos planes pueden cubrir cualquier coseguro o saldo restante. La mayoría de los seguros secundarios tienen franquicias pequeñas, normalmente entre 100 y 300 dólares, dependiendo de tu póliza y de la red de proveedores de atención.
Compensación por Trabajadores
Si tu condición o lesión lumbar que requiere descompresión, fusión o colocación de dispositivos interespinosos fue causada por actividades laborales, la Compensación de Trabajadores cubrirá todos los costes hospitalarios, quirúrgicos y de rehabilitación relacionados. Los pacientes no tendrán gastos de bolsillo bajo una reclamación aceptada de Compensación Laboral.
Seguro sin culpa
Si tu condición o lesión espinal se ha producido o empeorado debido a un accidente de tráfico, el seguro sin culpa cubrirá el coste total del tratamiento, incluyendo laminectomía, discectomía, fusión y colocación de dispositivos interespinosos. El único coste potencial para ti puede ser una pequeña franquicia, dependiendo de las condiciones de tu póliza de seguro.
Ejemplo
Robert, un paciente de 68 años con estenosis espinal lumbar, se sometió a laminectomía (CPT 63047), fusión posterior (CPT 22612) y colocación de dispositivo interespinoso (CPT 22867). Sus costes de bolsillo de Medicare fueron de 271,76 dólares, 382,85 y 257,99 dólares. Como tenía seguro suplementario a través de Blue Cross Blue Shield, el 20% restante no cubierto por Medicare fue pagado íntegramente, dejándole sin gastos de bolsillo para su procedimiento.
Preguntas más frecuentes (FAQ)
Q. ¿Cuál es la causa más común del dolor de espalda?
Un. La mayoría de los casos de dolor de espalda se deben a causas mecánicas, como distensión muscular, problemas de disco o artritis, más que a enfermedades graves.
Q. ¿Cuándo debería acudir a un médico por el dolor de espalda?
Un. Si el dolor dura más de dos semanas, se irradia a las piernas o va acompañado de debilidad, entumecimiento o cambios en la vejiga/intestinos, busca una evaluación médica.
Q. ¿Se puede prevenir el dolor de espalda?
R. Sí. El ejercicio regular, mantener una buena postura y utilizar técnicas adecuadas de levantamiento son medidas preventivas clave.
Q. ¿Siempre necesito cirugía por el dolor de espalda?
R. No. Más del 90% de los pacientes mejoran con tratamientos no quirúrgicos como la fisioterapia y la medicación. La cirugía solo se recomienda para compresión nerviosa persistente o severa.
Resumen y conclusiones
El dolor de espalda es una condición extremadamente común pero a menudo manejable. La mayoría de los casos se resuelven con tratamientos conservadores, incluyendo descanso, ejercicio y medicación. Para casos graves causados por compresión nerviosa o inestabilidad espinal, las técnicas quirúrgicas modernas ofrecen excelentes resultados y una recuperación rápida. Mantener un estilo de vida saludable y una postura adecuada puede ayudar a prevenir la recurrencia.
Perspectiva clínica y hallazgos recientes
Una revisión reciente destacó que el dolor de espalda sigue siendo una de las causas más comunes de discapacidad en todo el mundo, representando hasta 200.000 millones de dólares anuales en costes sanitarios y pérdida de productividad. El estudio clasificó las causas en orígenes mecánicos (90% de los casos), inflamatorios, infecciosos, oncológicos y metabólicos, subrayando que identificar señales de alerta como fiebre, traumatismos, antecedentes oncológicos o déficits neurológicos es esencial para evitar pasar por alto condiciones graves como el síndrome de la cauda equina o la malignidad.
La evidencia mostró que la mayoría del dolor de espalda inespecífico se resuelve con un manejo conservador centrado en la actividad física, la educación y la modificación del estilo de vida, en lugar de la imagen o la intervención farmacológica temprana. Los tratamientos de primera línea incluyen la tranquilidad, la movilización temprana y la fisioterapia, mientras que los AINEs o relajantes musculares pueden utilizarse como complementos.
La cirugía se reserva para el dolor persistente con compromiso neurológico o anomalías estructurales. La revisión concluyó que la gestión interprofesional —que combina orientación médica, fisioterapia, atención farmacológica y educación del paciente— mejora significativamente la recuperación y reduce la recurrencia. (Estudio sobre el manejo multidisciplinar y las estrategias de cuidado conservador para el dolor de espalda – Véase PubMed.)
¿Quién realiza este tratamiento? (Especialistas y equipo implicado)
El dolor de espalda es gestionado por un equipo multidisciplinar que incluye cirujanos ortopédicos de columna, neurocirujanos, especialistas en manejo del dolor y fisioterapeutas.
¿Cuándo acudir a un especialista?
Consulta a un especialista en columna si experimentas:
- Dolor de espalda persistente que dura más de 6 semanas.
- Irradia dolor, entumecimiento o hormigueo en las piernas.
- Dificultad para caminar o estar de pie.
- Dolor tras un trauma o lesión.
¿Cuándo acudir a urgencias?
Busca atención médica inmediata si experimentas:
- Pérdida de control de la vejiga o del intestino.
- Debilidad o parálisis severa en las piernas.
- Fiebre, escalofríos o pérdida de peso inexplicable.
- Dolor tras una caída grave o un accidente.
¿Cómo es realmente la recuperación?
La mayoría de los pacientes mejoran significativamente en pocas semanas gracias a la terapia y ajustes en el estilo de vida. Tras la cirugía, la rehabilitación gradual ayuda a recuperar la fuerza y la flexibilidad. El ejercicio continuo y una buena ergonomía evitan que se repitan.
¿Qué ocurre si lo ignoras?
Ignorar el dolor de espalda puede provocar dolor crónico, compresión nerviosa o problemas de movilidad a largo plazo. El diagnóstico y tratamiento precoz aseguran una recuperación más rápida y evitan complicaciones.
¿Cómo prevenirlo?
- Haz ejercicio regularmente para fortalecer los músculos del core.
- Mantén una postura correcta al sentarte y estar de pie.
- Levanta los objetos correctamente doblando las rodillas.
- Mantén un peso saludable y evita fumar.
Nutrición y salud ósea o articular
Una dieta rica en calcio, vitamina D y proteínas magras favorece la fortaleza de los huesos y las articulaciones. Mantenerse hidratado ayuda a mantener los discos espinales sanos.
Modificaciones de la actividad y del estilo de vida
Incorpora ejercicios de bajo impacto como caminar, nadar o yoga en tu rutina. Evita estar sentado durante mucho tiempo, utiliza sillas ergonómicas y haz pausas frecuentes durante el trabajo.
¿Tienes más preguntas?
¿Cuándo debería plantearme ver a un médico por mi dolor de espalda?
Deberías acudir al médico si experimentas dolor intenso, dolor que no mejora con el descanso o si va acompañado de síntomas como entumecimiento, hormigueo, debilidad o problemas intestinales o de vejiga.
¿Cómo contribuye la mala postura al dolor de espalda?
Una mala postura puede forzar músculos y ligamentos, lo que con el tiempo puede causar molestias y dolor crónico de espalda. También puede contribuir a la desalineación de la columna.
¿Qué cambios en el estilo de vida pueden ayudar a prevenir el dolor de espalda?
Mantener un peso saludable, hacer ejercicio regularmente, una buena postura y ajustes ergonómicos en el trabajo pueden ayudar a prevenir el dolor de espalda.
¿Cuáles son los síntomas de una hernia discal?
Los síntomas incluyen dolor de espalda localizado, dolor que se irradia a las piernas (ciática), entumecimiento, hormigueo y debilidad en las piernas.
¿Qué es la radiculopatía lumbar?
La radiculopatía lumbar, o ciática, ocurre cuando un nervio de la parte baja de la columna se comprime, causando dolor, entumecimiento o debilidad en las piernas.
¿Pueden el estrés y la ansiedad causar dolor de espalda?
Sí, el estrés y la ansiedad pueden causar tensión muscular y agravar el dolor de espalda.
¿Cuáles son las opciones quirúrgicas para tratar el dolor de espalda?
Las opciones quirúrgicas incluyen microdiscectomía, fusión espinal y cirugías de descompresión, dependiendo de la causa subyacente
¿Qué tan efectiva es la fisioterapia para el dolor de espalda?
La fisioterapia puede ser muy eficaz para fortalecer los músculos de la espalda, mejorar la flexibilidad y reducir el dolor.
¿Qué papel juega la obesidad en el dolor de espalda?
La obesidad aumenta la tensión sobre los músculos de la columna y la espalda, contribuyendo al dolor y al desarrollo de condiciones como hernias discales.
¿Cómo afecta el tabaquismo al dolor de espalda?
Fumar puede reducir el flujo sanguíneo a la columna, dificultando la curación y aumentando el riesgo de dolor de espalda.
¿Cuáles son los riesgos del uso prolongado de corticosteroides para el dolor de espalda?
Los riesgos incluyen huesos debilitados (osteoporosis), mayor riesgo de infecciones y posibles desequilibrios hormonales.
¿Qué es la osteoporosis y cómo se relaciona con el dolor de espalda?
La osteoporosis es una afección en la que los huesos se debilitan y se vuelven frágiles, lo que a menudo provoca fracturas y dolor crónico de espalda.
¿Se recomiendan ejercicios específicos para aliviar el dolor de espalda?
Sí, se recomiendan ejercicios como estiramientos, fortalecimiento del core y actividades aeróbicas de bajo impacto para aliviar el dolor de espalda.
¿Cómo contribuye el embarazo al dolor de espalda?
El embarazo aumenta el peso y cambia la postura, lo que provoca una tensión adicional en los músculos de la espalda y la columna.
¿Cuáles son los beneficios de usar calor o hielo para el dolor de espalda?
El hielo puede reducir la inflamación y adormecer el dolor agudo, mientras que el calor puede relajar los músculos y mejorar el flujo sanguíneo para el dolor crónico.
¿Pueden los malos hábitos de sueño causar dolor de espalda?
Sí, las posiciones incorrectas para dormir o el uso de un colchón sin soporte pueden contribuir al dolor de espalda.
¿Cuál es la importancia de las "señales de alerta" en la evaluación del dolor de espalda?
Las señales de alerta indican condiciones graves que requieren atención médica inmediata, como cáncer, infecciones o déficits neurológicos significativos.
¿Cómo afecta el trabajo físico al riesgo de dolor de espalda?
El trabajo físico arduo puede forzar los músculos de la espalda y la columna, aumentando el riesgo de lesiones y dolor crónico.
¿Puede el dolor de espalda ser un síntoma de otras condiciones de salud subyacentes?
Sí, el dolor de espalda puede estar asociado a condiciones como problemas renales, infecciones o tumores.
¿Qué es la microdiscectomía y cuándo se utiliza?
La microdiscectomía es una cirugía mínimamente invasiva para extraer una parte de una hernia discal que comprime un nervio, utilizada cuando los tratamientos conservadores fracasan.
¿Cuánto suele durar la recuperación tras una cirugía de espalda?
La recuperación puede durar de 1 a 4 meses o más, dependiendo del tipo de cirugía y de los factores individuales del paciente.
¿Qué papel juega la ergonomía en la prevención del dolor de espalda?
Una ergonomía adecuada en el lugar de trabajo y en las actividades diarias puede ayudar a reducir la tensión en la espalda y prevenir el dolor.
¿Qué es la cirugía de fusión espinal y cuándo se recomienda?
La cirugía de fusión espinal consiste en unir dos o más vértebras para estabilizar la columna, recomendada para afecciones como la enfermedad degenerativa grave del disco o la espondilolistesis.
¿Cuáles son las posibles complicaciones de una cirugía de espalda?
Las complicaciones pueden incluir infecciones, daño nervioso, coágulos sanguíneos y un alivio incompleto del dolor.

