Si el dolor de columna se vuelve tan intenso que interrumpe la vida diaria o va acompañado de hinchazón, sensibilidad o enrojecimiento, es importante acudir a un médico.
En Complete Orthopedics, nuestros especialistas expertos en columna son expertos en el tratamiento del dolor de columna tanto quirúrgico como no quirúrgico. Examinamos los síntomas, diagnosticamos la condición y recomendamos tratamientos adecuados, incluyendo cirugía si es necesario.
Prestando servicio a la ciudad de Nueva York y Long Island, colaboramos con seis hospitales para ofrecer cirugías de columna de vanguardia y atención ortopédica integral. Puedes concertar una consulta con nuestros cirujanos ortopédicos en línea o por teléfono.
Infórmate sobre las causas más comunes del dolor de columna y las opciones de tratamiento disponibles, incluyendo cuándo la cirugía puede ser la mejor opción.
Visión general
La rehernia del disco intervertebral es la recurrencia de los síntomas de un prolapso del disco intervertebral tras un periodo conservador. La re-hernia puede ocurrir en la misma ubicación, en el lado opuesto, o puede haber hernia del disco a nivel adyacente. Diversos factores pueden ser responsables de la re-hernia, aunque la incidencia es baja (menos del 15%). El manejo de la re-hernia puede ser no quirúrgico o quirúrgico, dependiendo de la condición subyacente.
El disco intervertebral prolapsado puede ser una protrusión o una extrusión. En la protrusión del disco, el núcleo pulposo blando interno hernia a través del anillo sin una ruptura real del anillo. La protrusión del núcleo provoca adelgazamiento del anillo externo a medida que este se estira. La microdiscectomía para protrusión puede aumentar el riesgo de re-hernia a través de una parte adelgazada del anillo.
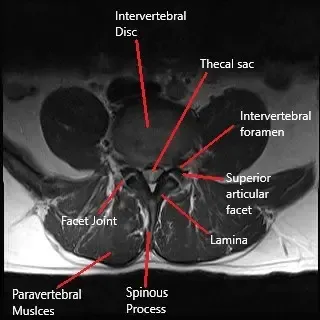
En casos de extrusión discal, el núcleo pulposo se hernia por un defecto en el anillo. El material del disco extruido se retira durante la microdiscectomía y puede producirse una re-hernia por el mismo defecto si el defecto en el anillo durante la hernia primaria era grande.
Durante una cirugía de microdiscectomía, el cirujano utiliza una pequeña incisión (de 1 a 1,5 pulgadas) en la parte posterior para acceder al disco intervertebral enfermo. El cirujano utiliza un microscopio quirúrgico con lupa para visualizar mejor el disco. Durante la microdiscectomía, el cirujano procede a extraer solo una pequeña parte del núcleo en comparación con una discectomía completa agresiva durante la técnica abierta.
En el caso de la protrusión, el cirujano utiliza una incisión roma para entrar en el espacio del disco y extraer los fragmentos libres. El cirujano retira los fragmentos libres fuera del espacio del disco en caso de extrusión discal. El defecto en el anillo suele cerrarse para evitar la re-hernia.
El tipo de técnica quirúrgica utilizada durante la microdiscectomía y el tipo de hernia pueden correlacionarse con el riesgo de re-hernia tras la cirugía. La eliminación de material discal insuficiente y el cierre inadecuado de un gran hueco en el anillo pueden provocar una re-herniación. De manera similar, el anillo adelgazado y estirado corre riesgo de re-hernia. Las incisiones amplias del anillo durante la cirugía también aumentan el riesgo de re-herniación.
Otros Cuases
Otros factores como la diabetes mellitus no controlada, el tabaquismo y la obesidad pueden contribuir a la re-hernia tras la cirugía de microdiscectomía. Se motiva a los pacientes a continuar con las actividades diarias normales tras la cirugía; sin embargo, las precauciones inadecuadas y la mala postura tras la microdiscectomía pueden provocar una re-hernia.
La re-hernia puede ocurrir en el periodo inmediatamente posterior a la operación, unas semanas o meses después de la cirugía, o años después de la operación. Sin embargo, los síntomas de la rehernia pueden no ser tan claros como los iniciales de la cirugía. Los síntomas de la rehernia pueden confundirse fácilmente con los síntomas continuos de la hernia discal inicial. Un largo intervalo sin dolor tras la microdiscectomía y el posterior desarrollo de síntomas pueden indicar con mayor claridad una posible re-hernia.
Los pacientes pueden quejarse de síntomas similares a los originales de hernia discal. Los síntomas de la hernia discal incluyen dolor radicular que irradia en los muslos y las piernas. Los pacientes también pueden informar entumecimiento y hormigueo en las extremidades inferiores.
Puede haber una debilidad en los músculos de las extremidades inferiores. Sin embargo, durante la re-hernia, los pacientes pueden informar de dolor diferente en localización, intensidad y relación con cualquier actividad física. La diferencia puede deberse a una compresión en un lugar diferente o a un anclaje de la raíz nerviosa a la fibrosis epidural.
Diagnóstico
El diagnóstico se realiza mediante hallazgos del examen físico que están correlacionados con estudios de imagen. Durante el examen físico, el cirujano puede detectar dolor durante maniobras específicas y exámenes potenciados/sensoriales de las extremidades inferiores. El médico también puede realizar una inyección diagnóstica de la raíz nerviosa en casos en los que el diagnóstico clínico no sea evidente.
Se utiliza un estudio de imagen en forma de resonancia magnética para diagnosticar la re-hernia. Los estudios de resonancia magnética con gadolinio pueden utilizarse para diferenciar entre tejido cicatricial y re-hernia. Otros estudios de imagen, como una radiografía y un TAC, se utilizan más comúnmente para visualizar la anatomía ósea del paciente. La evaluación de la anatomía ósea ayuda a planificar una cirugía posterior si es necesario.
Tratamiento
El manejo de la re-hernia es similar al prolapso primario del disco. El tratamiento principal es conservador en forma de analgésicos, fisioterapia y modificación de la actividad. También puede utilizarse una inyección epidural de esteroides para el manejo de los síntomas.
Se realiza un tratamiento quirúrgico en forma de microdiscectomía repetida para la re-hernia. Las indicaciones para la cirugía repetida son más estrictas en comparación con la cirugía primaria debido al alto número de casos de falsos positivos. Además, la cirugía repetida puede ser complicada debido a la presencia de tejido fibroso y la fijación de los nervios. Dependiendo de la condición subyacente, el cirujano puede acceder a la columna a través de la misma incisión o por una diferente.
En algunos pacientes que requieren cirugía, puede estar indicada la fusión intersomática lumbar. Los pacientes con múltiples reherniaciones e inestabilidad del segmento espinal se manejan mejor mediante cirugía de fusión lumbar. Durante una cirugía de fusión lumbar, el cirujano retira completamente el material del disco intervertebral y utiliza un injerto óseo para soldar/fusionar las dos vértebras adyacentes y crear estabilidad.
¿Tienes más preguntas?
¿Cuáles son los signos y síntomas de la reherniación?
Los signos y síntomas de la rehernia pueden incluir: recurrencia del dolor radicular que se irradia por las piernas. Entumecimiento y hormigueo en las extremidades inferiores. Debilidad en los músculos de las extremidades inferiores. Dolor que puede diferir en localización e intensidad respecto a la hernia inicial. Un largo intervalo sin dolor seguido del regreso de los síntomas puede indicar una rehernia.
¿Cómo se diagnostica la rehernia?
El diagnóstico suele realizarse mediante una combinación de examen físico y estudios de imagen. La resonancia magnética es la técnica de imagen preferida, ya que puede mostrar claramente el disco intervertebral y cualquier hernia recurrente. La resonancia magnética con contraste de gadolinio puede ayudar a diferenciar entre tejido cicatricial y rehernia verdadera. Las radiografías y los TACs pueden utilizarse para evaluar las estructuras óseas y planificar cualquier posible cirugía.
¿Qué factores aumentan el riesgo de rehernia?
Varios factores pueden aumentar el riesgo de rehernia, incluyendo: diabetes mellitus no controlada. Fumar. Obesidad. Mala postura y precauciones inadecuadas tras la cirugía. El tipo de hernia inicial (protrusión vs. extrusión) y la técnica quirúrgica utilizada.
¿Cómo puedo reducir mi riesgo de rehernia tras la cirugía?
Para reducir el riesgo de rehernia, es importante: Seguir cuidadosamente las instrucciones postoperatorias. Mantén un peso saludable. Evita fumar. Practica buena postura y mecánica corporal. Realiza fisioterapia y ejercicios de fortalecimiento regulares según lo recomendado.
¿Cuáles son las posibles complicaciones de repetir la cirugía por rehernia?
Las complicaciones de la cirugía repetida pueden incluir: mayor riesgo de daño nervioso debido al tejido cicatricial y fibrosis. Mayor probabilidad de complicaciones quirúrgicas. Posible necesidad de fusión lumbar si hay inestabilidad espinal. Tiempo de recuperación más largo y potencial para movilidad reducida.
¿Pueden los cambios en el estilo de vida ayudar a controlar la rehernia?
Sí, los cambios en el estilo de vida pueden desempeñar un papel importante en el manejo de la reherniación. Mantener un peso saludable, dejar de fumar y practicar una buena postura y ergonomía pueden ayudar a reducir la tensión en la columna y disminuir el riesgo de rehernia. El ejercicio regular y la fisioterapia también pueden ayudar a fortalecer los músculos que sostienen la columna.
¿Es posible recuperarse completamente de una rehernia sin cirugía?
Sí, es posible recuperarse de una rehernia sin cirugía mediante tratamientos conservadores. Estas pueden incluir fisioterapia, manejo del dolor y modificaciones en el estilo de vida. Sin embargo, si los síntomas persisten o empeoran, puede ser necesaria una intervención quirúrgica.
¿Qué tan efectiva es la microdiscectomía repetida en comparación con la cirugía inicial?
La microdiscectomía repetida puede ser efectiva, pero la tasa de éxito puede ser ligeramente menor en comparación con la cirugía inicial debido a la presencia de tejido cicatricial y fibrosis. Una selección cuidadosa de pacientes y técnicas quirúrgicas avanzadas pueden mejorar los resultados
¿Existen tratamientos nuevos o avanzados para prevenir la rehernia?
Los tratamientos avanzados para prevenir la rehernia incluyen terapias biológicas como el plasma rico en plaquetas (PRP) e inyecciones de células madre para promover la cicatrización y regenerar el tejido discológico. Las técnicas quirúrgicas mínimamente invasivas y los protocolos mejorados de cuidados postoperatorios también contribuyen a mejores resultados.
¿Qué modificaciones en el estilo de vida se recomiendan tras la cirugía para prevenir la reherniación?
Las modificaciones recomendadas en el estilo de vida incluyen: Mantener un peso saludable. Realizar ejercicio regular de bajo impacto. Evitar fumar y consumir alcohol en exceso. Practicar buena postura y ergonomía. Siguiendo una dieta equilibrada rica en nutrientes que apoyan la salud de los huesos y las articulaciones.
¿Cómo afecta el tabaquismo al riesgo de rehernia?
Fumar afecta negativamente al proceso de curación al reducir el flujo sanguíneo y la entrega de osígeno a los tejidos, lo que dificulta la cicatrización del anillo fibroso y aumenta el riesgo de rehernia. Dejar de fumar puede reducir significativamente este riesgo y mejorar la salud general de la columna.
¿Qué debo esperar durante la recuperación tras una microdiscectomía repetida o una cirugía de fusión lumbar?
La recuperación tras una microdiscectomía repetida o cirugía de fusión lumbar puede implicar: estancia hospitalaria de 1-3 días para fusión lumbar, con posible alta el mismo día para microdiscectomía repetida. Regreso gradual a las actividades normales durante varias semanas o meses. Fisioterapia para fortalecer la columna y mejorar la movilidad. Estrategias para el manejo del dolor, incluyendo medicamentos y posiblemente inyecciones. Citas de seguimiento para monitorizar la recuperación y el progreso.

