Una mujer de 55 años acudió a nuestra consulta con quejas de un dolor lumbar agravado con radioterapia en la parte derecha de la nalga y la parte posterior del muslo. Ella notó el dolor por primera vez hace un año, cuando sufrió un accidente de tráfico. El dolor empeoró y limitó sus actividades diarias.
El dolor se describe como un dolor agudo que recorre su pierna derecha. El dolor es especialmente peor en actividades como agacharse, sentarse, levantarse de una silla, caminar o subir escaleras. La intensidad del dolor se describe como severa (9/10). El dolor interfiere con su sueño.
El dolor está asociado a entumecimiento y hormigueo en la extremidad inferior derecha. Ella niega cualquier debilidad en las extremidades inferiores ni cualquier anomalía en la vejiga intestinal. El paciente está actualmente desempleado y por discapacidad. Su historial quirúrgico previo es significativo para la cirugía de columna baja de hace 10 años y una prótesis total de cadera se realizó hace 4 años.
Su historial médico es significativo para hipertensión, hiperlipidemia e hipotiroidismo. Actualmente está tomando metoprolol, pravastatina y tiroxina. Anteriormente había probado fisioterapia junto con terapia de frío y calor. Recibió epidural e inyecciones selectivas en la raíz nerviosa hace un año.
El paciente es un exfumador y consume alcohol moderado ocasionalmente. Ella niega tener alergias médicas conocidas. En el examen físico, el paciente está tranquilo, consciente, cooperativo y bien orientado hacia el tiempo, el lugar y la persona. El examen de la columna baja revela sensibilidad sobre la musculatura paraspinal derecha.
El rango de la columna lumbar estaba limitado secundariamente al dolor. No hay sensibilidad al palpar los procesos espinosos. La prueba de elevación de pierna recta da positivo a 60 grados en el lado derecho. No hay signos de eritema, hinchazón, equimosis ni drenaje de los tractos paranasales.
El examen de las caderas bilaterales no reveló signos de sensibilidad sobre los trocánteres con un rango completo de movimiento de ambas caderas. El examen sensorial de potencia de las extremidades inferiores bilaterales fue anodinario con fuerza 5/5 y masa y tono normales, excepto en EHL 4/5 derecho. Los dermatomas sensoriales estaban intactos bilateralmente, excepto en el espacio web del pie dorsal derecho. Los reflejos tendinosos profundos eran simétricos bilateralmente. El examen sensorial de potencia de las extremidades superiores bilaterales no fue nada destacable.
Se revisó la radiografía de la columna lumbar junto con el paciente. La radiografía reveló cambios degenerativos severos en L5-S1 y anterolistesis de 5 mm en L4-5.
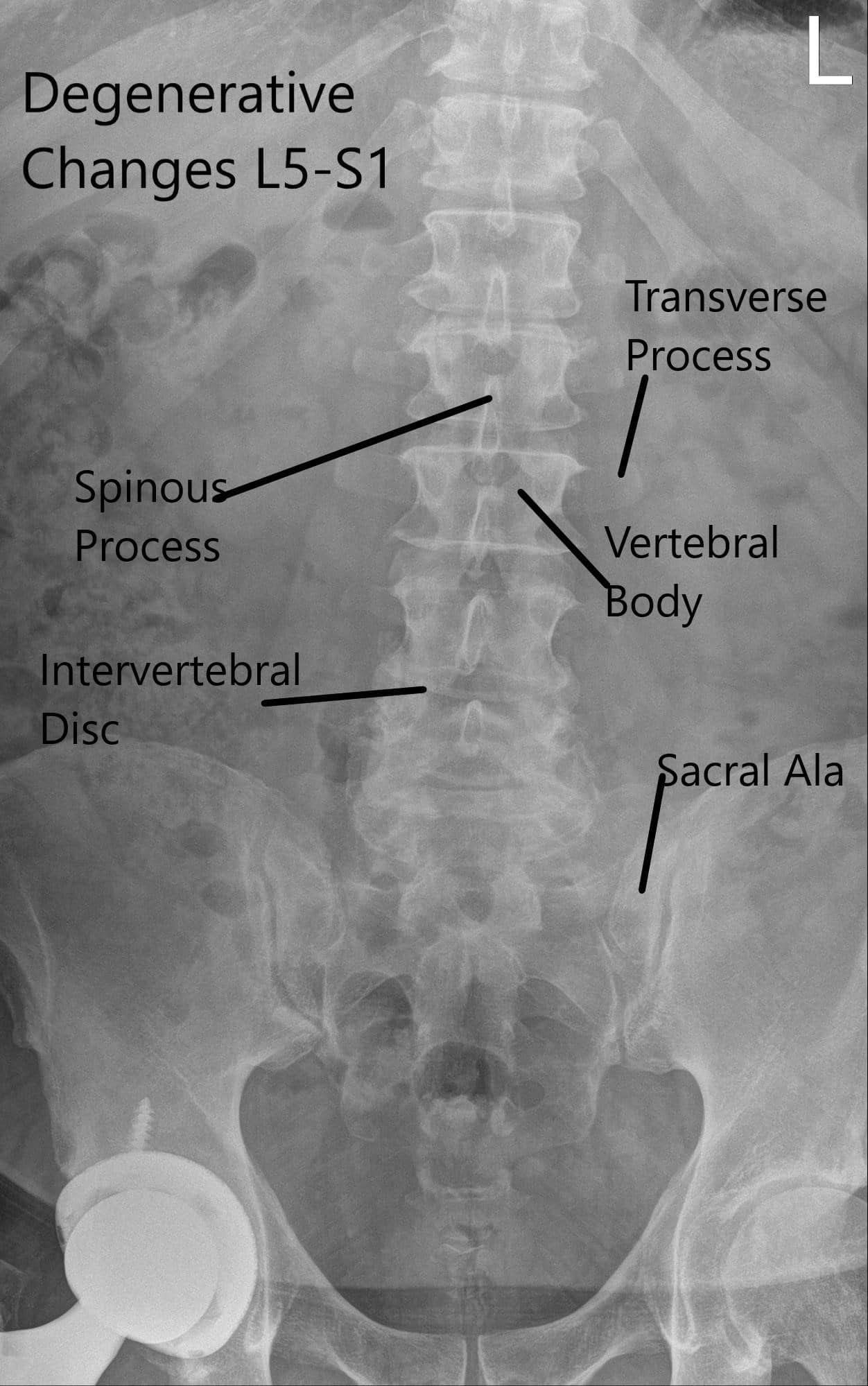
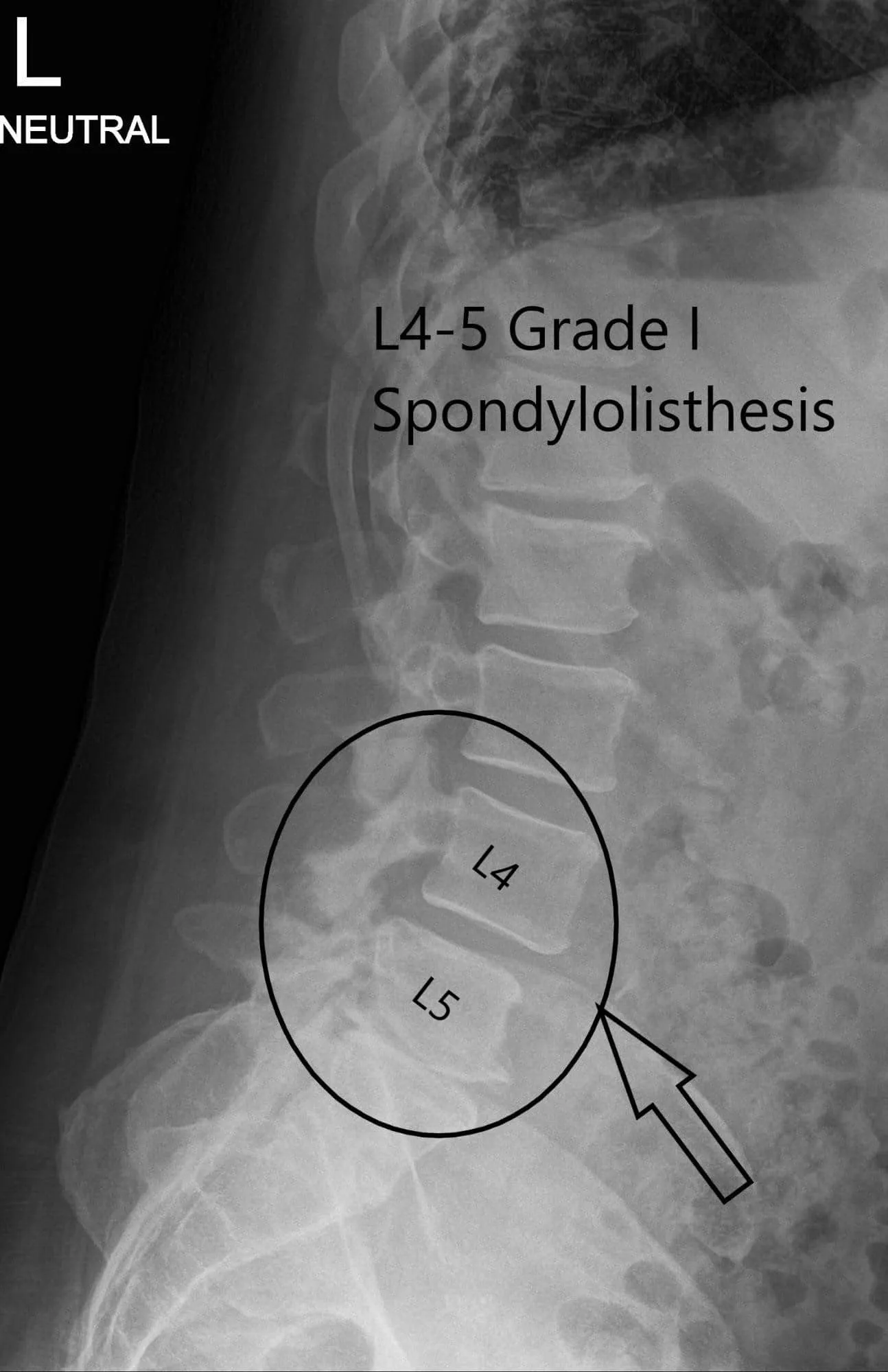
Radiografía preoperatoria de la columna vertebral en vistas AP y laterales.
Se realizó una resonancia magnética de la columna lumbar para evaluar la ubicación de compresión de la raíz nerviosa L5. TAC de la columna lumbar para revisar la anatomía ósea y permitir la planificación quirúrgica. El paciente se había sometido previamente a una microdiscectomía LS-S1 hace aproximadamente 15 años.
La resonancia reveló un ligero enderezamiento de la columna lumbar. Enfermedad degenerativa discogénica lumbar inferior con estenosis del canal central que provoca pinzamiento de las raíces nerviosas descendentes L5 y S1, respectivamente en los niveles L4-L5 y L5-S1. La raíz nerviosa L4 derecha que sale también es impactada en L4-L5 y la raíz nerviosa derecha que sale en L5-S1.
Artrosis de facetas lumbar inferiores más presentes en L4-L5, donde hay artrosis severa mayor que derecha izquierda y un derrame moderado de la articulación facetaria izquierda.
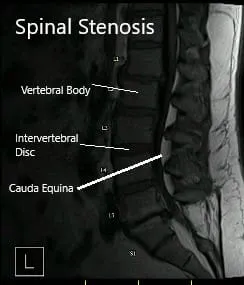
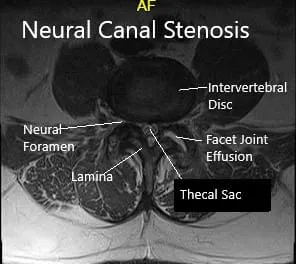
Resonancia magnética que muestra secciones sagital y axial.
El paciente había agotado todas las opciones conservadoras de manejo y se le recomendó la cirugía de fusión intersomática transforaminal lumbar (TLIF) mínimamente invasiva (MISS). Se discutieron a fondo con ella y su hija los riesgos, beneficios y alternativas. Ella aceptó seguir adelante con la cirugía.
El paciente fue llevado al quirófano y sedado bajo intubación general por tubo endotraqueal. Luego fue colocado en posición de tendido con un acolchado adecuado bajo todas las protuberancias óseas.
A continuación, se preparó y colocó la región lumbar inferior de la columna vertebral de forma habitual estéril, y después procedimos a utilizar imágenes fluoroscópicas para identificar el área del enfoque Wiltse para la fusión intersomática lateral transforaminal mínima invasiva.
Una vez satisfechos con la posición, elegimos un punto aproximadamente 3 cm lateral a la línea media y aproximadamente 4 cm de longitud. Una vez realizada la incisión inicial en la piel, usamos electrocauterización para diseccionar hacia abajo a lo largo de los planos e identificamos la fascia lumbar. Luego hicimos una incisión a lo largo de la fascia y colocamos un suturón de estay dentro de la fascia.
Luego usamos la disección roma para partir las fibras musculares y palpámos el borde del proceso transversal. Una vez satisfechos con la posición en la imagen fluoroscópica, procedimos a usar una aguja de Jamshidi en las puntas laterales de las articulaciones facetarias, excepto en la región L4, donde se colocó a lo largo de la esquina del proceso transversal y la faceta, para evitar lesionar la articulación L3-L4.
Todas las agujas fueron colocadas bajo imagen fluoroscópica y, una vez satisfechos con la posición, evaluamos su monitorización nerviosa y no encontramos cambios en ninguna de las posiciones de las agujas. Luego colocamos un alambre guía en el cuerpo vertebral y después retiramos la aguja Jamshidi.
Luego fijamos los cables guía al borde de la cama del paciente y centramos nuestra atención en realizar los procedimientos de descompresión y fusión intercompasible. Luego usamos un microscopio para comenzar la descompresión en la región L4-L5.
Primero identificamos la lámina L4 y realizamos un procedimiento de hemilaminectomía. Pudimos identificar la duramadre así como el nervio L4 que sale y luego identificamos el espacio del disco intervertebral. Había un complejo osteofito muy grande a lo largo de la región L4-L5, así como en la zona L5-S1.
Luego continuamos la disección usando la muebla de Midas para realizar también una hemilaminectomía de la región L5-S1, comenzando por la lámina L5 y saliendo por los forámenes L5-S1. Pudimos visualizar el nervio L5 y descomprimir completamente el nervio de cualquier tejido suprayacente. Luego identificamos el espacio del disco intervertebral.
El espacio del disco era significativamente estrecho, con una cantidad notable de cicatrices alrededor de la duramadre hasta el disco. Una vez completada la descompresión y estuvimos completamente satisfechos con la exposición, centramos nuestra atención en las fusiones intersonantes.
Se utilizó una hoja tamaño #15 para hacer una incisión abierta a lo largo del anillo posterolateral y luego procedimos a realizar un procedimiento de microdiscectomía. Usamos curettes de un sistema Medtronic y, una vez satisfechos con la discectomía, centramos nuestra atención en colocar un implante intersomático del tamaño adecuado.
Basándonos en imágenes fluoroscópicas, consideramos que un implante tamaño #12 sería satisfactorio y, por ello, procedimos a obtener una jaula PEEK de media luna de 30 x 12 mm y la rellenamos con matriz ósea desmineralizada así como BMP. Luego pusimos la jaula en su sitio. El borde del cuerpo vertebral inferior L4 fue retirado mediante un osteotomo para permitir la entrada del implante.
Una vez satisfechos con la posición del implante, evaluamos su posición tanto en el plano AP como en el lateral y procedimos a colocar el injerto óseo posteriormente detrás de los implantes dentro del cuerpo intervertebral. Luego lavamos la zona con solución salina normal y reevaluamos la raíz nerviosa y la duramadre.
No hubo signos de compresión y estamos realmente satisfechos con la posición y alineación de los implantes de fusión intersomática y el injerto óseo. Luego dirigimos nuestra atención hacia la región L5-S1. De manera similar, usamos una hoja tamaño #15 para crear una anulotomía y luego colocamos varias curetas para realizar una microdiscectomía y preparar el espacio intervertebral para un implante.
Usamos los tornillos del lado izquierdo para distraer el espacio abierto, pero notamos que había una abertura muy mínima. Similar a la región L4-L5, utilizamos un osteotomo a lo largo del borde del cuerpo vertebral inferior L5 para obtener un punto de entrada. Luego procedimos a colocar una jaula PEEK de media luna de 30 x 9 mm en su posición, también usando BMP y matriz ósea desmineralizada en el implante.
Luego evaluamos la raíz nerviosa L5 que sale, así como la raíz nerviosa S1 que atraviesa y la duramadre, y encontramos que estaba completamente descomprimida. Quedamos completamente satisfechos con la posición y alineación de los implantes y centramos nuestra atención en la fijación de la varilla y los tornillos.
Empezamos por el lado izquierdo y colocamos una varilla de tamaño #60 mm en su posición. Luego la aseguramos y nos aseguramos de que hubiera una cantidad adecuada de lordosis lumbar. Luego también aseguramos la varilla del lado derecho, de longitud similar, en su posición.
Luego obtuvimos las imágenes fluoroscópicas finales y quedamos completamente satisfechos con nuestra fijación y alineación. Luego lavamos las heridas con suero fisiológico normal y vancomicina inculcadas en la herida. Procedimos a cerrar las capas con suturas Vicryl tamaño #2 para la capa de fascia, seguidas por una sutura Vicryl tamaño #2-0 para la piel subcutánea y una sutura Monocryl #4-0 en curso para la capa subcutánea.
Se colocaron Steri-Strips y apósitos secos sobre la herida y el paciente fue devuelto de forma segura a la sala de recuperación. No se reportaron complicaciones intraoperatorias por parte del anestesista. Las enfermeras informaron de un recuento correcto de instrumentos.
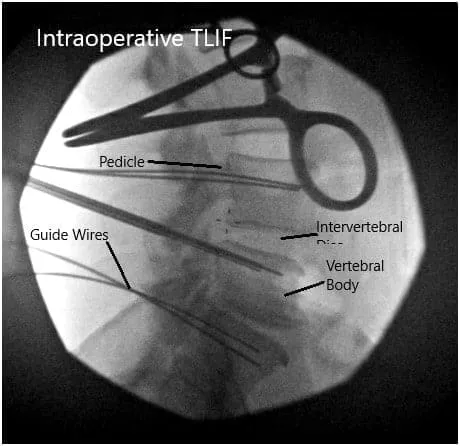
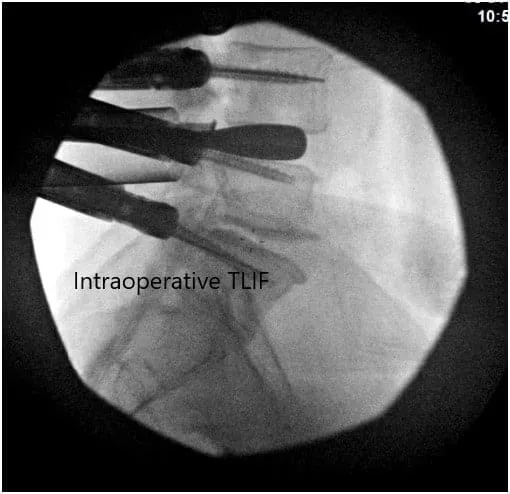
Imágenes fluoroscópicas intraoperatorias.
Se permitirá al paciente soportar peso según la tolerancia en el postoperatorio. Le pediremos que se abstenga de antiinflamatorios no esteroideos. El paciente solo necesitó profilaxis ventricular durante su ingreso hospitalario. Paitent fue dado de alta a domicilio tras 4 días de estancia hospitalaria. Le siguieron como paciente ambulatorio hasta una recuperación sin incidentes. Poco después de la cirugía pudo realizar actividades diarias y volvió a su estado normal en unas 10 semanas.
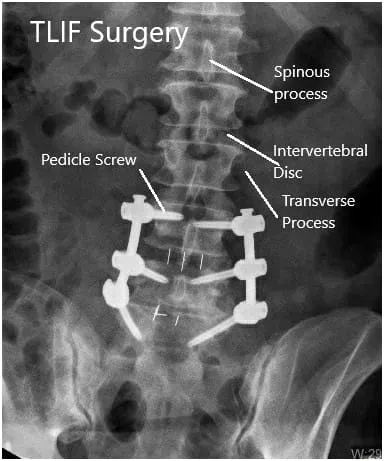
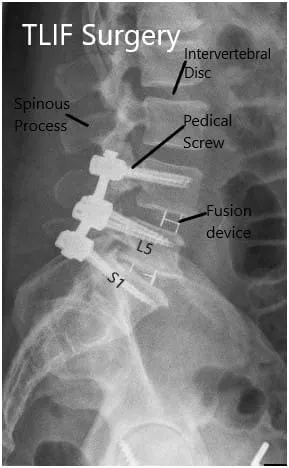
Radiografía postoperatoria en vistas AP y laterales.
Aviso legal – El nombre, edad, sexo, fechas y eventos del paciente han sido modificados o modificados para proteger su privacidad.
