Una mujer de 72 años acudió a nuestra consulta con quejas de dolor en la cadera derecha y la rodilla derecha. La paciente dijo que resbaló y cayó hace 6 años. Se lesionó la cadera derecha y la rodilla derecha. La cadera derecha fue gestionada de forma conservadora mientras se sometía a una cirugía meniscal de la rodilla derecha. Ella afirma que el dolor ha empeorado desde entonces, afectando a sus actividades diarias.
El dolor en la cadera derecha se localizó en la ingle y se describió como un dolor sordo que se irradiaba hacia la rodilla. La intensidad varía de leve a severa dependiendo de la actividad física involucrada. El dolor se agravaba con actividades como caminar, subir escaleras, sentarse, agacharse y agacharme. El dolor mejoraba en reposo, pero últimamente le había estado molestando el sueño.
La paciente llevaba un supermercado local y su trabajo incluía levantar, mover, doblarse y conducir para conseguir suministros. Durante el fin de semana, disfrutaba yendo al parque con sus amigos. Secundario al dolor, ha reducido sus horas de trabajo y no ha podido realizar las actividades que disfruta. Su marido la acompañó a la consulta y estaba igualmente angustiado.
Era una no fumadora y bebedora social. Su historial médico incluía diabetes mellitus, dislipidemia e hipertensión, todos bien controlados con medicación. Informó que su último HbA1C fue de 6,2, demostrando buen control. Actualmente estaba tomando metformina 1000 mg, atorvastatina 20 mg y amlodipina 10 mg. Su historial quirúrgico anterior incluía reparación meniscal de la rodilla derecha y fusión intersomócrata posterior lumbar (PLIF).
El dolor en la ingle se gestionó de forma conservadora mediante fisioterapia. También recibió inyecciones de cortisona en la cadera derecha de un médico externo con un alivio mínimo. En ese momento estaba usando un bastón para caminar.
En su examen físico, su marcha era bípeda, coordinada y antálgica, con una fase de postura reducida en el lado derecho. Al ponerse de pie, ambos hombros, espinas ilíacas anterosuperiores (ASIS), pasteles y malleolo medial estaban al mismo nivel. No hubo evidencia de aumento de lordosis lumbar ni de escoliosis funcional/estructural.
En el examen supino, ambos ASIS estaban al mismo nivel. No había cicatriz, sinusitis, eritema en el triángulo de Scarpa, ni lateral ni posterior de la cadera. No había ganglios linfáticos inguinales agrandados. El rango de movimiento de la cadera derecha se restringió terminalmente en abducción, extensión y rotación interna.
En la palpación digital, no hubo acortamiento supra-trocantérico. Había sensibilidad en la línea articular anterior derecha. El examen de la cadera contralateral, la rodilla bilateral y el tobillo resultó normal. No había déficit neurológico distal. Los pulsos bilaterales en las extremidades inferiores eran palpables y de buen volumen.
Las imágenes revelaron osteoartritis en la cadera derecha con reducción del espacio articular y osteófitos. Al paciente se le recomendó un reemplazo robótico total de cadera a la derecha. Los riesgos, beneficios y alternativas se discutieron extensamente con la paciente y ella estuvo de acuerdo con el plan.
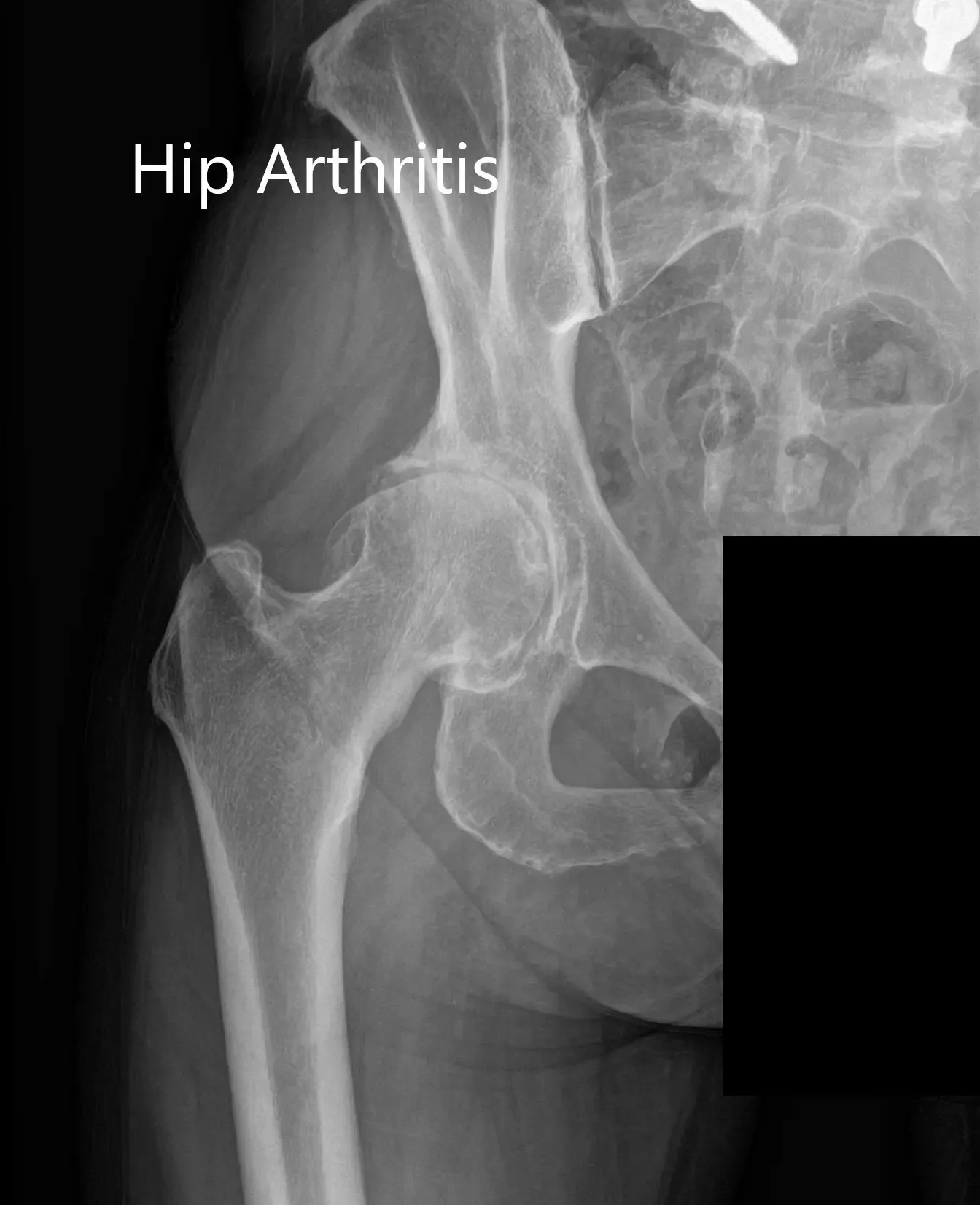
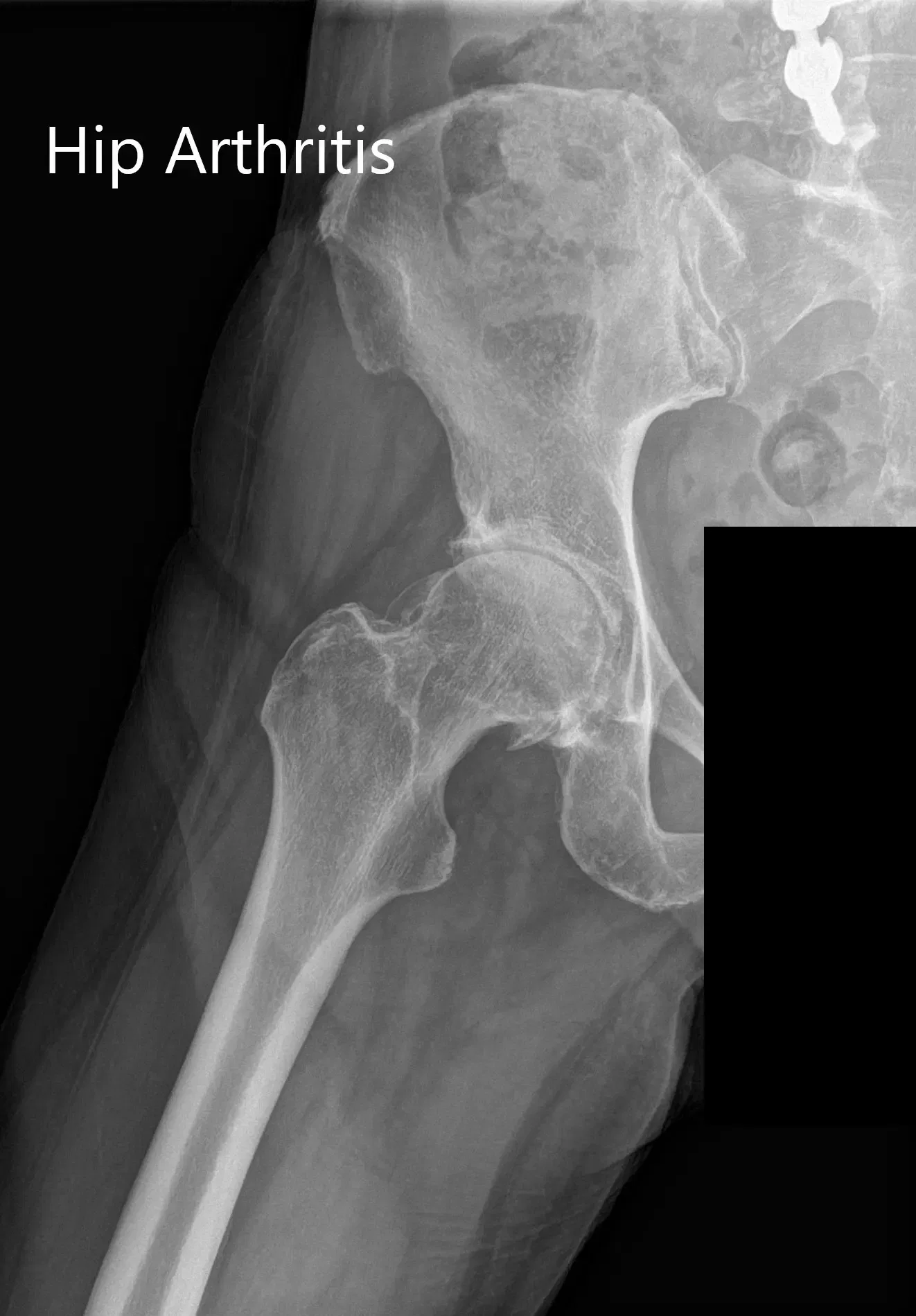
Radiografía preoperatoria que muestra la vista de la parágrafe auricular y lateral de la cadera derecha.
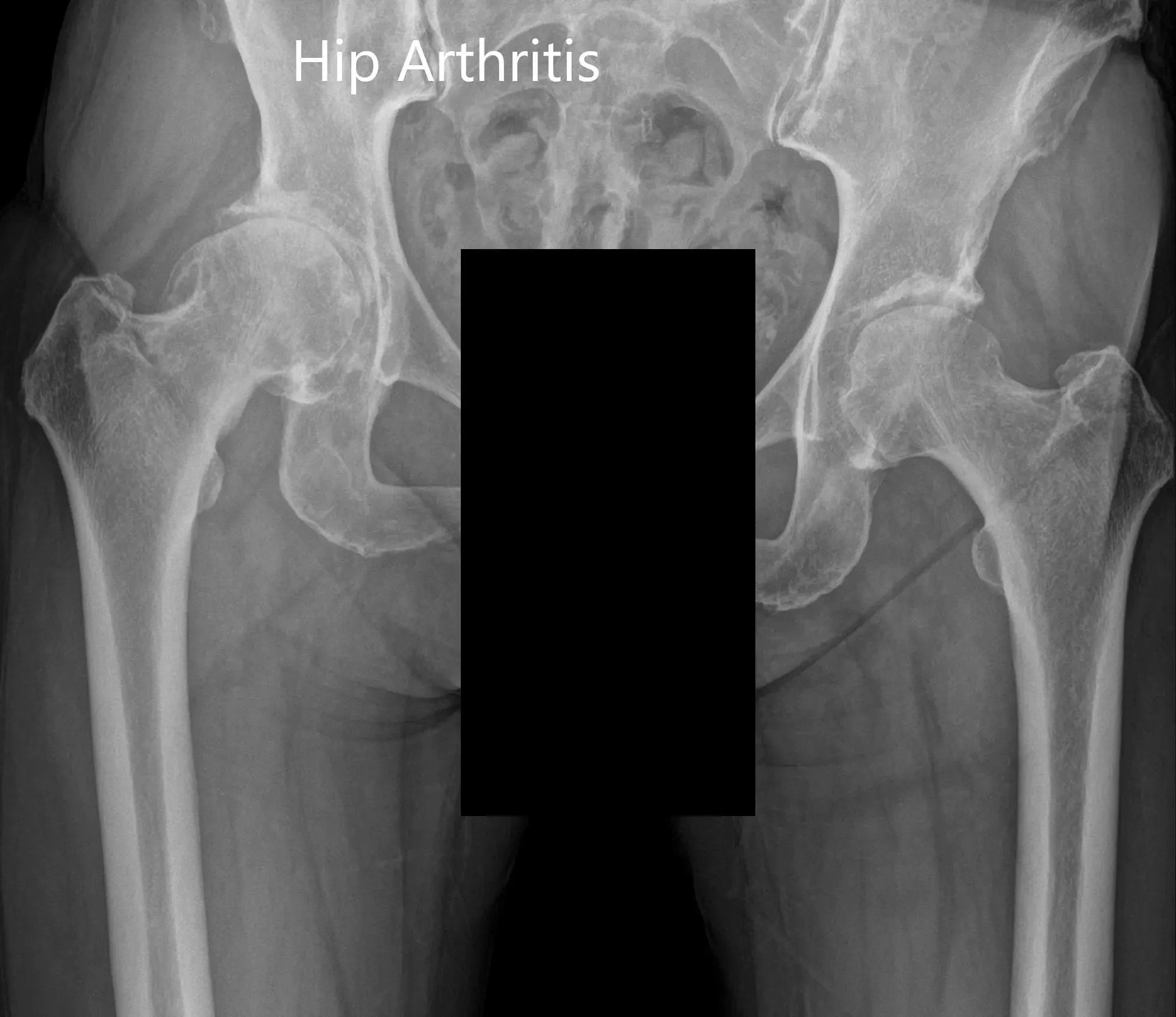
Radiografía preoperatoria que muestra la vista AP de la pelvis con ambas caderas.
OPERACIÓN: Reemplazo total de cadera robótico derecho.
IMPLANTES UTILIZADOS: Carcasa de tritanio de 52 mm con tornillo de 6,5 mm x 30 mm y carcasa Trident. Cero grados de poliuretano con un vástago de 127 grados y cabeza cerámica, diámetro exterior de 32 mm menos 4.
DESCRIPCIÓN DEL PROCEDIMIENTO: El paciente fue llevado al quirófano tras obtener la firma de consentimiento informado en el lugar quirúrgico correcto. Los riesgos, beneficios y alternativas se discutieron extensamente con el paciente antes del procedimiento. El paciente fue llevado al quirófano y el anestesista le obtuvo la anestesia.
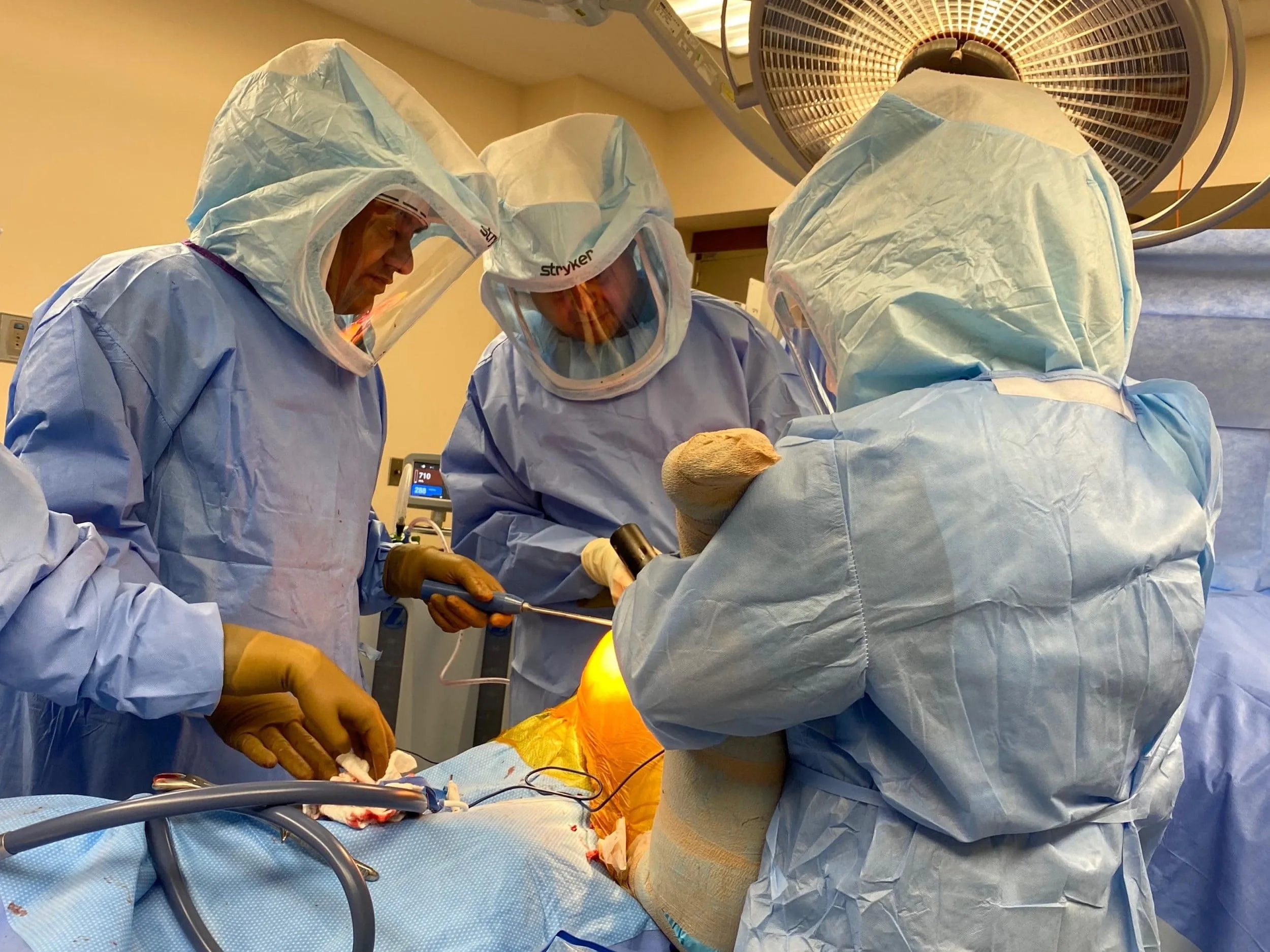
El paciente fue entonces colocado de forma definitiva, y la cadera derecha fue colocada y preparada de forma estéril habitual. El fijador externo se colocó sobre la cresta ilíaca derecha y luego se ensamblaron las matrices.
La incisión se realizó centrada sobre el trocánter mayor, y se incisionaron la piel y los tejidos subcutáneos. La fascia se dividió entonces.
Las estructuras posteriores de tejidos blandos fueron luego retiradas y etiquetadas para su reparación futura. El marcador se colocó en el fémur y sobre el acetábulo. Se realizó el registro para la longitud de las extremidades.
Luego se dislocó la cadera. Se realizó una resección del cuello y se midió la medición de trocánter menor al centro antes de la resección del cuello. El acetábulo quedó entonces expuesto. El resto del labrum fue entonces desbridado. El robot se utilizó entonces para escariar el acetábulo.
Luego se midió el acetábulo y la copa se colocó en posición en la anteversión correcta de abducción usando el robot. La ubicación se confirmó visualmente después. El escariado también se confirmó visualmente antes de la colocación del implante. El tornillo se colocó en la posición correcta y el poliuretano se colocó sobre la copa.
Entonces la atención se centró en el fémur. El fémur se rompió secuencialmente. El último broche quedó en su posición. La cabeza se colocó en su posición. A continuación, se medía la distancia menor al centro del trocánter y se reubicaba la cadera. La longitud de la extremidad fue confirmada con el robot y se comprobó que era precisa.
Luego se dislocó la cadera. A continuación, se retiraron los componentes de la prueba. Los componentes finales se colocaron entonces en su posición. La confirmación de la longitud de las extremidades se hizo de nuevo con el robot. Luego se retiraron marcadores en el acetábulo y el fémur y se administró un lavado exhaustivo. La inyección se aplicó para controlar el dolor.
Las estructuras posteriores de tejidos blandos se marcaron entonces al trocánter mayor a través de túneles transóseos. Luego se cerró la fascia con Ethibond. Los tejidos cutáneos se cerraron con Vicryl. Los tejidos subcutivos estaban cerrados con O Vicryl. La piel estaba cerrada con grapas.
La fijación externa se retiraba y se realizaba el cierre de nuevo en capas. La piel se cerraba con grapas. A continuación, se aplicó un apósito estéril sobre la herida y el paciente fue trasladado a la unidad de cuidados postoperatorios en condición estable.
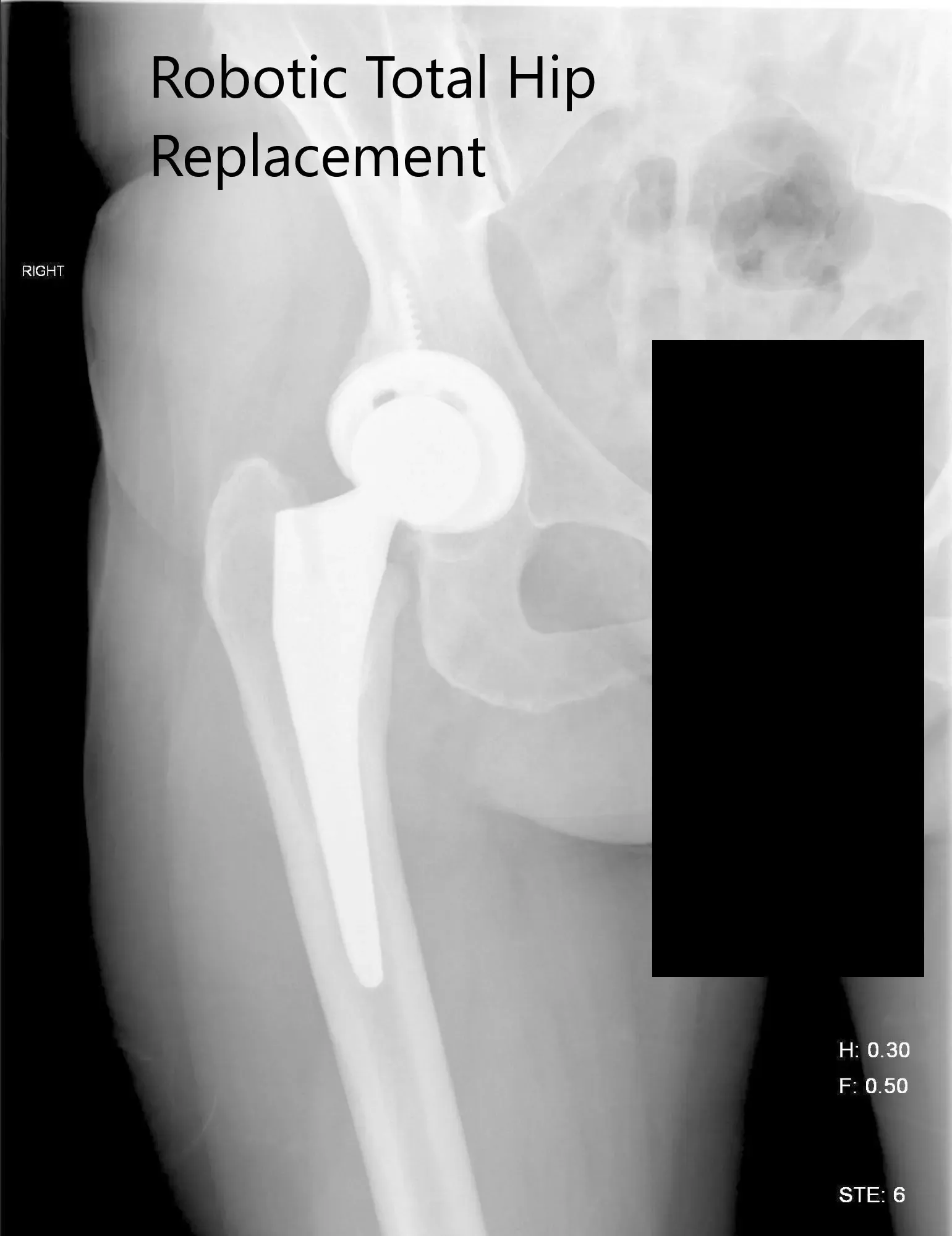
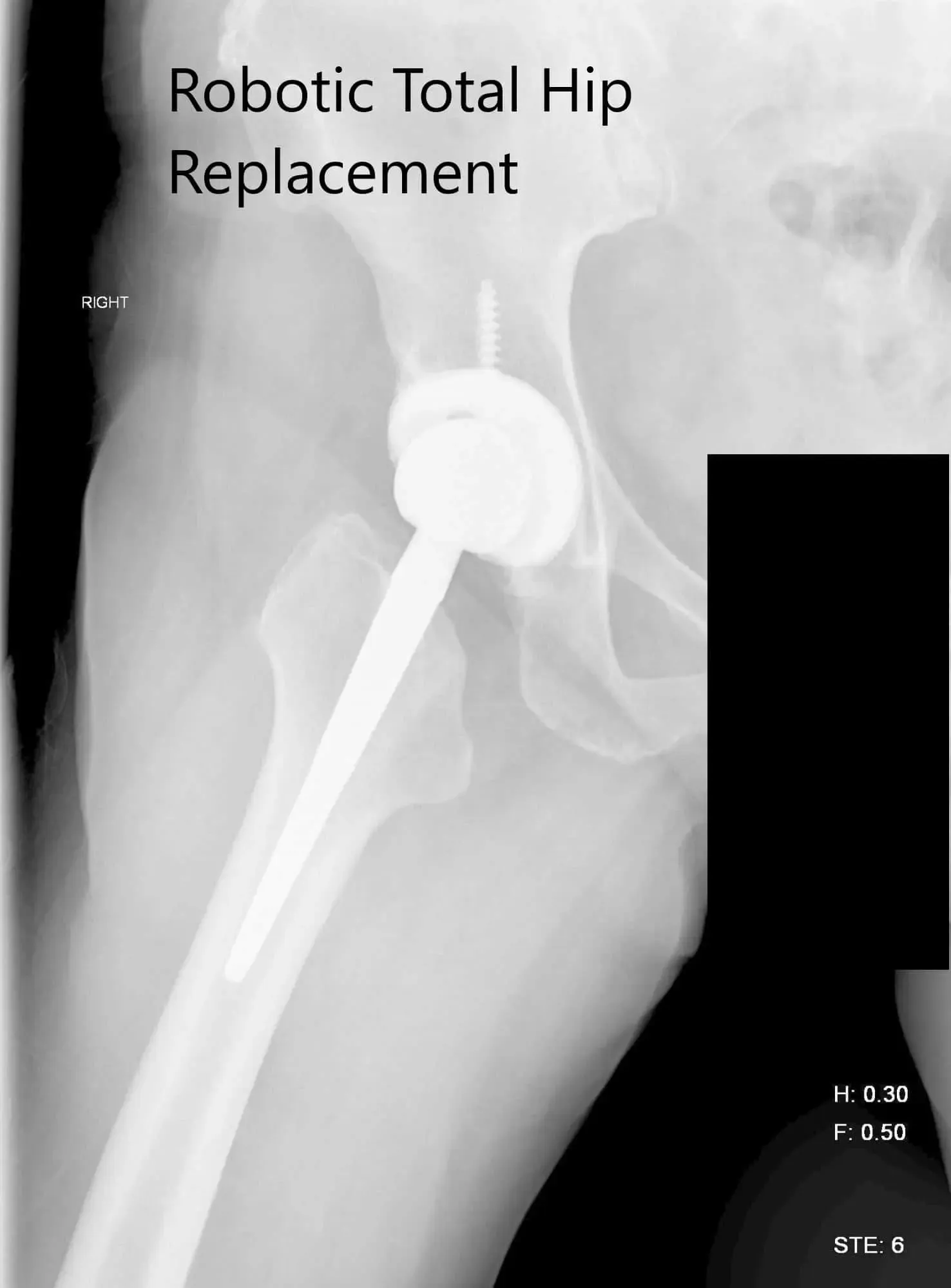
Radiografía postoperatoria de la cadera derecha que muestra visión AP y lateral.
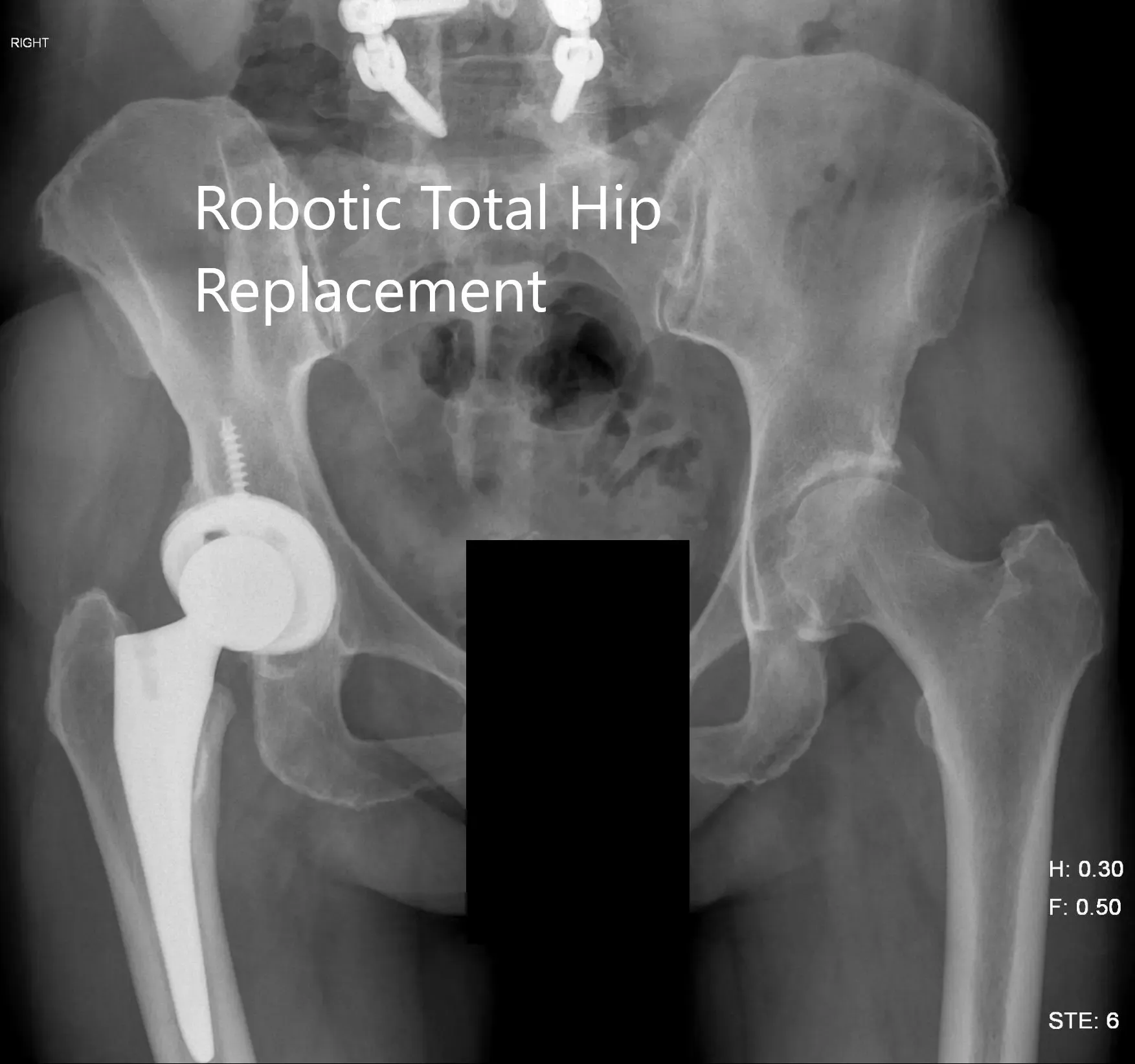
Radiografía postoperatoria de la pelvis mostrando vista AP.
El paciente tuvo una excelente recuperación postoperatoria. Cumplió con las precauciones de cadera y el uso de una almohada de abducción. El dolor se controló bien con oxicodona y paracetamol. Se inició la profilaxis de trombosis venosa profunda en forma de aspirina 325 mg de difusión durante tres meses. Sus constantes vitales fueron estables tras la operación y no hubo déficit neurológico/vascular en la extremidad inferior derecha postoperatoria.
Se permitía al paciente apoyar peso según tolerara. Las suturas estaban limpias, secas, intactas y se retiraron 15 días después de la operación. Realizó fisioterapia centrada en ejercicios de rango de movimiento y fortalecimiento muscular. Recibió formación sobre prevención de caídas y recibió entrenamiento para la marcha.
Tres meses después, conducía su coche, de vuelta a su negocio, y disfrutaba felizmente de sus fines de semana en el parque. Había terminado su fisioterapia y fue siendo gradualmente desconectada de las precauciones contra la cadera. Estaba extremadamente contenta con el resultado.
Aviso legal – El nombre, edad, sexo, fechas y eventos del paciente han sido modificados o modificados para proteger su privacidad.

