Las cirugías de reemplazo de la cadera y la rodilla son algunas de las más exitosas en la historia de la medicina moderna. Las cirugías alivian el dolor y la discapacidad causados por la artritis, que no son amistosos con opciones de manejo conservadoras. Pero, como en todas las cirugías, existen riesgos de varias complicaciones tras cualquier cirugía de reemplazo de cadera o rodilla. La infección de la articulación artificial es una de las complicaciones temidas de la prótesis articular.
El riesgo de infección tras una cirugía de reemplazo articular es aproximadamente del 1% (1 de cada 100). Las probabilidades de infección son significativamente mayores en el caso de la cirugía de revisión. La infección puede desarrollarse en los tejidos alrededor de la articulación artificial o sobre la herida.
La infección puede ocurrir inmediatamente en el hospital o después de que el paciente se marche a casa. Las infecciones de reemplazo articular también pueden desarrollarse años después del procedimiento.

Factores de riesgo
La infección activa en el momento de la cirugía es un factor de riesgo importante para el desarrollo de una infección articular artificial. La infección activa puede estar presente en la sangre, conocida como septicemia. El paciente también puede tener una infección activa en los tejidos locales como la piel, tejido subcutáneo o tejidos más profundos. Un historial de cirugía local previa o infección local aumenta el riesgo de infección.
Los pacientes que toman medicamentos inmunosupresores tienen un mayor riesgo de infección articular protésica. Los medicamentos inmunosupresores disminuyen la capacidad del cuerpo para combatir las infecciones. Esto puede provocar que microorganismos comunes causen infección en la articulación artificial.
Los fármacos inmunosupresores incluyen fármacos de quimioterapia, corticosteroides y fármacos modificadores de la enfermedad como el metotrexato. Estos fármacos se utilizan a menudo en receptores de trasplantes y en tratamientos contra el cáncer.
Ciertas condiciones médicas disminuyen la capacidad del cuerpo para combatir infecciones. Las enfermedades incluyen diabetes mellitus no controlada, enfermedad renal crónica, insuficiencia hepática, desnutrición e infección por VIH con recuentos bajos de CD4. Los pacientes afectados tienen un mayor riesgo de infección tras la cirugía de reemplazo articular.
Las enfermedades inflamatorias como la artritis reumatoide, la psoriasis y la espondilitis anquilosante también aumentan las probabilidades de infección articular protésica. Los pacientes con antecedentes de consumo de alcohol, tabaquismo, abuso de drogas intravenosas y mala higiene dental tienen un mayor riesgo de infección.

Causas de infecciones articulares
Existen varias formas en que bacterias, virus u hongos pueden infiltrarse en tus articulaciones:
Invasión directa: A veces, bacterias de una herida externa o del lugar de la cirugía pueden viajar por el torrente sanguíneo y depositarse en una articulación, causando una infección. Esto es más común tras cirugías de reemplazo articular o lesiones que rompen la piel.
Propagación por infecciones cercanas: Las infecciones en los tejidos circundantes, como huesos o tejidos blandos, pueden propagarse a articulaciones cercanas si no se tratan.
Condiciones médicas: Ciertas condiciones médicas, como la diabetes o las enfermedades autoinmunes, debilitan las defensas de tu cuerpo contra infecciones, haciéndote más susceptible a infecciones articulares.
Procedimientos invasivos: Los procedimientos médicos invasivos, como las inyecciones en las articulaciones, pueden introducir bacterias en el espacio articular, provocando una infección.
Fuente
La bacteria que reside normalmente en la piel es la causa más común de infección articular artificial. El microorganismo puede llegar a la articulación a través de un tracto sinusal hasta la cápsula articular. La dehiscencia o el deterioro de la herida quirúrgica puede exponer los tejidos más profundos al entorno externo.
En ocasiones, los microorganismos pueden infectar la articulación durante la cirugía. Se toman estrictas precauciones para prevenir infecciones intraoperatorias del espacio articular. La infección también puede ocurrir por microorganismos que viajan por la sangre. Los organismos pueden llegar a la sangre a través de infecciones en cualquier parte del cuerpo, procedimientos dentales, úlceras, complicaciones en heridas, etc.
Múltiples cirugías locales o antecedentes de procedimientos invasivos como la colonoscopia aumentan la probabilidad de bacteriemia sanguínea.
Época de la infección
Las infecciones agudas o inmediatas ocurren en menos de 90 días después de la cirugía. Suelen aparecer entre las primeras 3 y 6 semanas tras la cirugía. La infección generalmente se limita únicamente al espacio articular. La interfaz entre el componente artificial y el hueso normalmente no está implicada.
La infección que ocurre tras los 90 días suele definirse como una infección crónica. La infección puede aparecer incluso años después del procedimiento. A menudo hay un revelado de biofilm. El desarrollo del biofilm tampoco se realiza en las primeras 4 semanas.
El biofilm es producido por el microorganismo infectante. El biofilm actúa como barrera para los mecanismos de defensa del cuerpo frente a infecciones.
Síntomas
Los síntomas más comunes de la infección de la articulación protésica son dolor persistente y rigidez de la articulación afectada. En las infecciones agudas, pueden presentarse síntomas adicionales como hinchazón, drenaje de la articulación y sensibilidad articular. Los síntomas pueden incluir fiebre baja y malestar.
Las infecciones crónicas pueden presentar presentaciones muy sutiles. Los síntomas más comunes son el empeoramiento del dolor con el tiempo. El paciente también puede experimentar un deterioro progresivo de la función de la articulación afectada.
El diagnóstico de la infección de reemplazo articular implica una multitud de investigaciones relacionadas con aspiraciones radiológicas, sanguíneas y articulares. El cirujano ortopédico consultor realiza una evaluación completa de la articulación y las condiciones de salud del paciente.
El manejo de las infecciones articulares protésicas es mayormente quirúrgico. El tipo de manejo quirúrgico depende de múltiples factores. Factores como la salud del paciente, el tiempo transcurrido desde la prótesis articular y la gravedad de la infección pueden dictar el manejo.
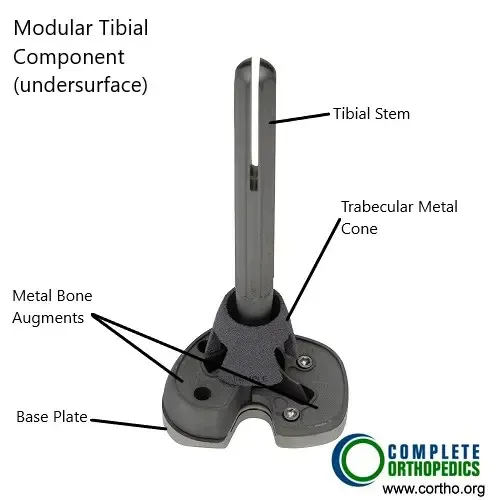

Las imágenes anteriores muestran un componente tibial modular que puede usarse en una prótesis de rodilla de revisión para una prótesis primaria infectada. El componente modular permite la inserción de un tallo y aumentos óseos. El tallo asegura una fijación y distribución rígidas de las fuerzas que actúan sobre la placa base tibial. El cono metafisario que se muestra en la imagen tiene un recubrimiento que imita al hueso trabecular y que permite la fijación biológica. Se pueden utilizar aumentos metálicos óseos para rellenar los huecos óseos que se encuentran durante la operación.
¿Tienes más preguntas?
{acf_faq_faq_pregunta}
Las infecciones de reemplazo articular pueden ocurrir en cualquier momento tras la cirugía, desde días hasta años después del procedimiento inicial.
{acf_faq_faq_pregunta}
Sí, las personas con condiciones preexistentes como diabetes, obesidad, sistemas inmunitarios comprometidos o antecedentes de infecciones articulares pueden tener un mayor riesgo.
{acf_faq_faq_pregunta}
Los síntomas de una infección de reemplazo articular pueden incluir aumento del dolor, hinchazón, calor, enrojecimiento, fiebre, escalofríos y secreción de heridas, que pueden persistir o empeorar a pesar de la cicatrización inicial.
{acf_faq_faq_pregunta}
Sí, las pruebas diagnósticas pueden incluir análisis de sangre (como la proteína C reactiva y la tasa de sedimentación de eritrocitos), aspiración articular para cultivo y análisis, y estudios de imagen como radiografías, resonancias magnéticas o TAC.
{acf_faq_faq_pregunta}
El tratamiento suele implicar una combinación de antibióticos, desbridamiento quirúrgico o irrigación, y en algunos casos, la retirada y revisión del implante infectado.
{acf_faq_faq_pregunta}
En la mayoría de los casos, es necesaria una intervención quirúrgica para erradicar completamente la infección, ya que los antibióticos por sí solos pueden no penetrar en la biopelícula ni alcanzar concentraciones suficientes en el espacio articular.
{acf_faq_faq_pregunta}
La duración del tratamiento puede variar según la gravedad de la infección y el enfoque elegido, pero puede implicar varias semanas o meses de terapia antibiótica y rehabilitación.
{acf_faq_faq_pregunta}
Las complicaciones pueden incluir infección persistente, fallo del implante, pérdida de función, dolor crónico, rigidez articular y la necesidad de cirugías o revisiones adicionales.
{acf_faq_faq_pregunta}
Sí, las infecciones por reemplazo articular pueden propagarse potencialmente a los tejidos circundantes, huesos o al torrente sanguíneo, lo que puede provocar complicaciones sistémicas como sepsis, fallo orgánico o infecciones secundarias.
{acf_faq_faq_pregunta}
Sí, las medidas preventivas pueden incluir una técnica quirúrgica adecuada, profilaxis antibiótica, optimización preoperatoria de condiciones médicas y educación del paciente sobre el cuidado de heridas y los signos de infección.
{acf_faq_faq_pregunta}
Los antibióticos perioperatorios suelen administrarse para reducir el riesgo de infección, y la duración varía según factores como el enfoque quirúrgico, las comorbilidades del paciente y el tipo de implante.
{acf_faq_faq_pregunta}
Aunque modificaciones en el estilo de vida, como la pérdida de peso y dejar de fumar, pueden mejorar la salud general y reducir algunos factores de riesgo, pueden no eliminar completamente el riesgo de infecciones por reemplazo articular.
{acf_faq_faq_pregunta}
Existe investigación en curso para determinar si ciertos materiales o diseños de implantes pueden influir en las tasas de infección, pero no se han llegado a conclusiones definitivas.
{acf_faq_faq_pregunta}
La investigación de tratamientos alternativos como recubrimientos antimicrobianos, disruptores de biofilm y agentes inmunomoduladores continúa, pero su eficacia y seguridad aún están siendo evaluadas.
{acf_faq_faq_pregunta}
Sí, las infecciones de reemplazo articular pueden provocar pérdida ósea, daño en tejidos blandos y deterioro de la función articular, lo que puede complicar las cirugías de revisión posteriores y afectar los resultados.
{acf_faq_faq_pregunta}
Las cirugías de revisión conllevan un mayor riesgo de infección debido a factores como tejido cicatricial preexistente, tejidos blandos comprometidos y anatomía alterada.
{acf_faq_faq_pregunta}
El manejo de las infecciones de reemplazo articular en pacientes inmunodeprimidos puede requerir un enfoque multidisciplinar que involucre especialistas en enfermedades infecciosas, inmunólogos y cirujanos ortopédicos, con regímenes antibióticos adaptados y un seguimiento estrecho.
{acf_faq_faq_pregunta}
La probabilidad de recurrencia varía en función de factores como la causa subyacente de la infección, la eficacia del tratamiento y factores específicos de cada paciente. Minimizar el riesgo puede implicar optimizar la salud general, abordar los factores de riesgo modificables y realizar un seguimiento vigilante.

